PCT、CRP、WBC及NEU诊断未足月胎膜早破亚临床绒毛膜羊膜炎的临床价值分析
钱兆珠 刘爱玲

[摘要] 目的 探討降钙素原(PCT)、C反应蛋白(CRP)、白细胞(WBC)及中性粒细胞比例(NEU)诊断未足月胎膜早破亚临床绒毛膜羊膜炎的临床价值。 方法 选取2016年8月~2019年10月我院收治的未足月胎膜早破患者71例作为病例组,另选择同期于我院分娩的健康产妇40例作为健康对照组,于分娩前24 h检测所有产妇外周血PCT、CRP、WBC及NEU水平,分析4项指标的诊断价值。 结果 亚临床绒毛膜羊膜炎组、临床绒毛膜羊膜炎组患者血清PCT、CRP、WBC及NEU水平均高于健康对照组和单纯胎膜早破组,差异有统计学意义(P<0.05);亚临床绒毛膜羊膜炎组患者血清CRP、WBC、NEU均高于临床绒毛膜羊膜炎组,差异有统计学意义(P<0.05),两组PCT相比,差异无统计学意义(P>0.05)。PCT+CRP+WBC+NEU联合检测具有较高的曲线下面积、特异度和灵敏度,诊断价值更高。Spearman相关分析结果显示,SCA的发生与PCT、CRP及WBC明显呈正相关(r=0.381、0.393、0.418,P<0.05),而与NEU水平不相关(r=0.096,P>0.05)。 结论 PCT、CRP及WBC对SCA均有一定的诊断价值,NEU对疾病的诊断效能较低,4项炎症指标联合检测可提高诊断效能。
[关键词] 降钙素原;C反应蛋白;白细胞;中性粒细胞比例;亚临床绒毛膜羊膜炎
[中图分类号] R722.131 [文献标识码] A [文章编号] 1673-9701(2020)27-0010-04
[Abstract] Objective To explore the clinical value of procalcitonin(PCT), C reactive protein(CRP), white blood cell(WBC) and percentage of neutrophils(NEU) in diagnosing subclinical chorioamnionitis of pretermpremature rupture of membranes. Methods From August 2016 to October 2019,71 patients with preterm premature rupture of membranes admitted to and treated in our hospital were selected as the case groups,and 40 healthy parturients who gave birth in our hospital during the same period were selected as the healthy control group. The levels of PCT, CRP, WBC and NEU in peripheral blood of all the parturients were detected 24 h before delivery, and the diagnostic value of the four indexes was analyzed. Results The levels of serum PCT,CRP,WBC and NEU of the patients in the subclinical chorioamnionitis group and the clinical chorioamnionitis group were all higher than those in the healthy control group and the simple premature rupture of membranes group, and the differences were statistically significant(P<0.05). The levels of serum CRP, WBC and NEU of the patients in the subclinical chorioamnionitis group were all significantly higher than those in the clinical chorioamnionitis group, and the differences were statistically significant(P<0.05), but there was no statistically significant difference in PCT between the two groups(P>0.05). The combined detection of PCT, CRP, WBC and NEU hadlarger area under the curve and higher specificity and sensitivity, as well as better diagnostic value. The results of Spearman correlation analysis showed that the occurrence of SCA was obviously positively correlated with PCT, CRP and WBC(r=0.381, 0.393, 0.418, P<0.05), but uncorrelated with the level of NEU(r=0.096, P>0.05). Conclusion PCT, CRP and WBC have certain diagnostic value for SCA, while NEU has lower diagnostic efficacy for the disease. The combined detection of the four inflammatory indexes can improve the diagnostic efficacy.
[Key words] Procalcitonin; C reactive protein; White blood cell; Percentage of neutrophils; Subclinical chorioamnionitis
宮内感染通常指细菌、病毒等病原微生物侵袭产妇羊膜腔导致绒毛膜、羊膜、羊水、胎盘甚至胎儿的感染。国外报道的宫内感染发生率为5%~10%,我国报道的发生率为0.70%~5.00%[1-2]。宫内感染不仅可导致产妇发生绒毛膜羊膜炎(Chorioamnionitis,CAM),同时还可以引起新生儿败血症、新生儿感染性肺炎、围产期脑损伤等不良事件的发生[3]。未足月胎膜早破(Preterm premature rupture of membrane,PPROM)是指妊娠满20周但不满37周,在临产前发生的胎膜自然破裂,PPROM是产妇围生期的常见并发症之一,相关数据表明,单胎妊娠产妇PPROM的发生率为2%~4%,双胎妊娠的发生率为7%~20%[4-5]。PPROM与CAM互为因果。CAM可分为临床型CAM及组织型CAM,由于组织型CAM缺乏典型临床表现和感染征象,但可通过病理检查发现绒毛膜内大量炎症细胞浸润,故组织型CAM也称亚临床绒毛膜羊膜炎(Subclinical chorioamnionitis,SCA)。SCA患者若早期未得到诊断及治疗,一旦进展为临床型CAM将大大增加母婴不良结局的发生率[6-7]。因此,寻求有效的标志物以达到早期发现并诊断SCA对改善母婴结局具有至关重要的意义。目前,诊断产妇宫内感染的金标准是产后胎盘病理及细菌培养,对于分娩前产妇的诊断仍依赖于血清学指标的检测[8]。本文旨在评价PCT、CRP、WBC及NEU诊断SCA的临床价值,现报道如下。
1 资料与方法
1.1 一般资料
选取2016年8月~2019年10月我院收治的PPROM患者作为研究对象。纳入标准:①符合《妇产科学(第九版)》中关于PPROM的相关诊断标准[9],即妊娠小于37周,出现外阴湿润或阴道流液,窥阴器直视下可见有液体自宫颈口流出,超声检查提示羊水量减少;②均为单胎妊娠;③产妇及家属对本研究知情,并签署知情同意书。排除标准:①伴其他部位严重感染;②合并妊娠高血压、妊娠胆汁淤积症等其他妊娠合并疾病;③合并自身免疫性疾病、血液系统疾病;④入组前3个月内曾服用糖皮质激素或抗生素等影响血液检测结果的药物;④合并心、肝、肾等重要脏器功能不全[10]。入组PPROM患者71例,将其分为单纯胎膜早破组(n=15)、亚临床绒毛膜羊膜炎组(n=48)及临床绒毛膜羊膜炎组(n=8)。患者入院前未使用抗生素,无产科相关并发症及其他合并疾病,入院后取平卧位,监测生命体征、阴道分泌物、宫缩及胎动情况,予以外阴擦洗、抗生素预防感染等处理,孕龄不足35周的患者给予地塞米松以促进胎肺成熟。另选择同期于我院分娩的健康产妇40例作为健康对照组。入组产妇年龄、孕龄等一般资料相比,差异无统计学意义(P>0.05),具有可比性。见表1。本研究经医院医学伦理委员会审查通过。
临床绒毛膜羊膜炎诊断标准:产妇体温≥38.0℃,或间隔1 h测量体温,连续两次体温值>37.5℃,并排除机体其他部位感染,且至少伴有下列条目中的一项:①产妇心率≥100次/min或不明原因出现胎心率≥160次/min;②子宫部位伴压痛;③WBC计数≥15.0×109/L;④阴道分泌物呈脓性。若产妇体温在正常范围内,则上述四项需同时存在,方能诊断临床绒毛膜羊膜炎。
绒毛膜羊膜炎病理诊断标准:产后取胎盘及胎膜病理组织行病理检查,提示每高倍视野见中性粒细胞进入≥5个[9]。
1.2 方法
所有产妇均于分娩前24 h抽取5 mL空腹静脉血,并在室温条件下以3000 r/min离心10 min,分离上清液,保存于-80℃冰箱内待检。采用贝克曼库尔特全自动血细胞分析仪检测血清WBC及NEU水平,采用酶联免疫吸附试验法(ELISA)检测血清PCT水平,采用投射比浊法检测血清CRP水平,试剂盒购自晶美生物公司,操作流程严格遵照说明书进行。
胎盘娩出后,取胎膜早破患者破口周边的胎盘组织2 cm×2 cm,送病理检查,确认患者是否合并组织型绒毛膜羊膜炎。
1.3 观察指标
分析单纯胎膜早破组、亚临床绒毛膜羊膜炎组、临床绒毛膜羊膜炎组及健康对照组产妇血清PCT、CRP、WBC及NEU水平差异,采用受试者操作特征曲线(ROC曲线)分析4项指标诊断PPROM亚临床绒毛膜羊膜炎的诊断价值,并分析4项指标与亚临床绒毛膜羊膜炎发生的相关性。
1.4 统计学方法
应用SPSS22.0统计学软件对数据进行处理,计量资料以(x±s)表示,组间比较采用方差分析,采用Spearman相关分析评价亚临床绒毛膜羊膜炎的发生与PCT、CRP、WBC及NEU的相关性,采用受试者操作特征曲线(ROC)分析检验诊断效能,P<0.05为差异有统计学意义。
2 结果
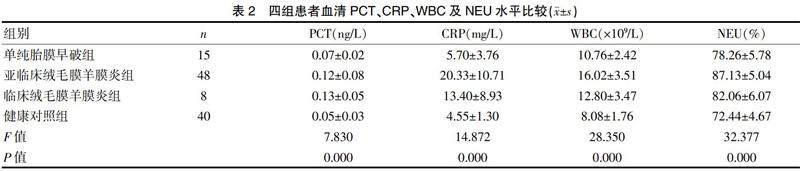
2.1 四组患者血清PCT、CRP、WBC及NEU水平比较
亚临床绒毛膜羊膜炎组、临床绒毛膜羊膜炎组患者血清PCT、CRP、WBC及NEU水平均高于健康对照组和单纯胎膜早破组,差异有统计学意义(P<0.05);亚临床绒毛膜羊膜炎组患者血清CRP、WBC、NEU均高于临床绒毛膜羊膜炎组,差异有统计学意义(P<0.05),两组PCT相比,差异无统计学意义(P>0.05)。见表2。
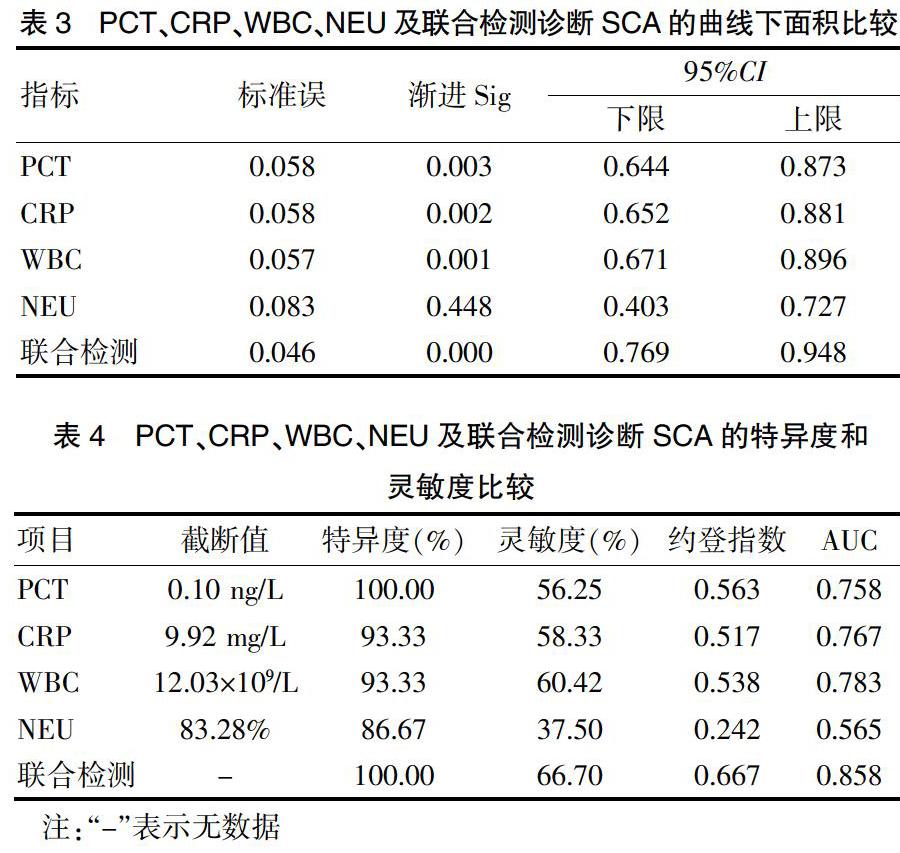
2.2 PCT、CRP、WBC、NEU及联合检测诊断SCA的临床价值分析
ROC曲线分析结果显示,血清PCT、CRP、WBC、NEU诊断SCA的截断值分别为0.10 ng/L、9.92 mg/L、12.03×109/L、83.28%,特异度分别为100.00%、93.33%、93.33%、86.67%,灵敏度分别为56.25%、58.33%、60.42%、37.50%,曲线下面积分别为0.758、0.767、0.783、0.565,PCT+CRP+WBC+NEU联合检测诊断SCA的特异度为100.00%,灵敏度为66.70%,曲线下面积为0.858。PCT+CRP+WBC+NEU联合检测具有较高的曲线下面积、特异度和灵敏度,诊断价值更高。见封三图1、表3~4。
2.3 SCA的发生与PCT、CRP、WBC、NEU水平的相关分析
Spearman相关分析结果显示,SCA的发生与PCT、CRP及WBC明显呈正相关(r=0.381、0.393、0.418,P<0.05),而与NEU水平不相关(r=0.096,P>0.05)。
3 讨论
宫内感染是指各种原因引起的病原微生物入侵产妇羊膜腔引起的感染,近年来发病率呈上升趋势。CAM可分为组织型CAM和临床型CAM,前者缺乏典型临床表现,因此又称SCA[11]。SCA缺乏典型临床症状,往往无临床感染征象,若早期得不到诊断及有效治疗,一旦进展为临床型CAM,将增加胎儿早产、败血症、新生儿脑损伤、新生儿呼吸窘迫综合征、感染性肺炎等不良结局的发生率,严重影响母婴健康。因此,寻求操作简便、灵敏度高的血清学标志物用于早期识别SCA并采取针对性诊疗措施,对改善母婴结局至关重要。
WBC和NEU是判断机体有无感染的常用指标,特异性较差,尤其是针对早期应用抗生素治疗的PPROM患者[12]。PCT和CRP是临床上常用的反映机体炎症状态的血清学指标,PCT由甲状腺滤泡旁细胞分泌,是由116个氨基酸残基组成的蛋白质,其升高程度与机体感染程度呈正相关。PCT在诊断严重细菌感染、败血症、脓毒血症等疾病以及指导抗生素的使用方面均有较好的应用价值,且不受机体其他激素水平的影响[13]。正常人群PCT浓度<2 μg/L,感染后3~4 h即可检测到PCT升高,6~12 h达到峰值,半衰期约为24 h,若机体持续感染,PCT可进一步升高,一旦感染得到控制,PCT水平会迅速下降。相关研究已证实,PCT诊断SCA的价值优于WBC、NEU以及ESR等指标,机体发生炎症反应时WBC、ESR、CRP可快速升高或恢復,单个指标检测灵敏度较高,但特异性较差,联合检测PCT可提高检测的灵敏度和特异度。此外PCT不仅可监测败血症及脓毒血症的进展,还可用于指导抗生素的使用,具有广泛的应用前景[14]。CRP是20世纪30年代Tillet及Francis研究发现的能与C-多糖反应的一种急性时相蛋白,由肝细胞合成,当机体收到炎症刺激时可明显升高,48 h可达到峰值,随病变消退及炎症得到控制后可在较短的时间内降至正常水平,且此过程不受化疗、放疗或糖皮质激素治疗的影响[15]。因此,CRP的应用十分广泛,包括急性感染性疾病的诊断、病程监测以及预后判断等。本研究结果显示,亚临床绒毛膜羊膜炎组、临床绒毛膜羊膜炎组患者血清PCT、CRP、WBC及NEU水平均高于健康对照组和单纯胎膜早破组,差异有统计学意义(P<0.05);亚临床绒毛膜羊膜炎组患者血清CRP、WBC、NEU均高于临床绒毛膜羊膜炎组,差异有统计学意义(P<0.05)。PCT+CRP+WBC+NEU联合检测诊断SCA的特异度为100.00%,灵敏度为66.70%,曲线下面积为0.858。PCT+CRP+WBC+NEU联合检测具有较高的曲线下面积、特异度和灵敏度,诊断价值更优。说明4项指标综合分析相比于单一指标监测更能早期发现并诊断SCA。Spearman相关分析结果显示,SCA的发生与PCT、CRP及WBC明显呈正相关,而与NEU水平不相关。
综上所述,PCT、CRP及WBC检测对SCA均有一定的诊断价值,但NEU对疾病的诊断效能较低, 4项炎症指标联合检测可提高诊断效能。
[参考文献]
[1] 高永妹,陆勤,奚杰. 血清降钙素原和C-反应蛋白联合检测在未足月胎膜早破孕妇亚临床绒毛膜羊膜炎诊断中的价值[J]. 中国妇幼保健,2018,33(19):4529-4531.
[2] 程丽历,唱凯,韩梅,等. 五项炎性指标在未足月胎膜早破亚临床绒毛膜羊膜炎的诊断价值[J]. 中华检验医学杂志,2019,42(7):540-544.
[3] 张莹,石永言,富建华. 脐血降钙素原对新生儿宫内感染诊断价值的Meta分析[J]. 中华新生儿科杂志,2019, 34(5):378-384.
[4] Pucella JN,Yen WF,Kim MV,et al. miR-182 is largely dispensable for adaptive immunity: Lack of correlation between expression and function[J]. Journal of Immunology,2018,194(6):2635-2642.
[5] 高永妹,陆勤,邓娟. 动态检测血清降钙素原在小于36周胎膜早破孕妇预测亚临床绒毛膜羊膜炎的价值研究[J]. 中国计划生育和妇产科,2018,10(11):57-60,99.
[6] Moore RC,Lemoine F.Survivability of PPROM at less than 23 weeks after hospital re-admission for intervention[J]. American Journal of Obstetrics & Gynecology,2019, 220(1):S316-S317.
[7] 张秋星,王沛华. 胎膜早破母血中VCAM-1的表达及其与亚临床绒毛膜羊膜炎关系研究[J]. 实用妇科内分泌杂志(电子版),2018,32:25-26.
[8] 吴丕六,汤磊. PCT、IL-6和CRP水平预测未足月胎膜早破患者并发绒毛膜羊膜炎及新生儿早发性败血症的价值研究[J]. 医学信息,2019,32(4):171-173.
[9] 谢幸,孔北华,段涛. 妇产科学[M]. 第9版. 北京: 人民卫生出版社,2018.
[10] Zhiwei Ferrero S,Lopez R,Pascal R,et al. Comparison of an outpatient versus an inpatient care in women with pprom before 34 weeks[J]. American Journal of Obstetrics & Gynecology,2019,220(1):S320-S322.
[11] 陈晓妮,刘艳彬,宋艳. 孕妇血清炎性因子水平与胎膜早破及其合并绒毛膜羊膜炎的相关性分析[J]. 中国妇幼保健,2019,(8):1756-1758.
[12] Gregory DJ,Kramnik I,Kobzik L. Dataset for: Protection of macrophages from intracellular pathogens by miR-182-5p mimic: A gene expression meta-analysis approach[J]. FEBS J,2018,285(2):244.
[13] Simons NE,De Ruigh AA,Hooft Janneke van 't,et al. Child outcomes after amnioinfusion versus no intervention in midtrimester PPROM:Follow-up of the PPROMEXIL-Ⅲ trial[J]. American Journal of Obstetrics & Gynecology,2019, 220(1):S313-S314.
[14] 王玲,陈婉辉,崔萍丽. 血清降钙素原、白介素-6、C-反应蛋白与宫颈分泌物涂片联合检测在未足月胎膜早破绒毛膜羊膜炎诊断中的应用价值分析[J]. 中国妇幼卫生杂志,2019,6:46-49.
[15] 廖丽君,聂丽菊.未足月胎膜早破影响因素及不同孕周发生未足月胎膜早破治疗的妊娠结局研究[J].中国现代医生,2019,57(32):8-11.
(收稿日期:2020-04-21)

