小肠影像学检查技术
王道才,李春卫
(山东省医学影像学研究所,山东 济南 250021)
因小肠形态、结构及位置特殊,其病变检查一直是临床工作的难点。目前临床常用的检查方法有:小肠内镜、小肠双重对比造影、小肠CT 造影、小肠MRI造影、小肠超声造影等。针对不同症状选择不同检查方法是影像科医师必须掌握的基础。本文就各种影像检查方式操作过程及优缺点进行简要探讨。
1 口服钡剂小肠造影
口服钡剂小肠造影简便易行。患者在检查前1 d食少渣或无渣食物,检查当日禁食、禁水。于检查前0.5~1 h 嘱患者口服促胃肠蠕动药物(如胃复安、西沙比利或莫沙必利),以促进小肠蠕动,缩短检查时间,但如观察小肠功能情况,则不可应用上述药物。由于末组小肠常聚集于盆腔内相互重叠,影响观察,可在检查前或检查中让患者适度充盈膀胱,以减少盆腔肠管的重叠,更利于观察。
1.1 口服法单对比小肠造影 常规消化道准备后,患者口服24% W/V 稀钡对比剂200 mL,取右侧卧位5~10 min,使得钡剂快速进入小肠,再口服42%W/V 钡剂300 mL,每隔15~20 min 观察小肠显影情况。但此法肠腔扩张不佳,小肠病变显示效果不理想(图1)。
1.2 口服法双重对比小肠造影 为缩短小肠检查时间,可口服促进小肠蠕动的药物,一般于检查前30~60 min 口服莫沙必利或西沙必利20 mg,10 mL 温水送服。需注意的是,对于小肠功能性的检查不宜服用上述药物。检查时患者口服160% W/V 钡剂500 mL,分2 次服用,间隔5 min,同时冲服产气粉6~9 g,取右侧卧位,钡剂充盈十二指肠后再取左侧卧位,反复多次,随时跟踪观察气钡充盈各组小肠情况,并适时摄取各组小肠不同时间、不同位置图像,观察气钡达回盲部后即完成检查,20 min 内96.7%的患者小肠充盈良好,60 min 所有患者小肠均充盈良好,大大缩短了检查时间[1-2](图2)。
2 插管法小肠双重对比造影
鉴于常规口服法检查时间长,易发生钡剂絮凝、结块,小肠黏膜显示不良,常不能取得满意的图像,研究者利用导管引入钡剂及气体,取得良好显示效果。
2.1 插管法小肠气钡双重对比造影 透视或内镜引导下经鼻或经口腔插入食管,多经鼻插入,插管时患者取仰卧位、右侧卧位或坐位,在导丝引导下,将导管远端插至十二指肠空肠曲(Treitz’s 韧带)或空肠上段,经导管注入40%~80% W/V 的钡剂600~800 mL,流率80~100 mL/min,充盈至第4~5 组小肠后,再缓慢注入气体,使其充分扩张,在操作过程中不断让患者翻转及局部压迫患者,适时摄片。插管法小肠气钡双重对比造影小肠扩张充分,黏膜显示清晰,操作稍繁复,患者耐受度略差[3-4](图3)。
2.2 插管法小肠钡、甲基纤维素双重对比造影 小肠钡、甲基纤维素双重对比造影国外应用较多,国内应用较少。甲基纤维素遇水后形成胶冻状液体具有较强的黏附力,可使肠黏膜面上的钡剂不易冲掉,能维持较长时间的双对比效果。钡剂用量较少,一般200~300 mL,甲基纤维素用量以患者情况而定,透视下充满全部小肠为止,注射流率100~150 mL/min。此法双重对比图像一般能维持20~40 min。其插管方法同气钡双对比小肠造影[5]。
3 小肠CT 造影
随着CT 硬件及软件的快速发展,MSCT 在小肠检查中的应用越来越重要,图像分辨率越来越高,扫描时间越来越短,辐射剂量越来越低,其后处理方式多样,可观察肠壁及肠壁外的情况,通过增强扫描还可观察肠系膜血管的情况,因此MSCT 在小肠检查中被普遍认可。小肠CT 造影包括口服对比剂法与插管灌肠法,临床应用较广泛。
小肠CT 造影所用的对比剂分为阴性对比剂和阳性对比剂,阴性对比剂有水、0.5%~1%的甲基纤维素溶液、2.5%的等渗甘露醇溶液等,阳性对比剂有低浓度碘剂溶液(浓度2%~3%)和钡剂混悬液(浓度0.001 kg/L)。肠道内使用阴性对比剂结合血管内对比增强应用较多。对比剂用量一般1 500~2 000 mL,30~45 min 内每隔15 min 分次口服或经导管引入,导管引入流率75~150 mL/min,检查前肌内注射山莨菪碱针剂20 mg(前列腺肥大、青光眼、心律不齐者禁用)。口服法较导管法易于患者接受,且有研究[6-7]表明两者图像效果差异不显著(图4)。
4 小肠MRI 造影
MRI 无电离辐射、软组织分辨率良好,且成像速度较快,是年轻患者和需反复检查患者的较好选择。但其成像时间相对较长,易受呼吸、肠蠕动等运动伪影的影响,可适当采取呼吸门控等措施减少运动伪影。
小肠MRI 检查包括口服对比剂法和插管灌肠法,虽插管法小肠扩张好,但操作繁琐,患者接受度差,临床多采用口服对比剂法。其对比剂应用种类较多,可分为:①阳性对比剂,T1WI 和T2WI 均呈高信号,如钆剂、锰剂等;②阴性对比剂,T1WI 和T2WI 均呈低信号,如超顺磁性氧化铁颗粒混悬液等;③双相对比剂,T1WI 呈低信号、T2WI 呈高信号,如水、甘露醇、甲基纤维素溶液、硫酸镁溶液等。检查前肌内注射山莨菪碱针剂20 mg。一般认为双相对比剂造影效果较好,T1WI 增强扫描可见黏膜强化情况,T2WI可观察肠腔内的充盈缺损[8](图5)。
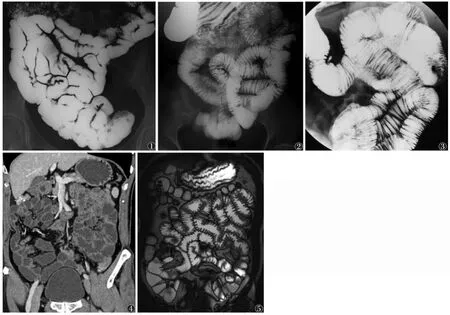
图1 口服法单对比小肠造影图像显示钡剂充盈肠腔,肠壁轮廓可见,黏膜显示不清 图2 口服法气钡双重对比小肠造影显示空肠羽毛状黏膜及弹簧状环状皱襞 图3 插管法气钡双重对比小肠造影显示小肠肠腔扩张充分,环状皱襞显示良好 图4 小肠CT 造影MPR 冠状位重组图像(口服甘露醇),小肠肠腔充盈良好,小肠壁显示清晰图5 小肠MRI 冠状位T2WI 图像(口服硫酸镁),小肠充盈良好,黏膜及肠壁显示清晰
5 小肠超声检查
超声检查因其无电离辐射,在小肠检查中的应用也很广泛,特别是在小儿及青少年小肠疾病的检查中。常规小肠超声检查,如小儿肠套叠、小儿腹部淋巴结炎等,无需特殊的检查前准备即可进行,方便快捷。小肠超声造影检查亦多采用口服法小肠造影,对比剂多为水、聚乙烯二醇电解质平衡液、硫酸镁溶液等,可较好地扩张小肠肠腔,观察肠壁及肠腔的变化。另外,静脉内注射超声血管内对比剂可观察肠系膜血管的情况,诊断动脉栓塞等疾病。与内镜结合的腔内超声可提供高分辨力的正常小肠壁结构的各层次图像,并可清晰观察病变来源及其内部回声[9]。超声在消化道中的应用也受某些客观条件的限制,如肥胖、肠道内积气较多的患者等,另外超声检查与操作者的技术水平相关性较大。
6 小肠血管造影
一般采用Seldinger 技术经皮穿刺股动脉,再行选择性或超选择性血管造影。对比剂选择非离子型对比剂,注射流率及剂量根据所选择的血管不同而有所差别,如肠系膜上动脉注射流率为8~10 mL/s,剂量40 mL,肠系膜下动脉注射流率为4~8 mL/s,剂量30 mL。
小肠血管造影检查的适应证主要是与消化道出血相关疾病的检查与治疗。CTA 作为一种无创的血管显像方式,现已在某些方面取代了有创的介入血管造影。但小肠血管造影在小肠出血性疾病诊治中仍具有重要价值。
总之,影像学检查方法可检查全部小肠,且为非侵入性,患者易接受。其中X 线小肠造影(包括口服法和插管法)和CT 小肠检查患者会受到一定的辐射损害,超声和MRI 无辐射损害。X 线小肠造影可观察小肠黏膜及其形态功能的变化,操作简单。CT、超声和MRI 可观察肠壁及肠腔外的变化,清晰显示病变累及范围,对病变分级、病因判断和疗效观察具有很高的价值。除影像检查方式外,小肠内镜检查在小肠疾病的诊断中同样具有非常重要的作用。因此,小肠检查方式多种多样,各有其优缺点,应根据不同临床情况选择不同的检查方式。

