血清心型脂肪酸结合蛋白对脓毒症患者并发急性肾损伤的预测价值
曹臻,倪春华
脓毒症是由于机体对感染的反应失调而引起的危及生命的器官功能障碍[1]。肾脏作为全身循环的重要组成部分,是脓毒症的靶器官之一。脓毒症引起的急性肾损伤(SAKI)是一种严重且常见的并发症,占脓毒症患者的51%~64%[2],而SAKI的严重程度与临床预后显著相关[3]。因此,为了提高脓毒症患者的生存率,需及时对SAKI易感人群进行筛查,尽早预测急性肾损伤(AKI)的发生,确保危重患者早期接受积极的治疗。人心型脂肪酸结合蛋白(HFABP)是由132个氨基酸残基组成的酸性蛋白质,在长链脂肪酸进入线粒体进行β氧化时起着关键的作用。肾脏是H-FABP的主要排泄器官,其排泄与肾小球滤过率呈显著正相关,故发生AKI时,HFABP的排泄急剧下降[4]。本文通过检测血清HFABP的水平,探讨其对脓毒症患者并发AKI的预测价值。
1 对象与方法
1.1 研究对象以2018年1月—2019年12月江苏大学附属昆山医院重症医学科收治的135例脓毒症患者为研究对象,患者均符合脓毒症第三次国际共识(Sepsis-3.0)诊断标准[1]。排除标准:(1)年龄<18周岁。(2)患有慢性肾脏疾病。(3)患有急性冠脉综合征。(4)住院时间<48 h。(5)有心肌梗死或肺动脉高压病史。根据脓毒症患者住院期间是否出现AKI,分为脓毒症非AKI组(75例)与脓毒症AKI组(60例)。本研究符合医学伦理学要求,获得患者或家属知情同意,并经医院医学伦理委员会批准。
1.2 指标收集收集患者年龄、性别、序贯性器官功能衰竭评分(SOFA)、氧合指数[动脉氧分压/吸入氧浓度,p(O2)/FiO2],既往病史(高血压、糖尿病、冠心病),生命体征(呼吸频率、心率、体温、平均动脉压),实验室指标[白细胞、血小板、尿素氮、血肌酐、C反应蛋白、心肌肌钙蛋白I(cTnI)、N-端脑利钠肽前体(NT-proBNP)],辅助手段[血管升压药、气管插管、连续肾脏替代疗法(CRRT)]。实验室指标取入院后第1次检查结果,生命体征等指标取入院24 h内最差值。
1.3 H-FABP测定入组患者均于确诊24 h内空腹抽取静脉血5 mL,以1 500 r/min离心15 min,上清液储存于-80℃直至使用。统一解冻血上清后,通过酶联免疫吸附测定试剂盒(Hycult Biotech公司)检测血H-FABP,检测方法严格按照试剂盒说明书进行操作。
1.4 统计学方法采用SPSS 20.0、MedCalc 19.1、GraphPad Prism 5.0进行统计分析。符合正态分布的计量资料以均数±标准差(±s)表示,2组比较采用独立样本t检验;非正态分布的计量资料以中位数和四分位数[M(P25,P75)]表示,2组比较采用Mann-WhitneyU检验。计数资料以例(%)表示,组间比较采用χ2检验。将单因素分析中有统计学意义的指标纳入多因素Logistic回归分析,评价脓毒症患者并发AKI的独立危险因素。Spearman秩相关进行相关性分析,绘制受试者工作特征(ROC)曲线判断预测界值,ROC曲线下面积(AUC)比较采用Z检验,P<0.05为差异有统计学意义。
2 结果
2.1 脓毒症非AKI组与AKI组基线资料比较脓毒症AKI组患者年龄、SOFA评分、C反应蛋白、cTnI、NT-proBNP及使用血管升压药、CRRT的比例均高于脓毒症非AKI组(P<0.01)。2组性别构成,高血压、冠心病、糖尿病史,呼吸频率、心率、p(O2)/FiO2、体温、平均动脉压,白细胞计数、血小板计数、尿素氮、血肌酐水平及气管插管比例差异无统计学意义(均P>0.05)。见表1。
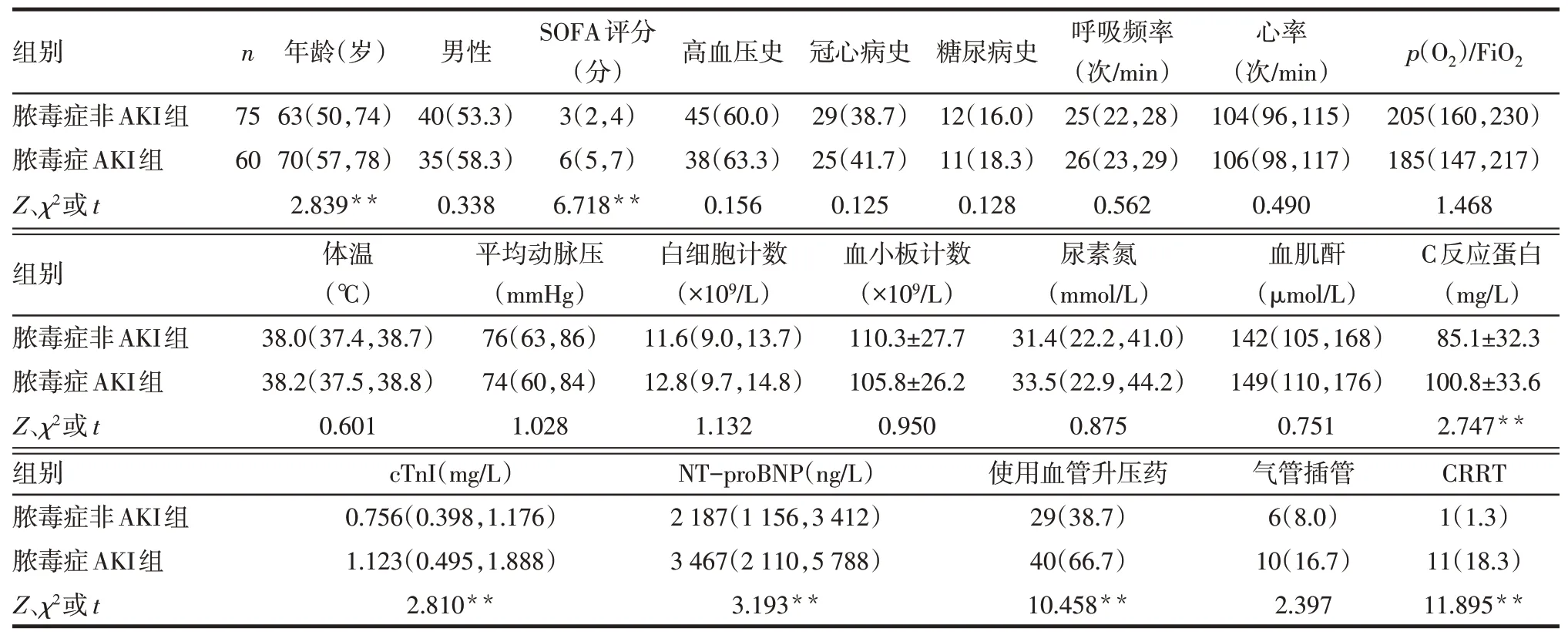
Tab.1 Comparison of baseline data between sepsis with non-AKI and sepsis with AKI groups表1脓毒症非AKI组与AKI组患者基线资料比较
2.2 脓毒症非AKI组与AKI组H-FABP比较 脓毒症AKI组H-FABP水平高于非AKI组[11.6(7.3,18.3)μg/Lvs.3.1(2.2,7.0)μg/L,Z=6.235,P<0.01],见图1。
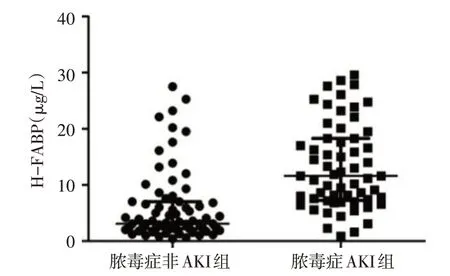
Fig.1 H-FABP scatter diagram in sepsis with non-AKI group and sepsis with AKI group图1脓毒症非AKI组与AKI组患者H-FABP水平散点图
2.3 相关指标预测脓毒症患者并发AKI的临床价值分析C反应蛋白、cTnI、NT-proBNP、H-FABP及SOFA评分预测脓毒症患者并发AKI的AUC、预测界值见图2,表2。H-FABP预测脓毒症患者并发AKI的AUC均显著高于C反应蛋白(Z=4.094,P<0.01)、cTnI(Z=3.734,P<0.01)、NT-proBNP(Z=3.692,P<0.01),但与SOFA评分间差异无统计学意义(Z=0.429,P>0.05)。
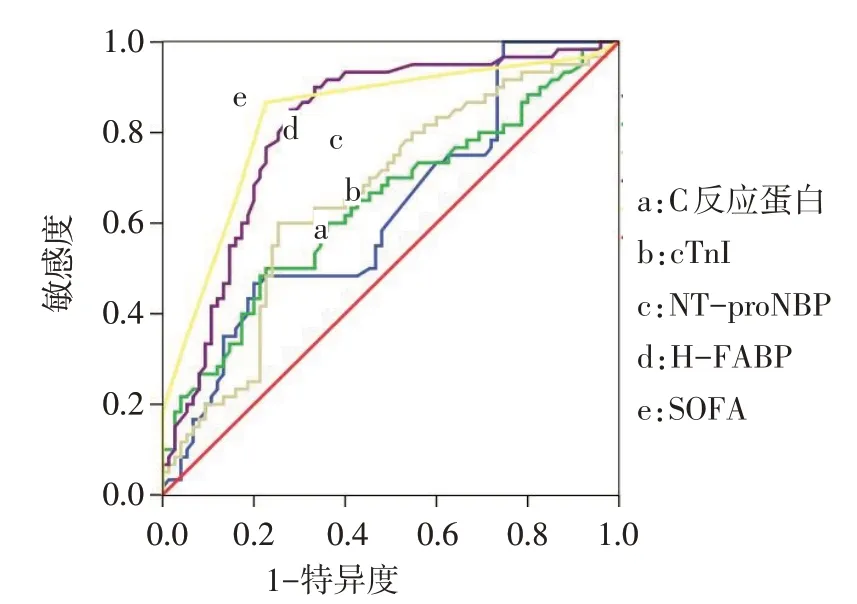
Fig.2 ROC curve for predicting AKI in patients with sepsis图2预测脓毒症患者并发AKI的ROC曲线
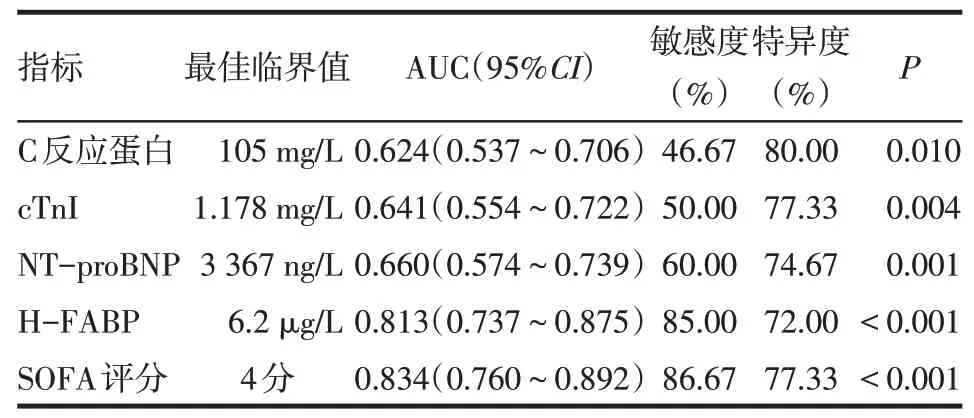
Tab.2 The clinical value of each indicator in predicting sepsis patients with AKI表2各指标预测脓毒症患者并发AKI的临床价值
2.4 影响脓毒症患者并发AKI的多因素Logistic回归分析结果以脓毒症患者是否并发AKI为因变量(未并发=0,并发=1),以年龄、C反应蛋白、cTnI、NT-proBNP、H-FABP、SOFA评分为协变量,具体赋值见表3。统一纳入进行多因素Logistic回归分析,结果显示,NT-proBNP≥3 367 ng/L、H-FABP≥6.2μg/L及SOFA评分≥4分是脓毒症患者并发AKI的独立危险因素(均P<0.01),见表4。

Tab.3 Variable assignment method表3变量赋值方法
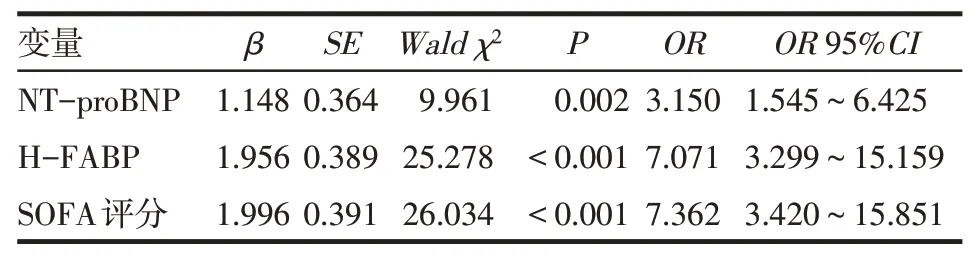
Tab.4 Multivariate Logistic regression analysis of AKI in patients with sepsis表4脓毒症患者并发AKI的多因素Logistic回归分析
2.5 相关性分析脓毒症患者H-FABP水平与C反应蛋白、cTnI、NT-proBNP及SOFA评分呈显著正相关(rs分别为0.663、0.688、0.727、0.490,均P<0.01),见图3。
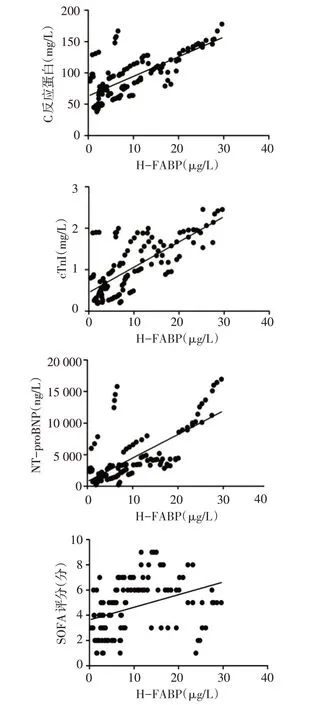
Fig.3 H-FABP水平与C反应蛋白、cTnI、NT-proBNP及SOFA评分的相关性分析散点图图3 Correlation analysis of H-FABP level with C-reactive protein,cTnI,NT-probNP and SOFA score
3 讨论
血尿素氮及肌酐是目前临床诊断AKI的常用指标,但也存在诊断敏感度、特异度较低的缺点[5]。来源于血液和尿液的一些新型生物标志物,如尿中性粒细胞明胶酶相关脂质运载蛋白(NGAL)、胱抑素C等,虽然在反映缺氧或缺血状态下肾脏损伤方面具有较高的敏感度和特异度,然而它们的滞后性导致诊断和干预延迟,无法阻止肾损伤的早期改变[6]。因此,寻求SAKI的有效预测指标,确保危重患者早期接受积极的治疗显得至关重要。
人H-FABP是一种小分子蛋白,主要在心脏和骨骼肌中表达[7]。SAKI作为脓毒症的常见并发症,其发病机制目前尚不完全清楚。传统观点认为,炎症介质的毒性作用造成急性肾小管坏死和肾小球滤过率下降,从而出现早期低灌注和肾内血流再分配[8]。然而,新近研究表明,SAKI反而与脓毒症引起的血管舒张有关,在一项严重脓毒症引起的急性肾衰竭动物模型中发现,肾血管扩张及血流量显著增加[9],这可能与脓毒症引起右心衰竭进而导致肾脏后负荷增加有关。中心静脉压作为肾脏后负荷的重要指标,与AKI的发生具有显著相关性[10]。Song等[11]研究发现,升高的肾阻力指数和中心静脉压是SAKI的独立危险因素。此外,心肾相互作用形成的Ⅴ型心肾综合征可能在SAKI的发展过程中发挥重要作用[12]。
心脏是脓毒症最早损伤的器官,在SAKI的早期研究中,心脏功能不全导致心输出量减少合并低血压被认为是肾损害的主要原因。研究发现,HFABP与心力衰竭、心律失常、急性冠脉综合征等疾病的诊断和预后关系密切[13]。因此,笔者推测作为心功能不全早期标志物的H-FABP,也可能成为脓毒症患者AKI的预测因子。本研究发现,脓毒症AKI组患者H-FABP水平高于非AKI组,且H-FABP升高是脓毒症患者并发AKI的独立危险因素。H-FABP预测脓毒症患者并发AKI的价值高于C反应蛋白、cTnI、NT-proBNP。分析其原因,脓毒症患者糖原和脂质的分解可以直接增加游离脂肪酸产生,脂质紊乱和自由基释放也会导致H-FABP水平升高[14]。与此同时,肾功能下降必然会降低HFABP的排泄,从而增加其血浆水平[15]。
综上,H-FABP或可成为脓毒症患者并发AKI的有效预测指标,其水平升高提示脓毒症患者并发AKI的风险升高。然而,由于本研究是单中心研究,入组样本量有限,血标本采集也不是多时间点监测,故有待于进行多中心、大样本量、动态监测的研究。

