2型糖尿病合并非酒精性脂肪性肝病患者高同型半胱氨酸与心脏舒张功能的关系
王德满,李娟,李林,侯静
同型半胱氨酸(Hcy)是人体蛋氨酸代谢转化的中间产物。研究证实,高同型半胱氨酸血症(HHcy)可致冠状动脉粥样硬化性心脏病(冠心病)的发病风险升高,且HHcy与尿酸的联合作用可能是加速动脉粥样硬化形成的原因[1]。2型糖尿病(T2DM)中有70%~75%的患者合并非酒精性脂肪性肝病(NAFLD)。肝脏在Hcy代谢过程中起着重要作用,有研究发现HHcy合并NAFLD患者多存在严重的胰岛素抵抗,HHcy是正常血糖代谢人群NAFLD的独立危险因素[2]。在临床中,T2DM合并NAFLD患者存在HHcy者较为常见,然而有关三者与心脏舒张功能关系的相关研究少见。本研究以T2DM为研究对象,旨在探讨T2DM合并NAFLD患者的HHcy对心脏舒张功能的影响,以期为临床工作提供参考。
1 对象与方法
1.1 研究对象选取2017年6月—2019年6月于天津医科大学总医院滨海医院就诊的T2DM患者182例,T2DM诊断参考2017年中国糖尿病防治指南,NAFLD诊断参照2018年中华医学会非酒精性脂肪性肝病诊疗指南,左室舒张功能不全诊断参考2018年舒张性心力衰竭诊断和治疗专家共识标准。排除标准:(1)妊娠期糖尿病及其他特殊类型糖尿病。(2)严重感染或糖尿病急性并发症。(3)合并急性冠脉综合征及陈旧性心肌梗死、慢性收缩性心力衰竭及严重肺、脑、肝、肾功能不全者。(4)神经内分泌肿瘤或其他恶性肿瘤病史。(5)半年内有饮酒史且饮酒折合每日乙醇量男>30 g,女>20 g。(6)病毒性肝炎、自身免疫性肝炎及药物性肝损害等。(7)已诊断为H型高血压并口服叶酸者。本研究经本院伦理委员会批准通过。所有患者均签署知情同意书。
1.2 主要仪器与试剂心脏超声采用GE VIVID7 Dimension彩色多普勒诊断仪,3V探头,频率为1.5~4.0 MHz。肝脏超声采用飞利浦公司HD-11型B型超声检测仪。心脏超声与肝脏超声均由同一位超声医师分别采用同设备操作。爱科莱全自动糖化血红蛋白分析仪HA8180,罗氏电化学发光免疫分析仪COBASE601,贝克曼库尔特AU5800全自动生化分析系统,迈瑞BC-5390CRP全自动血液细胞分析仪。试剂均为原装配套试剂。
1.3 研究方法
1.3.1 一般资料采集与分组患者入院后通过测量其身高、体质量、腰围(WC),计算体质量指数(BMI),并测得静息状态下的血压。禁食8 h以上后采用葡萄糖氧化酶法测定空腹血糖(FBG),放射免疫法测定空腹胰岛素(FINS),稳态模型评估法计算胰岛素抵抗指数(HOMA-IR)=FBG(mmol/L)×FINS(mIU/L)/22.5。高压液相色谱法测定糖化血红蛋白(HbA1c),酶化学法测定总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、三酰甘油(TG)、血肌酐(Cr),放射扩散法测定C反应蛋白(CRP)。直接法测定Hcy,按照中国高血压病防治指南2018年版,Hcy>15 μmol/L定义为HHcy。将全部患者按照是否NAFLD和是否HHcy交叉分组,分为非NAFLD&非HHcy组(A组),NAFLD&非HHcy组(B组)、非NAFLD&HHcy组(C组)、NAFLD&HHcy组(D组)。采用2×2析因设计,两个因素分别为因素A(NAFLD)、因素B(HHcy)。
1.3.2 心脏功能检查心脏超声测定患者左室舒张末内径(LVEDD)、左室收缩末内径(LVESD)、室间隔厚度(IVST)、左室后壁厚度(PWT)、左室射血分数(LVEF)。计算左室心肌质量LVM(g)=1.04×[(LVEDD+IVST+PWT)3-LVEDD3]×0.8+0.6,另根据身高、体质量计算体表面积(BSA)=0.006 1×身高(cm)+0.012 8×体质量(kg)-0.152 9,左室心肌质量指数(LVMI,g/m2)=LVM/BSA。脉冲多普勒取标准心尖四腔切面,清晰显示左心房后,记录二尖瓣下血流速度曲线,计算舒张早期血流峰值速度(E)/舒张晚期血流峰值速度(A)。选取T2DM合并NAFLD患者,以E/A>0.8为心脏舒张功能正常组,E/A≤0.8为心脏舒张功能异常组,比较分析2组性别、年龄、病程、TG、TC、HDL-C、LDL-C、CRP、FBG、BMI、收缩压(SBP)、舒张压(DBP)、FINS、HOMA-IR及HHcy差异。
1.4 统计学方法采用SPSS 24.0软件进行统计学分析。计数资料以例(%)表示,组间比较采用卡方检验;正态分布的计量资料以x±s表示,多组间均数比较采用2×2析因设计方差分析,2组间均数比较采用独立样本t检验,影响因素分析采用二分类Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 析因分析结果NAFLD对BMI、SBP、DBP、FINS、HOMA-IR、CRP、E/A、TG、TC及HbA1c有显著影响,HHcy对BMI、SBP、DBP、FBG、FINS、HOMAIR、CRP、LVMI、E/A有显著影响,其中两者对SBP、FINS、HOMA-IR、CRP、E/A的影响存在交互作用(P<0.05),见表1。
2.2 心脏舒张功能正常组与异常组一般临床资料比较2组性别、年龄、病程、HbA1c、DBP、FBG、CRP、TG、TC、LDL-C、HDL-C、室间隔厚度、LVEF差异无统计学意义;异常组BMI、SBP、FINS、HOMAIR、LVMI、HHcy比例高于正常组(P<0.05),见表2。
2.3 E/A影响因素分析对于94例T2DM合并NAFLD患者,以心脏舒张功能是否异常(正常=0,异常=1)为因变量,以是否HHcy(否=0,是=1)、BMI、SBP、FINS、HOMA-IR、LVMI为自变量进行Logistic回归分析。结果显示,HHcy为T2DM合并NAFLD患者心脏舒张功能异常的独立危险因素,见表3。
Tab.1 Comparison of general data,LVWI and E/A indicators between four groups表1 4组间一般资料及LVWI、E/A指标比较 (±s)
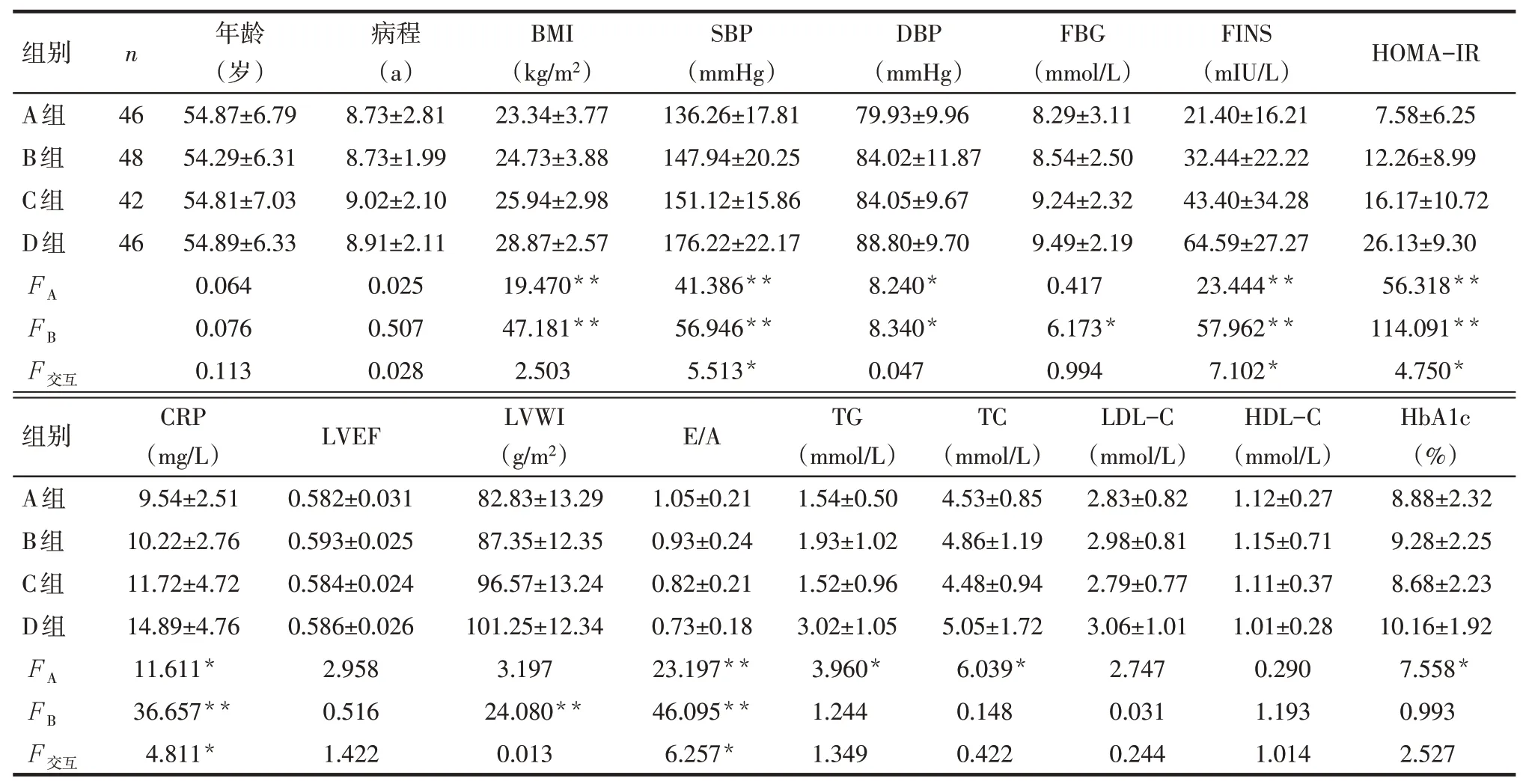
Tab.1 Comparison of general data,LVWI and E/A indicators between four groups表1 4组间一般资料及LVWI、E/A指标比较 (±s)
*P<0.05,**P<0.01;因素A:是否NAFLD;因素B:是否HHcy:1 mmHg=0.133 kPa
组别A组B组C组D组n 46 48 42 46 FA FB F交互年龄(岁)54.87±6.79 54.29±6.31 54.81±7.03 54.89±6.33 0.064 0.076 0.113病程(a)8.73±2.81 8.73±1.99 9.02±2.10 8.91±2.11 0.025 0.507 0.028 BMI(kg/m2)23.34±3.77 24.73±3.88 25.94±2.98 28.87±2.57 19.470**47.181**2.503 SBP(mmHg)136.26±17.81 147.94±20.25 151.12±15.86 176.22±22.17 41.386**56.946**5.513*DBP(mmHg)79.93±9.96 84.02±11.87 84.05±9.67 88.80±9.70 8.240*8.340*0.047 FBG(mmol/L)8.29±3.11 8.54±2.50 9.24±2.32 9.49±2.19 0.417 6.173*0.994 FINS(mIU/L)21.40±16.21 32.44±22.22 43.40±34.28 64.59±27.27 23.444**57.962**7.102*HOMA-IR 7.58±6.25 12.26±8.99 16.17±10.72 26.13±9.30 56.318**114.091**4.750*组别A组B组C组D组FA FB F交互HbA1c(%)8.88±2.32 9.28±2.25 8.68±2.23 10.16±1.92 7.558*0.993 2.527 CRP(mg/L)9.54±2.51 10.22±2.76 11.72±4.72 14.89±4.76 11.611*36.657**4.811*LVEF 0.582±0.031 0.593±0.025 0.584±0.024 0.586±0.026 2.958 0.516 1.422 LVWI(g/m2)82.83±13.29 87.35±12.35 96.57±13.24 101.25±12.34 3.197 24.080**0.013 E/A 1.05±0.21 0.93±0.24 0.82±0.21 0.73±0.18 23.197**46.095**6.257*TG(mmol/L)1.54±0.50 1.93±1.02 1.52±0.96 3.02±1.05 3.960*1.244 1.349 TC(mmol/L)4.53±0.85 4.86±1.19 4.48±0.94 5.05±1.72 6.039*0.148 0.422 LDL-C(mmol/L)2.83±0.82 2.98±0.81 2.79±0.77 3.06±1.01 2.747 0.031 0.244 HDL-C(mmol/L)1.12±0.27 1.15±0.71 1.11±0.37 1.01±0.28 0.290 1.193 1.014
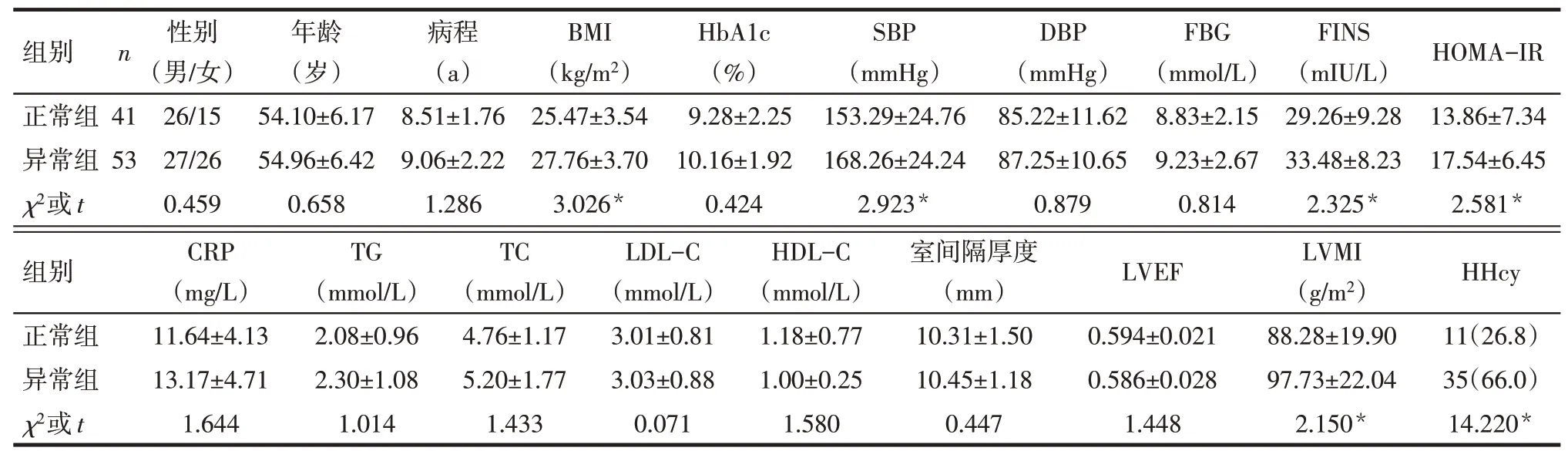
Tab.2 Comparison of general clinic data between the two groups表2 2组间一般临床资料比较

Tab.3 Analysis of influencing factors of E/A in NAFLD group表3 NAFLD组E/A影响因素分析
3 讨论
NAFLD是T2DM常见的并发症,NAFLD是逐渐进展的疾病,从肝脂肪变性发展到脂肪性肝炎(NASH)、肝纤维化,最后形成肝硬化。HHcy是NAFLD的形成和发展的原因之一。有研究显示,HHcy减少了还原型谷胱甘肽的生成是NAFLD加重的原因之一[3]。HHcy患者多存在严重的胰岛素抵抗,而NAFLD患者普遍存在胰岛素抵抗的典型特点[2]。本研究发现,HHcy与NAFLD对FINS、HOMA-IR均有显著影响,两者对FINS、HOMA-IR的影响存在交互作用,表明在T2DM患者中HHcy合并NAFLD患者胰岛素抵抗更严重。NAFLD患者的脂代谢异常主要以TG升高、HDL-C降低等易于导致动脉粥样硬化的脂代谢异常为特点。HHcy能够消耗肝脏中的多不饱和脂肪酸和血清中的磷脂,与TG在肝脏细胞、内皮细胞、平滑肌细胞内集聚有关,从而影响了血脂的体内平衡[4]。本研究中析因分析发现,NAFLD影响TG、TC,而HHcy对TG、TC无影响,NAFLD合并HHcy组TG、TC均高于其他3组,但对TG、TC的影响并不存在交互作用,通过回顾发现HHcy组应用降脂药物患者较多,考虑可能与降脂药物的应用降低了该组人群的TC、TG有关。有研究显示,H型高血压病主要以HHcy为特征,且与脑卒中的高风险相关[5]。荟萃分析研究证实,HHcy可导致高血压发病率升高[6]。本研究发现,NAFLD和HHcy对SBP和DBP均有影响,且两者对SBP影响存在交互作用,表明NAFLD合并HHcy患者SBP会显著升高;另外,炎症指标CRP受NAFLD和HHcy交互影响,表明NAFLD合并HHcy者炎症程度最重。在NAFLD形成发展过程中,脂毒性、胰岛素抵抗以及炎症反应均是导致NAFLD多重损害的病因[7]。胰岛素抵抗可导致肝脏中的脂肪物质生成增多、脂肪酸释放及TG增多,游离脂肪酸在肝脏的堆积造成炎症级联反应,炎症因子释放增多,致细胞损害甚至肝纤维化。有研究显示,HHcy可通过上调NADPH氧化酶、黄嘌呤氧化酶来抑制抗氧化防御反应,进而刺激活性氧(ROS)产生,可能这也是HHcy加重NAFLD形成坏死性炎症的原因之一[8]。
研究显示,在T2DM患者中NASH是心脏舒张功能逐渐下降的危险因素,NAFLD患者心血管疾病的10年危险评分增高,且与无NAFLD者比较,严重NAFLD者心血管疾病的发病率升高3.35倍[9]。本研究析因分析亦发现,HHcy对LVWI有显著影响,非NAFLD&HHcy组LVWI高于非NAFLD&非HHcy组和NAFLD&非HHcy组。近期有研究显示,单纯的HHcy增加了普通人群心肌肥厚的风险[10]。HHcy导致的心脏内的氧化应激、肥大细胞密度增高以及胶原蛋白代谢紊乱可能是心肌肥大的原因[11]。本研究显示,HHcy和NAFLD对E/A影响存在交互作用,表明两者共存对心脏舒张功能下降影响最大。心脏舒张功能异常的主要生物学过程包括系统性炎症、心外膜脂肪组织堆积、脂肪细胞分泌炎症细胞因子、冠脉微循环血管稀薄、心肌纤维化和血管硬化,最终导致左心室损伤和主动脉扩张[12]。有研究认为,代谢综合征、糖尿病、高血压病、高脂血症、动脉粥样硬化、胰岛素抵抗均可诱导NAFLD患者血管疾病形成[13]。本研究结果则显示,在T2DM合并NAFLD患者中心脏舒张功能异常组BMI、SBP、FINS、HOMAIR、LVMI、HHcy比例高于正常组,且在T2DM合并NAFLD患者中HHcy是心脏舒张功能下降的独立危险因素。因此,笔者认为,在T2DM患者中,NAFLD合并HHcy者BMI和收缩压水平均较高,胰岛素抵抗严重且多存在较严重的炎症反应,而心外膜脂肪堆积、后负荷加重、心肌肥厚以及系统性炎症的共同作用对心脏舒张功能和结构产生负面影响,最终可能导致了心脏舒张功能异常。
综上所述,对于T2DM合并NAFLD的患者不仅要关注患者的BMI、血糖、血压、血脂的综合控制,也要加强Hcy的常规监测,对于合并HHcy患者尤其需要早期进行干预治疗,避免严重心脑血管事件的发生。

