中药保留灌肠在肠梗阻患者应用中的效果评价
蒋 楠
郑州大学第一附属医院中西医结合科,郑州 450000
肠梗阻是肠内容物不能正常运行通过肠道的一种梗阻性疾病,近年来,随肠梗阻病因及病机深入研究发现,腹腔粘连属于首要原因,约占全部肠梗阻的40%~60%,并以机械性肠梗阻为主,血运性、动力性较为少见[1]。目前,西医常规治疗主要包括维持水电解质与酸碱平衡、胃肠减压、应用生长抑素、肠外营养支持等,多数患者症状逐渐消退[2]。近年来,中医在胃肠道疾病治疗方面取得良好疗效,中医认为,肠梗阻属“关格”、“肠结”范畴,治疗本病,需以“通”立法,采用行气活血、清热解毒、通里攻下为主的辨证论治。肠道为人体重要消化器官,具有强大吸收功能,保留灌肠改变以往给药途径,经肠道供给药物,肠道吸收后直接作用于靶点,符合肠道强吸收性特点。基于此,本研究选取肠梗阻患者80例,旨在探究中药保留灌肠的应用效果。报告如下。
1 资料与方法
1.1 一般资料
选取2019 年3 月—2020 年3 月我院收治的肠梗阻患者80 例,随机数字表法分为对照组和观察组,各40 例。对照组男21例,女19例;年龄23~82岁,平均年龄(53.47±5.59)岁;梗阻时间2~23 d,平均梗阻时间(12.11±2.74)d;不完全梗阻22例,完全梗阻18例。观察组男22例,女18 例;年龄20~83 岁,平均年龄(52.36±5.44)岁;梗阻时间3~20 d,平均梗阻时间(11.25±2.56)d;不完全梗阻23例,完全梗阻17例。两组性别、年龄、梗阻时间、梗阻程度对比差异无统计学意义(P>0.05),有可比性。
1.2 纳入及排除标准
1.2.1 纳入标准:诊断为肠梗阻;主要表现为持续性腹绞痛、频繁呕吐、肛门排气及排便停止、腹胀并伴发肠鸣音亢进、蠕动波、气过水声等;签订知情同意书。
1.2.2 排除标准:妊娠期或哺乳期女性;精神异常,不能配合灌肠者;消化道出血者;合并腹膜炎者;受身体状况影响难以耐受灌肠者。
1.3 方法
1.3.1 对照组:常规保守治疗,给予抑制消化液分泌、胃肠减压、禁食水等肠道减压治疗,同时静脉营养支持、解痉镇痛、抗炎等治疗,连续治疗7 d。
1.3.2 观察组:常规保守治疗基础上加用大承气汤保留灌肠,中药方剂:芒硝20 g(冲化),厚朴15 g,大黄20 g(后下),枳实15 g;腹痛剧烈者加赤芍15 g,桃仁10 g;腹胀明显者加木香10 g,川楝子15 g;呕吐严重者加竹茹10 g,黄连10 g;灌肠方法:排空二便,按摩肛周,放松括约肌,药液温度37~39℃,缓慢插入肛管注入药液,期间密切关注患者神情变化,灌肠后卧床休息5 min,保留1 h,200 ml/次,2次/d,连续用药7 d。
1.4 观察指标
(1)两组临床疗效,用药6 h内,腹胀、腹痛消失,肠鸣音恢复正常,肛门排气、排便为治愈;用药24 h 内腹胀、腹痛消失,肛门排气、排便为显效;用药24~48 h内腹胀、腹痛等症状减轻或消失,肛门排气为有效;未达上述标准为无效[3],治愈、显效、有效计入总有效。(2)两组症状改善时间(肠鸣音消失、饮食恢复、腹绞痛消失);(3)两组治疗前后炎性指标[白介素-6(IL-6)、肿瘤坏死因子-α(TNF-α)]变化,采集静脉血3 ml,离心取血清,ELISA法检测上述指标水平。
1.5 统计学方法
采用SPSS 24.0 软件处理数据,计量资料以均数±标准差(±s)表示,组间比较采用t 检验;计数资料以例数和百分比(%)表示,组间比较采用χ2检验;以P<0.05 为差异有统计学意义。
2 结果
2.1 临床疗效
观察组总有效率高于对照组(P<0.05),见表1。

表1 两组临床疗效比较 例(%)
2.2 症状改善时间
观察组肠鸣音消失、饮食恢复、腹绞痛消失时间短于对照组(P<0.05),见表2。
2.3 炎性指标
治疗前两组血清IL-6、TNF-α水平差异无统计学意义(P>0.05);治疗后两组血清IL-6、TNF-α水平低于治疗前,且观察组低于对照组(P<0.05),见表3。
表2 两组症状改善时间比较(±s) d
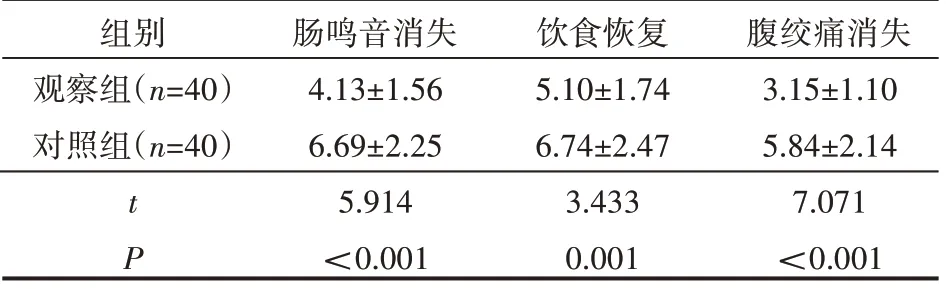
表2 两组症状改善时间比较(±s) d
组别观察组(n=40)对照组(n=40)t P肠鸣音消失4.13±1.56 6.69±2.25 5.914<0.001饮食恢复5.10±1.74 6.74±2.47 3.433 0.001腹绞痛消失3.15±1.10 5.84±2.14 7.071<0.001
表3 两组炎性指标比较(±s) ng/L
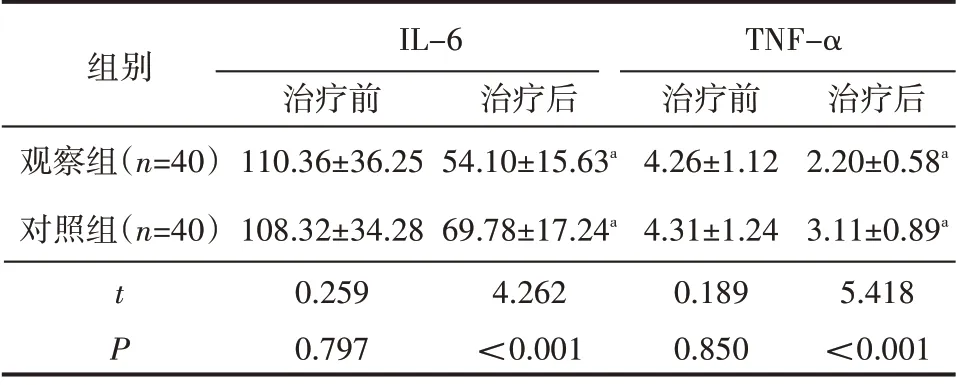
表3 两组炎性指标比较(±s) ng/L
注:与同组治疗前相比,aP<0.05
组别观察组(n=40)对照组(n=40)t P IL-6治疗前110.36±36.25 108.32±34.28 0.259 0.797治疗后54.10±15.63a 69.78±17.24a 4.262<0.001 TNF-α治疗前4.26±1.12 4.31±1.24 0.189 0.850治疗后2.20±0.58a 3.11±0.89a 5.418<0.001
3 讨论
肠梗阻是消化道常见病症,常规西医主要采用抑制消化液分泌、胃肠减压、禁食水等肠道减压、营养支持、解痉镇痛、抗炎等对症支持治疗,虽可缓解临床症状,但部分患者疗效并不十分理想[4]。
中医认为,肠梗阻因气机通降失调、六腑气血瘀滞所致满、痞、实、燥等症,治疗当以行气散瘀、通里攻下为主[5]。大承气汤源于《伤寒杂病论》,由芒硝、厚朴、大黄、枳实组成,属于泻热通便、苦寒攻下之良剂,具有通腑顺气、泻热通便之效。方中大黄为君药,味苦性寒,可泻下攻积、荡涤肠胃;芒硝为臣药,味苦咸寒,具有泻热荡积、软坚润燥之效;厚朴为佐药,味苦性温,具有下气除满、苦燥辛散之效;枳实为使药,味苦性辛寒,具有理气除满、破气消积之功效[6]。现代药理学研究证实,大承气汤可降低病变肠道黏膜通透性,进一步修复受损肠黏膜,发挥对肠黏膜免疫、生物、机械等屏障保护作用,避免内毒素及细菌易位,进而抑制炎性反应,降低机体由内毒素血症向MODS、SIRS 进展风险,减少肠梗阻并发症[7-8]。肠道是人体主要消化系统,具有强大吸收能力,针对肠梗阻,保留灌肠将药液直接输送至肠道,药液迅速被肠道吸收,直接作用于靶点,可显著加快症状改善时间,提升治疗效果。此外,中药保留灌肠,经肠道给药,可克服呕吐严重者难以口服药物问题,并可避免苦寒之药对胃脏组织产生的负面影响,中药汤剂直达病灶,对梗阻部位迅速起到局部治疗作用。本研究显示,观察组总有效率高于对照组、肠鸣音消失、饮食恢复、腹绞痛消失时间短于对照组,提示中药保留灌肠能快速减轻肠梗阻患者临床症状,提升临床疗效。原因在于,大承气汤中药保留灌肠能改善肠壁血液循环,促进胃肠功能恢复,减轻肠壁水肿,并可刺激肠蠕动,引发排气、排便反应,缓解肠道动力障碍,加速症状恢复。炎症是肠梗阻基础病理之一,肠梗阻患者普遍存在高炎性反应现象,IL-6、TNF-α等炎性因子异常高表达,本研究显示,治疗后观察组血清IL-6、TNF-α水平低于对照组,原因在于大承气汤中有效成分能改善肠黏膜血液供应,阻断血清中有害毒物浓度高峰,尤其是炎症细胞因子,能明显降低其浓度,减轻炎性症状,可见中药保留灌肠在降低炎性因子水平,减轻炎症反应方面具有突出成效,对加速减轻临床症状,提高疗效具有重要作用。
综上所述,中药保留灌肠能加速肠梗阻患者症状改善,减轻炎症反应,提高临床疗效。

