复杂胫骨平台骨折内固定方式和手术入路的探讨分析
江舜利,施军凯,徐杏荣,韩成相,杨丰
江苏省连云港市市立东方医院骨科,江苏连云港 222042
胫骨平台骨折属于临床发生率较高的一类关节内骨折,临床治疗要求复位关节面,同时维持下肢力线[1]。复杂胫骨平台骨折基本都是高能量损伤导致,具体指的是Schatzker分型Ⅴ型及Ⅵ型的骨折,这类骨折关节面破坏严重程度更高,以往临床对其的治疗多选择膝正中入路切开复位,再进行钢板螺钉内固定或实施有限切开复位,并利用外固定支架进行固定[2-3]。但选择单一切口实施钢板螺丝钉固定会因为手术显露面积大,软组织损伤过于严重,术后切口皮缘会有明显裂开甚至坏死,严重者还有切口感染表现,因而容易引起骨感染或者骨折不愈合[4]。所以探求其他更为安全、有效的手术入路非常重要,当前不少研究逐渐发现双切口入路在双钢板固定治疗中的应用价值,现以该院2015年1月—2019年12月收治的72例复杂胫骨平台骨折患者为对象,具体分析有效的内固定方式及手术入路,报道如下。
1 对象与方法
1.1 研究对象
选取该院收治的72复杂胫骨平台骨折患者为研究对象,随机数字表法分为对照组、观察组两组。观察组36例,男 22 例、女 14 例;年龄 20~91 岁,平均年龄(50.27±20.31)岁;患者骨折到接受手术的间隔时间为4~10 d,平均间隔时间(7.12±2.19)d。 对照组 36例,男 20例、女 16例;年龄 21~89 岁,年龄平均(51.42±21.19)岁;患者骨折到接受手术的间隔时间为 3~10 d,平均间隔时间(7.04±2.12)d。两组年龄、性别、手术间隔时间等差异无统计学意义(P>0.05),具有可比性。全部患者均符合胫骨平台骨折诊断标准[5-6],且患者均签署知情同意书,另外研究获得伦理委员会批准。
1.2 方法
观察组选择双切口入路,对患者实施蛛网膜下腔和硬脊膜外联合阻滞麻醉,患者保持手术床上平躺,联合作后内侧、前外侧双切口,其中后内侧切口从胫骨内侧作纵行切口一直切到鹅足位置,从鹅足后方将骨折端显露出来。前外侧切口从髌骨外缘一直到腓骨小头前缘连线中点至胫骨结节外缘一横指,同时顺着胫骨嵴外侧向下延伸,将关节囊切开,通过半月板拉钩将半月板拉开,使外侧平台骨折端、关节面得以显露。术中需要做到剥离操作时不影响血供不佳的胫前区域。术中对半月板、韧带损伤情况进行探查,作后内侧切口,将胫骨平台内侧骨折端暴露出来并进行复位。选择LC-DCP重建钢板进行固定,实现内侧柱力线的恢复,经前外侧切口暴露外侧平台关节面及骨折端后,直接观察下通过骨刀或剥离器进行撬拨复位,在关节面恢复平整后通过克氏针实施临时性固定,选择自体髂骨修补关节面下的骨缺损。通过X线机观察确定关节面平整度良好、下肢力线满意后在平台外侧通过L形、T形钢板支撑固定好,术后在内侧与外侧切口都留置负压引流缝合。
对照组选择膝正中入路,对患者实施蛛网膜下腔和硬脊膜外联合阻滞麻醉,患者保持手术床上平躺,作膝前及下方正中切口,入路选择在胫骨上段略偏胫骨嵴外侧,实施全层皮下潜行分离,在髌韧带、胫骨结节内外侧经骨膜下剥离显露内外侧髁部骨折断端,将其中血肿以及坏死组织彻底清除。通过间接复位技术包括牵引、撬拔等将能够观察到的皮质骨折部位实施解剖复位,选择点状固定钳进行横向加压,通过克氏针实施临时固定,通过X线机引导观察确定髁面良好复位,对于出现关节面塌陷的患者,顶起复位后实施下方植骨处理。选择LC-DCP重建钢板进行固定,使内侧柱力线得以恢复,接着选择L形、T形钢板连接好外髁与骨干,最后通过螺钉进行固定。术中通过X线机对半月板、韧带损伤情况进行探查,进行膝关节的被动活动,确定骨折良好稳定后行置管引流,常规闭合切口,完成手术。
两组患者术后都持续7~10 d选择广谱抗生素进行抗感染,并选择管形石膏进行持续6周的固定,石膏拆除后进行拄拐行走,3~4个月后慢慢练习负重行走。
1.3 观察指标与评价标准
膝关节功能:选择Rasmussen膝关节功能评分表[6]进行评价,量表包括疼痛、行走能力、膝伸直缺失度、膝关节活动度、膝关节稳定性,量表最高分30分,0~10分为差,11~19 分为中,20~26 分为良,27~30 分为优。 在术前、术后6个月进行评价。
术后并发症:比较两组术后伤口感染、皮瓣坏死、内固定松动、神经血管损伤各类并发症发生情况。
1.4 统计方法
数据利用SPSS 23.0统计学软件分析,其中计量资料以(±s)表示,组间比较进行两独立样本t检验;计数资料以[n(%)]表示,组间比较进行χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 膝关节功能评分
术前两组膝关节功能评分差异无统计学意义 (P>0.05),术后6个月两组评分均有升高,观察组更明显高于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组术前、术后膝关节功能评分比较[(±s),分]Table 1 Comparison of preoperative and postoperative knee function scores between the two groups[(±s),points]
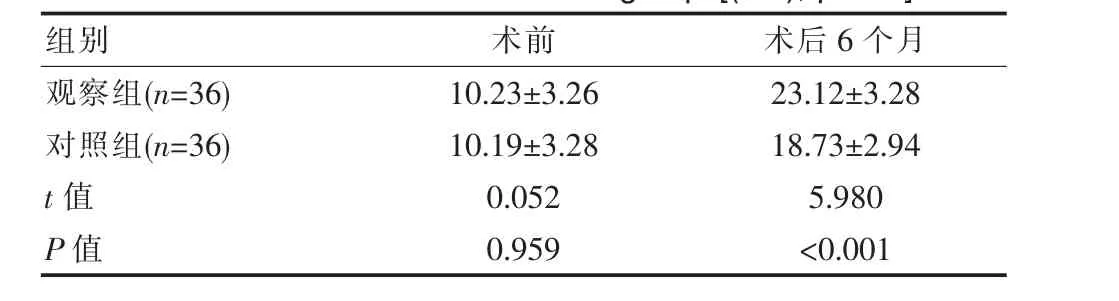
表1 两组术前、术后膝关节功能评分比较[(±s),分]Table 1 Comparison of preoperative and postoperative knee function scores between the two groups[(±s),points]
组别 术前 术后6个月观察组(n=36)对照组(n=36)t值P值10.23±3.26 10.19±3.28 0.052 0.959 23.12±3.28 18.73±2.94 5.980<0.001
2.2 膝关节功能优良率
观察组术后6个月膝关节功能优良率为63.89%,明显高于对照组优良率39.89%,差异有统计学意义(P<0.05),见表2。
2.3 术后并发症
观察组术后并发症发生率为5.56%,明显低于对照组发生率 22.22%,差异有统计学意义(P<0.05),见表 3。

表2 两组术后6个月膝关节功能优良率比较[n(%)]Table 2 Comparison of the good and good rate of knee joint function between the two groups at 6 months after operation[n(%)]

表3 两组术后并发症发生率比较[n(%)]Table 3 Comparison of the incidence of postoperative complications between the two groups[n(%)]
3 讨论
复杂胫骨平台骨折多同时存在严重软组织损伤,关于这一骨折手术的入路哪种效果最明显还没有形成统一结论,以往膝正中切口应用较多,通过作膝正中切口实施切开复位内固定处理,能够保证骨折较高稳定性,同时关节面能够满意复位[7-8]。因为胫骨上段解剖学特点较为特殊,术中需要广泛切开软组织,术后发生切口感染的风险较高,骨折愈合可能受到影响,甚至可能继发骨髓炎[9]。
该研究观察组选择的双切口入路应用的主要优势为间接复位存在困难的情况下能够得到内、外侧平台准确度更高的复位,同时不会对覆盖在胫骨近端前内侧的软组织造成明显影响[10-11]。考虑到复杂胫骨平台骨折外侧平台关节塌陷、粉碎程度较高,作前外侧切口能够良好复位骨折,且能够保证骨折较高的稳定性[12];如果是内侧平台发生骨折,受到剪切力骨折块会整体向后发生位移,实际上关节面的粉碎程度并不严重,实施内侧间接复位可保证良好复位,关节面能够维持满意稳定度[13]。
该研究观察组通过选择双切口入路下双钢板固定治疗,结果显示患者术后膝关节功能评分为(23.12±3.28)分,明显高于对照组(18.73±2.94)分(P<0.05),另外术后 6 个月观察组膝关节功能恢复优良率为63.89%,明显高于对照组 38.89%(P<0.05),类似研究[14]显示,观察组术后膝关节优良率为95.83%,明显高于对照组术后优良率75.00%,与该研究结果一致,提示选择双切口入路能够保证复杂胫骨平台骨折患者膝关节得到更明显、更为有效的恢复。但与该研究在具体结果上存在一定差异,分析与纳入对象特征、评估方法有关。另外该研究观察组术后并发症发生率为5.56%,较对照组发生率22.22%明显更低 (P<0.05),提示双切口入路相较膝正中入路能够更明显提升手术安全性,保证患者术后恢复受影响更小,术后恢复可更迅速。
综上所述,对复杂胫骨平台骨折患者的内固定治疗中选择双切口入路能够更明显改善患者膝关节功能,减少术后并发症,加快患者术后康复,有良好应用价值。

