超声造影联合超声弹性成像对桥本甲状腺炎患者甲状腺结节良恶性的诊断价值
宋林科,周 琦,徐鑫利
1.陕西省第四人民医院(西安 710043);2.西安交通大学第二附属医院(西安710004);3.陕西省铜川市人民医院(铜川 727000)
桥本甲状腺炎(Hashimoto thyroiditis,HT)属于常见的自身免疫性疾病,其发病隐匿,大部分患者以甲减、甲亢或甲状腺结节等症状就诊[1]。甲状腺结节是HT的常见合并症,调查显示,甲状腺结节的发生明显增加了HT患者癌变的风险[2]。有研究发现,HT合并良性结节和恶性结节的患者超声表现和病理特征明显不同,然而,常规超声在甲状腺超声影像和数据报告系统(TI-RADS)为4类的HT合并甲状腺结节的良恶性诊断中漏诊率较高,图像特征分辨有一定难度,临床应用有限[3]。超声弹性成像(Ultrasound elastography,UE)能够对病变组织硬度有效评价,目前认为,随着病变组织硬度的增加,甲状腺结节恶性风险明显增加[4]。超声造影(Contrast ultrasound,CU)可通过注入造影剂对病变组织血流变化进行显示,有利于对HT患者甲状腺良恶性结节的有效诊断。目前认为,UE和CU均为常规超声的有效补充,对TI-RADS为4类的HT患者甲状腺结节良恶性图像特征进行分析,有助于临床中的诊断和患者预后的改善[5]。因此,本研究纳入TI-RADS为4类的HT合并甲状腺结节患者300例,对此进行了研究,现报告如下。
资料与方法
1 一般资料 纳入2019年1月至2020年6月收治的HT合并甲状腺结节患者300例,根据病理诊断结果分为良性结节组和恶性结节组。其中良性结节组180例190个结节,结节性甲状腺肿102个,腺瘤50个,局限性HT 38个,患者年龄24~70岁,平均(44.29±10.87)岁,男42例,女138例。恶性结节组120例124个结节,甲状腺乳头状癌(PTC)114个,未分化癌2个,髓样癌8个,患者年龄22~74岁,平均(45.12±9.05)岁,男34例,女86例。两组性别比例、年龄等基线资料比较,差异无统计学意义(P>0.05)。本研究经医学伦理委员会审核后进行。病例纳入标准:经临床体征、血清学检查首次确诊为HT合并甲状腺结节[6];甲状腺超声影像和数据报告系统(TI-RADS)4类;符合手术指征,具有完善的术后病理诊断资料;患者知情同意。排除标准:妊娠及哺乳期妇女;合并其他甲状腺疾病;造影剂过敏;肝肾功能不全;结节靠近颈总动脉等不利于观察造影结果的位置;甲状腺手术史。
2 检查方法 ①使患者平躺,暴露颈部,探头探查频率5~12 MHz,使用美国GE公司LOGIQ E9彩色超声诊断仪对患者甲状腺结节的回声、钙化、形态、血流分布等进行探查。随后使用弹性成像模式,使探头垂直于病变组织,将扫查范围扩展至病变组织的2~3倍,轻微施压,压力指数3~4,得到稳定的超声弹性图像。记录HT患者的病灶硬度评分。其中病灶硬度评分:1分,病变组织为红色蓝色或红蓝绿三色相间;2分,病变组织及周围均为绿色;3分,病变组织内主要为绿色、周边为蓝色;4分,病变组织内蓝色绿色相间、呈无序状分布;5分,病变组织内大部分或全部为蓝色、或仅内部具有少部分绿色。②将超声诊断仪调整至CU模式,机械指数0.08,将声诺维(注册证号H20110350)2.4 ml快速团注后,使用生理盐水5 ml冲注,对造影剂在病变组织内的走行和增强模式持续观察3 min,并进行动态记录。对两组CU下结节的增强模式进行评价,其中无增强:病变组织无造影剂进入;均匀或不均匀等增强:造影剂在病变组织及周围均匀或不均匀等量分布;高增强:病变组织造影剂分布高于组织周围;均匀或不均匀弱增强:造影剂在病变组织呈均匀或点片状等不均匀分布,低于周围组织。分别将无增强、均匀或不均匀等增强、高增强和均匀或不均匀弱增强赋值为1分、2分、3分和4分。③两组均由2名经验丰富的超声科医师共同完成,并对检查结果进行分析,意见不一致时,邀请经验丰富的第3名超声科医师进行评价,共同确定检查结果。
3 观察指标 对两组的UE评分、CU增强模式、UE联合CU结果分布进行分析。其中UE联合UC结果为患者UE评分和CU增强模式评分之和。使用受试者工作(ROC)曲线对UE、CU、UE联合CU在HT合并甲状腺结节中的诊断价值进行分析。
4 统计学方法 应用SPSS 17.0统计学软件进行数据分析,计数资料以[例(%)]表示,组间比较使用χ2或Fisher检验,使用ROC曲线对UE、CU、UE联合CU对HT患者甲状腺结节良恶性的诊断价值进行分析。P<0.05为差异有统计学意义。
结 果
1 两组UE评分分布比较 见表1。良性结节组图像主要以绿色为主,UE评分主要分布在2~3分(82.11%),恶性结节组图像主要以蓝色为主,UE评分主要分布在4~5分(82.26%)。良性结节组和恶性结节组的UE评分分布比较,差异具有统计学意义(χ2=147.872,P<0.05)。
2 两组CU评分分布比较 见表2。良性结节组主要以均匀或不均匀等增强为主(72.11%),恶性结节组主要以均匀或不均匀弱增强为主(75.80%)。两组CU评分分布比较,差异具有统计学意义(χ2=117.687,P<0.05)。
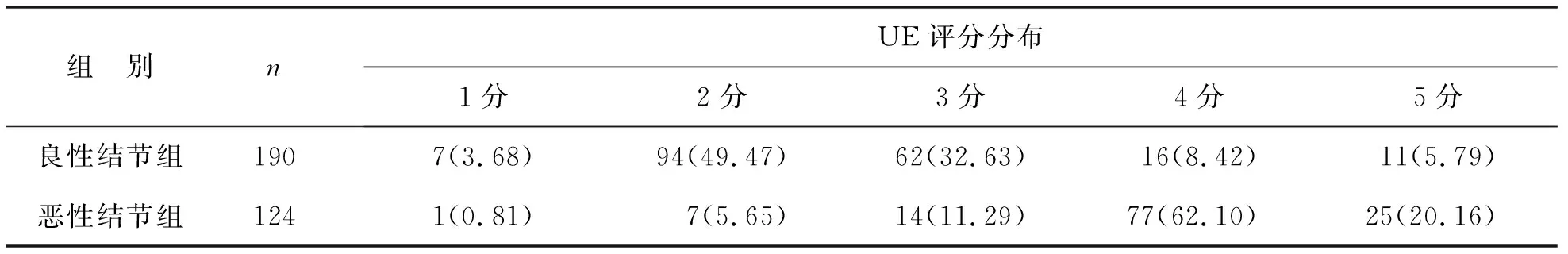
表1 两组UE评分分布比较[例(%)]
3 两组UE联合CU评分分布比较 见表3。良性结节组UE联合CU评分主要在4~6分(94.74%),恶性结节组UE联合CU评分主要在7~8分(84.68%)。两组的UE联合CU评分分布比较,差异具有统计学意义(P<0.05)。

表2 两组CU评分分布比较[例(%)]
4 UE、CU、UE联合CU对HT患者甲状腺结节良恶性的诊断价值比较 ROC曲线分析下,UE联合CU的曲线下面积(AUC)高于CU和UE单独诊断。UE联合CU对HT患者甲状腺结节良恶性诊断的准确率明显高于UE和CU单独诊断(P<0.05)。见表4(图1)。

表3 两组UE联合CU评分分布比较[例(%)]
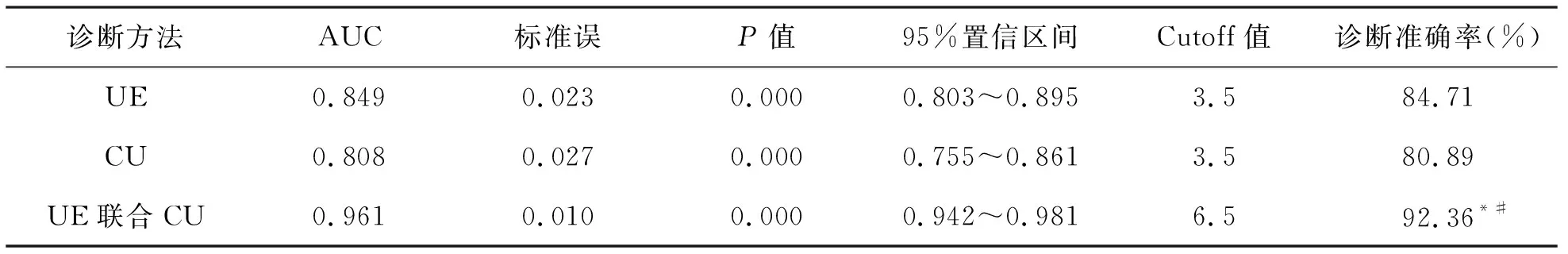
表4 UE、CU、UE联合CU诊断的ROC曲线结果分析
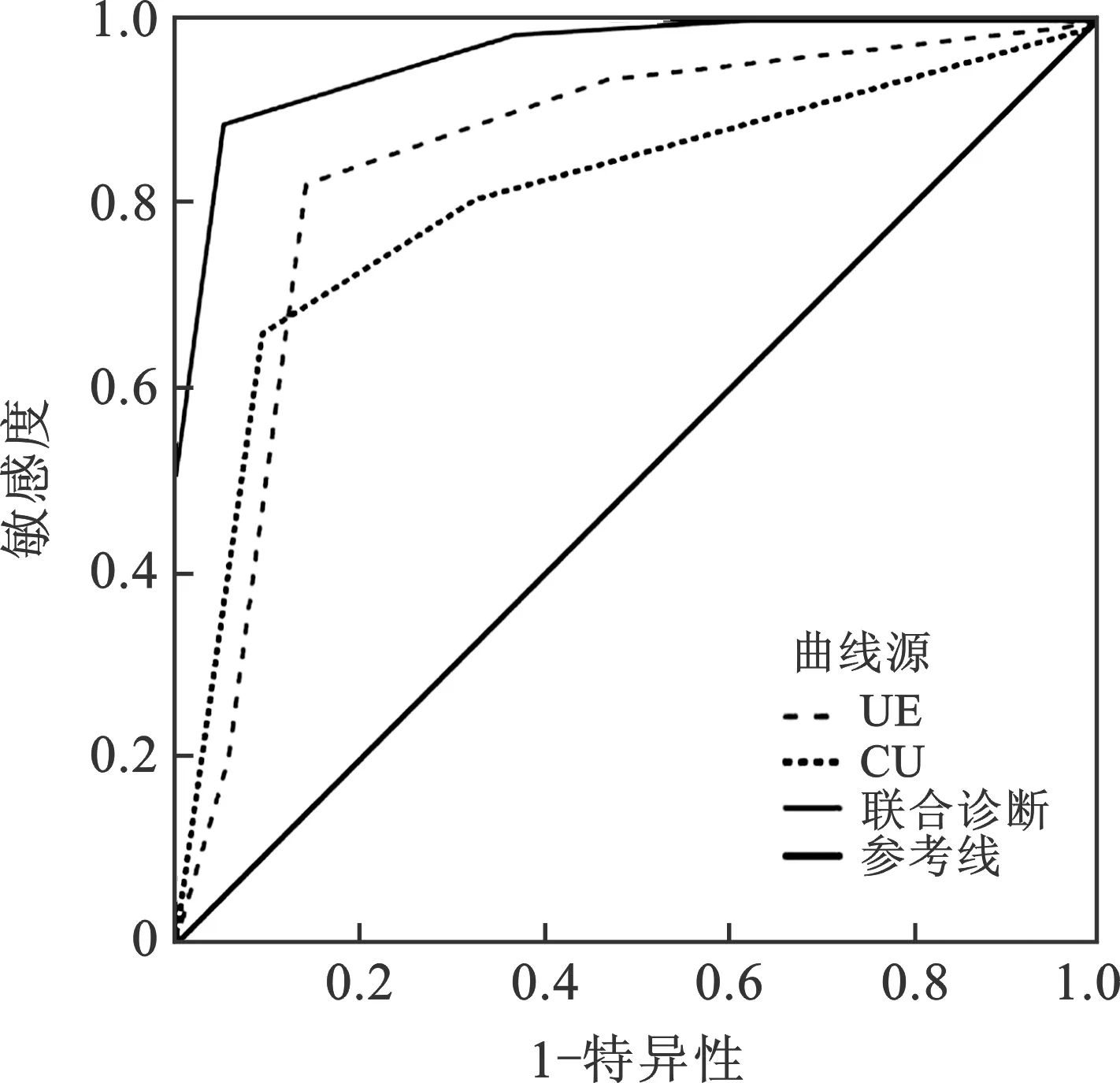
图1 UE、CU、UE联合CU对HT患者甲状腺结节良恶性诊断的ROC曲线
讨 论
HT合并甲状腺结节多发生于女性,患者多以颈部肿块前来就诊,研究发现,HT可导致机体免疫功能异常以及严重的炎症浸润,增加了合并甲状腺结节的癌变倾向[7]。调查显示,近年来HT合并甲状腺结节的患者数量明显增加,对结节性质进行准确诊断,对于治疗方法的选择和患者预后评估具有良好的指导意义[8]。但是常规超声在对TI-RADS为4类的HT患者良恶性结节的诊断准确率偏低,对早期病变组织的弹性改变和内部血流走行并不能进行有效观察,致使临床应用受限。UE为对病变组织弹性参数进行提取并成像的一种新型超声技术,在对组织性质判断方面具有独特的优势。甲状腺血流丰富,当发生病变时,极易导致内部血流异常,CU能够通过造影剂清晰显示病变组织内的血管分布和血流动态,对良恶性结节的判断具有积极意义[9]。
本研究HT合并甲状腺结节患者中,良性结节UE评分明显低于恶性结节组,ROC分析显示3.5分为良恶性结节的分界点,HT患者良性结节UE评分与恶性结节具有一定的重叠,也侧面的反映出UE诊断的不足,这可能是由于部分HE患者良性结节发生了纤维化等的变化,导致UE评分增加,同时对于液化的恶性结节,UE评分也会有所下降。增强模式与病变组织的血流改变具有一定关系[10]。本研究中,HT患者75.80%恶性结节表现为均匀或不均匀弱增强,72.11%良性结节患者表现为均匀或不均匀等增强,ROC分析显示3.5分为良恶性结节的分界点。其中对于HT恶性结节患者,由于病变组织内癌细胞的增殖对血管产生一定的损伤,且部分肿瘤血管功能性较低,使肿瘤组织内部血流呈现无序的状态,增强模式主要为不均匀弱增强[11]。对于良性结节患者,往往由于病变组织内的血管功能未完全破坏,则图像表现为均匀或不均匀等增强。然而HT患者良性结节和恶性结节CU图像特征仍然存在一定的交叉,这可能是良性结节患者病变组织周边受肿瘤压迫,影响血供,以及结节增生等因素的影响所致[12]。
虽然UE和CU在对HT合并甲状腺结节患者的诊断中均具有较高的准确率,然而仍然具有一定的局限性[13]。本研究发现,UE联合CU诊断的诊断准确率明显高于UE和CU单独诊断,这可能是由于病变组织内部的液化、钙化可对病变组织的硬度产生影响,使UE诊断有效率降低,而CU可以从血供检查方面弥补这一不足,进而明显提高了诊断准确率[14]。
综上所述,UE联合CU对TI-RADS为4类的HT合并甲状腺结节性质的诊断准确率高于单独应用UE和CU,为甲状腺结节诊断的较可靠方法。

