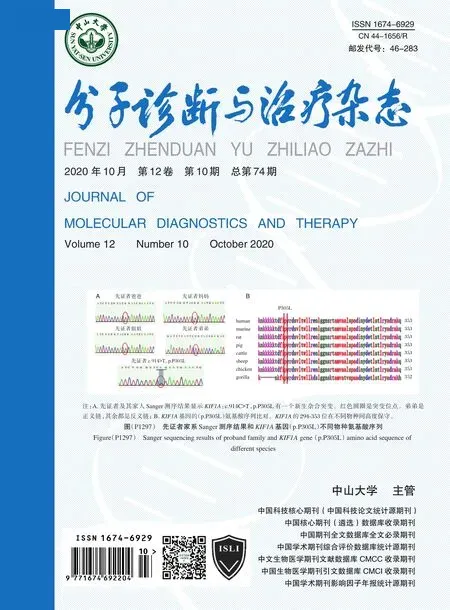
CD56表达与甲状腺乳头状癌临床病理特征的关系及对远处转移的预测价值
许超 盛以泉 葛丽卫 沈海英
甲状腺癌是临床常见的头颈部恶性肿瘤,其中甲状腺乳头状癌(papillary thyroid carcinoma,PTC)最为常见、约占甲状腺癌的70%~80%。PTC 具有相对懒惰的生物学特性,10年生存率在90%以上[1-2]。但是,PTC 容易早期出现颈淋巴结转移[3],有研究报道,淋巴结转移是造成PTC 患者远处转移的重要危险因素[4]。近些年,越来越多的学者开始关注PTC患者术后远处转移的影响因素及预测方法,早期筛查可能发生远处转移的PTC 患者并进行严格的促甲状腺激素(Thyroid Stimulating Hormone,TSH)抑制治疗及严密的随访,进而及时发现远处转移并进行治疗。免疫球蛋白超家族成员CD56 是新发现的PTC 标志分子,对PTC 具有一定诊断价值,该分子具有黏附分子活性、能够促进癌细胞转移及新生淋巴管形成,但CD56 与PTC 远处转移的关系尚不明确。基于此,本研究将分析CD56 表达与PTC 临床病理特征的关系及对远处转移的预测价值。
1 资料与方法
1.1 一般资料
选择2014年1月至2015年3月期间在本院接受手术切除的PTC 患者184 例作为PTC 组,包括男性71 例、女性113 例,年龄37~61 岁、平均(45.28±8.28)岁,另取同期在本院接受手术切除的结节性甲状腺肿患者78 例作为对照组,其中男性31 例、女性47 例,年龄33~58 岁、平均(43.49±9.58)岁,均经术后病理诊断为结节性甲状腺肿。两组间一般资料的比较,无统计学意义(P>0.05),有可比性。
入组标准:①经术后病理诊断为PTC;②临床病理资料完整;③未发生失访;④患者签署知情同意书。排除标准:①既往有其他恶性肿瘤病史;②合并糖尿病、感染、自身免疫性疾病。
1.2 方法
1.2.1 CD56 表达的检测
取PTC 组和对照组的病理切片,采用SP 免疫组化染色试剂盒(北京中杉金桥生物公司)对CD56进行染色,按照试剂盒的说明书进行操作,苏木素复染后脱水、透明、封片,在显微镜下观察染色情况。CD56 阳性染色位于细胞膜,按照染色强度计分:未染色为0 分、淡黄色为1 分、棕黄色为2 分、棕褐色为3 分;按阳性细胞染色比例计分:未染色为0 分、阳性细胞<25%为1 分、25-50%为2 分、>50%为3 分。两项积分相乘,0 分为阴性、≥1 分为阳性。
1.2.2 临床病理特征的收集
查询PTC 组患者的病历资料,收集以下临床病理特征:性别、年龄、肿瘤大小、肿瘤病灶数目、TNM 分期、淋巴结转移情况、包膜浸润情况。
1.2.3 无转移生存的随访
随访起始时间为手术后第一天,随访截止时间为2020年3月。随访方式包括门诊复查、电话或网络软件回访,随访内容为无转移生存情况,确认转移的辅助检查依据包括放射性碘扫描、18FDG-PET 扫描、病理学活检。
1.3 统计学方法
采用SPSS 21.0 软件进行数据分析,计数资料以n(%)表示、采用χ2检验,无转移生存的比较采用Kaplan-Meier 曲线分析,无转移生存的影响因素采用COX回归模型分析。P<0.05为差异有统计学意义。
2 结果
2.1 PTC 组与对照组肿瘤组织中CD56 表达的比较
PTC 组患者PTC 组织中CD56 阳性表达24 例(13.04%);对照组患者结节性甲状腺肿组织中CD56 阳性表达71 例(91.03%)。PTC 组患者PTC组织的CD56 阳性率明显低于对照组,差异有统计学意义(P<0.05)。见图1。
2.2 不同临床病理特征PTC 中CD56 表达的比较
CD56 的阳性率在不同年龄、性别、肿瘤大小、肿瘤病灶的PTC 比较,差异无统计学意义(P>0.05);TNM 分期Ⅲ~Ⅳ期、有淋巴结转移、有包膜浸润的PTC 中CD56 阳性率低于Ⅰ~Ⅱ期、无淋巴结转移、无包膜浸润的PTC,差异有统计学意义(P<0.05)。见表1。
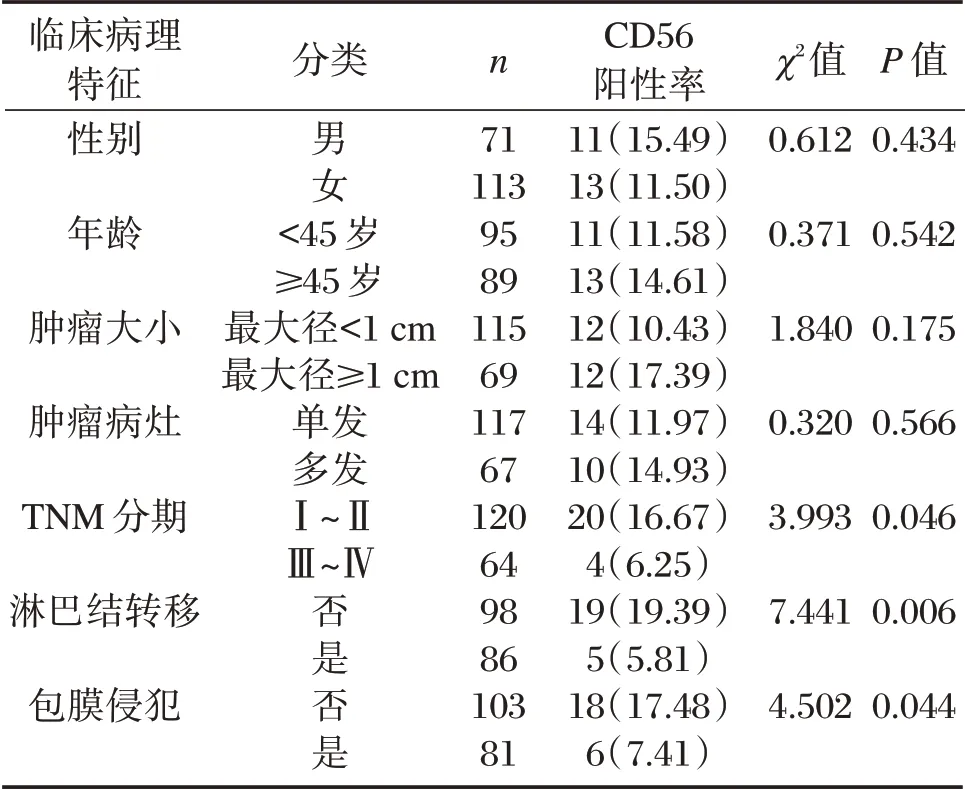
表1 不同临床病理特征PTC 中CD56 表达的比较[n(%)]Table 1 Comparison of CD56 expression in PTC with different clinicopathological features[n(%)]
2.3 CD56 阳性与阴性表达患者无远处转移生存率的比较
经Kaplan-Meier 曲线分析,CD56阳性的PCT患者的无远处转移生存率明显高于CD56阴性的甲状腺乳头状癌患者,差异有统计学意义(P<0.05)。见图2。
2.4 PTC 患者无远处转移生存影响因素的单因素分析
以无远处转移生存为应变量,以临床病理特征、CD56 表达为自变量进行COX 回归分析,结果显示:CD56 表达、肿瘤大小、肿瘤病灶、TNM 分期、淋巴结转移、包膜侵犯是无远处转移生存的影响因素。见表2。

表2 PTC 患者无远处转移生存影响因素的COX单因素分析Table 2 Cox univariate analysis of influencing factors of distant metastasis free survival in PTC patients
2.5 PTC 患者无远处转移生存影响因素的多因素分析
COX 回归分析:CD56 表达、淋巴结转移、包膜侵犯是无远处转移生存的影响因素。见表3。
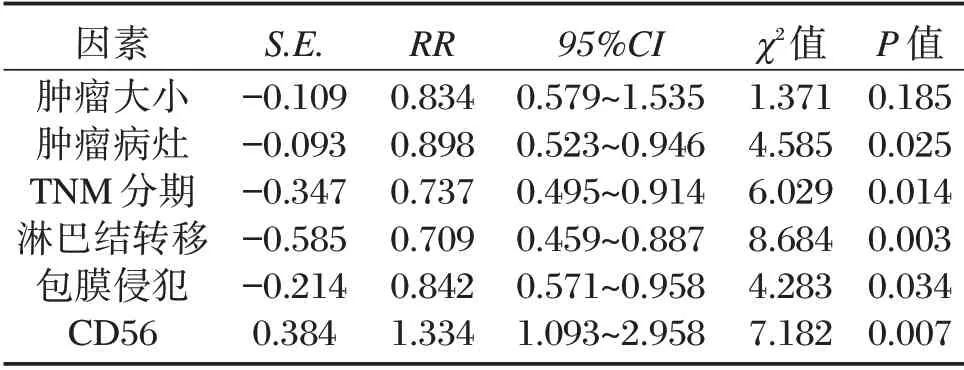
表3 PTC 患者无远处转移生存影响因素的多因素分析Table 3 Cox multivariate analysis of influencing factors of distant metastasis free survival in PTC patients
3 讨论
PTC 的预后良好、10年生存率在90%以上。但是,PTC 是典型的亲淋巴型恶性肿瘤,容易早期出现颈淋巴结转移,进而增加远期发生远处转移的风险[5-8]。近些年,PTC 术后远处转移的相关影响因素及预测手段成为了头颈部恶性肿瘤研究的热点。
CD56 是免疫球蛋白超家族中的一种神经细胞黏附分子,神经外胚层肿瘤、非小细胞肺癌、小细胞肺癌的相关研究发现,CD56 在神经肿瘤中表达降低[9-11]。新近国内外的多项研究发现,CD56 可以作为PTC 诊断的分子标志物,在PTC 中表达减少且用于PTC 的诊断能够提高准确性、特异性[12-13]。本研究对PTC 组织中CD56 的检测发现:PTC 组织中CD56 的阳性率低于结节性甲状腺肿组织,与既往其他研究报道的PTC 中CD56 低表达的结果一致,表明CD56 低表达与PTC 的发病密切相关。
CD56 作为黏附分子,在恶性肿瘤发生发展中的作用包括抑制癌细胞迁移、侵袭以及减少新生淋巴管形成[14]。随着癌细胞的迁移、侵袭以及新生淋巴管的形成,肿瘤的病理特征也会发生相应变化,表现为体积增大、淋巴结转移、包膜浸润等。本研究进一步分析不同病理特征PTC 中CD56 表达的差异可知:随着TNM 分期增加、淋巴结转移及包膜浸润的发生,PTC 中CD56 的阳性率明显减少,表明CD56 低表达与PTC 多项病理特征的恶化有关,低表达的CD56 可能通过促进癌细胞迁移、侵袭以及增加新生淋巴管形成的生物学作用来造成PTC 淋巴结转移及包膜浸润的发生。
CD56 低表达与PTC 病理特征的恶化有关,但对PTC 远处转移的预测及评估价值尚不清楚。宫颈神经内分泌癌、白血病、多发性骨髓瘤的相关研究表明,CD56 对上述恶性肿瘤的预后具有预测价值[15-18]。本研究对PTC 患者术后的远处转移进行了随访,绘制无远处转移生存的Kaplan-Meier 曲线结果表明CD56 表达对PTC 术后远处转移具有预测价值。进一步在COX 模型中分析无远处转移生存的影响因素可知:CD56 表达、淋巴结转移、包膜侵犯是影响因素。淋巴结转移、包膜侵犯影响无远处转移生存的结果与既往其他学者的研究结果[4,7]一致;而CD56 表达影响无远处转移生存的结果与本研究中Kaplan-Meier 曲线的分析结果一致,由此也进一步确认了CD56 表达对PTC 术后远处转移的预测价值。
综上所述,PTC 中CD56 的表达明显降低,低表达的CD56 不仅与TNM 分期增加、淋巴结转移、包膜浸润等病理特征的恶化有关,还对远处转移具有预测价值。