脓毒症患者Th1/Th2细胞失衡与疾病严重程度、肺损伤的关系
陈丽君 王佳 张文静
脓毒症是人体对感染反应失调导致的器官功能障碍综合征,主要表现为寒战、高热(或低温)、心慌、气促、精神状态改变等症状,疾病可进展恶化为严重脓毒症和脓毒症休克,可导致心、肝、肺、肾等多器官功能不全及循环障碍,病死率高[1]。目前全球每年脓毒症患者人数大约超过1 900 万,有超过600 万死亡,病死率超过1/4,存活患者也约300 万存在认知功能障碍,严重影响患者的生命健康和生活质量[2]。有研究表明,各种病毒或细菌的感染导致的免疫功能失衡和免疫系统紊乱在脓毒症发生发展进程中起着关键作用[3]。辅助型T 细胞(Th 细胞)在人体发挥免疫功能过程中充当重要角色,主要分为Th1 细胞群和Th2 细胞群,Th1/Th2 细胞失衡与机体免疫炎症反应密切相关[4]。在上述研究背景下,本研究探讨脓毒症患者Th1/Th2 细胞失衡与疾病严重程度、肺损伤的关系,现报道如下。
1 材料与方法
1.1 一般资料
将2017年10月至2019年10月于本院ICU 接受治疗的脓毒症患者62 例作为研究对象,纳入标准:均符合脓毒症的相关诊断标准[5]。排除标准:合并恶性肿瘤者;合并糖尿病等严重代谢性疾病者;合并免疫功能不全者;合并肺部疾病及肺部损伤者;合并器官移植者;不配合本项研究者。根据治疗28 d 后临床结局的不同分为死亡组(20 例)和生存组(42 例)。死亡组男性12 例,女性8 例;年龄60~78 岁,平均(68.40±2.73)岁;入ICU 治疗前1 d Th1 细胞含量(%):(15.35±8.78);Th2 细胞含量(%):(1.63±0.85);Th1/Th2:(11.92±9.01)。生存组男性23 例,女性19 例;年龄61~79 岁,平均(68.58±2.76)岁;入ICU 治疗前1 d Th1 细胞含量(%):15.46±8.35;Th2 细胞含量(%):1.57±0.88;Th1/Th2:(11.85±9.08)。再根据脓毒症患者是否合并肺损伤分别肺损伤组(24 例)和非肺损伤组(38例),肺损伤诊断标准参照相关文献[6]。肺损伤组男性10 例,女性14 例;年龄59~76 岁,平均(67.38±2.63)岁;非肺损伤组男性17 例,女性21 例;年龄59~78 岁,平均(68.12±2.75)岁;两组一般资料比较差异无统计学意义(P>0.05)。本研究经本院医学伦理委员会批准,患者及其家属签署知情同意书。
1.2 检查方法与指标
分别于入ICU 治疗前1 d,入ICU 治疗后1、7、14 d 取患者外周静脉血标本,采用流式细胞仪(BD,FACSCalibur)检测所有患者外周静脉血中Th1 细胞(IFN-γ+CD3+CD4+T 淋巴细胞)及Th2 细胞(IL-4+CD3+CD4+T 淋巴细胞)的含量,并计算Th1/Th2 值。分析比较死亡组与生存组、肺损伤组和非肺损伤组Th1、Th2 细胞含量及Th1/Th2 值。
1.3 统计学方法
用SPSS 18.0 软件进行统计分析,计量资料以(±s)的方式表示,采用t检验。计数资料已n(%)表示,组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 2 组治疗后1、7、14 d Th1、Th2 细胞含量比较
治疗后1、7、14 d,生存组Th1 细胞含量均明显高于死亡组,差异具有统计学意义(P<0.05)。治疗后1 d,死亡组Th2 细胞含量高于生存组,治疗后7、14 d,生存组Th2 细胞含量均高于死亡组,差异有无统计学意义(P>0.05)。见表1。
2.2 生存组与死亡组治疗后1、7、14 d Th1/Th2 值比较
治疗后1、7、14 d,生存组Th1/Th2 值均明显高于死亡组,差异具有统计学意义(P<0.05)。见表2。
2.4 治疗后14 d 内肺损伤组与非肺损伤组Th1、Th2 细胞含量及Th1/Th2 值的平均水平比较
肺损伤组Th1 细胞含量及Th1/Th2 值均明显高于非肺损伤组,差异具有统计学意义(P<0.05),而Th2 细胞含量与非肺损伤组比较差异无统计学意义(P>0.05)。见表3。
表1 生存组与死亡组治疗后1、7、14 d Th1、Th2 细胞含量比较(±s)Table 1 Comparison of Th1、Th2 cell content between survival group and death group at 1,7 and 14 d after treatment(±s)
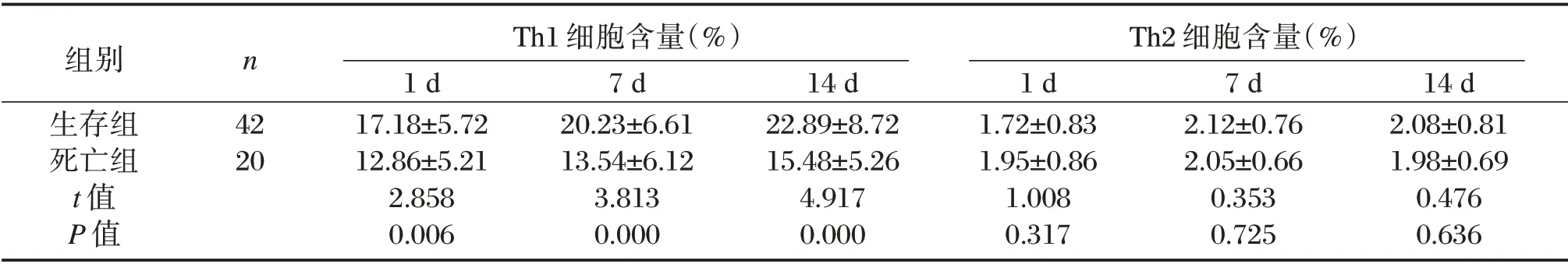
表1 生存组与死亡组治疗后1、7、14 d Th1、Th2 细胞含量比较(±s)Table 1 Comparison of Th1、Th2 cell content between survival group and death group at 1,7 and 14 d after treatment(±s)
组别生存组死亡组t 值P 值n Th1 细胞含量(%)Th2 细胞含量(%)42 20 1 d 17.18±5.72 12.86±5.21 2.858 0.006 7 d 20.23±6.61 13.54±6.12 3.813 0.000 14 d 22.89±8.72 15.48±5.26 4.917 0.000 1 d 1.72±0.83 1.95±0.86 1.008 0.317 7 d 2.12±0.76 2.05±0.66 0.353 0.725 14 d 2.08±0.81 1.98±0.69 0.476 0.636
表2 生存组与死亡组治疗后1、7、14 d Th1/Th2 值比较(±s)Table 2 Comparison of Th1/Th2 cell content between survival group and death group at 1,7 and 14 d after treatment(±s)

表2 生存组与死亡组治疗后1、7、14 d Th1/Th2 值比较(±s)Table 2 Comparison of Th1/Th2 cell content between survival group and death group at 1,7 and 14 d after treatment(±s)
组别生存组死亡组t 值P 值n Th1/Th2 值42 20 1 d 16.92±9.05 11.95±8.72 2.045 0.045 7 d 16.12±6.56 10.17±6.48 3.351 0.001 14 d 13.49±6.18 9.76±6.33 2.205 0.031
表3 治疗后14 d 内肺损伤组与非肺损伤组Th1、Th2细胞含量及Th1/Th2 值的平均水平比较(±s)Table 3 Comparison of Th1 and Th2 cell contents and Th1/Th2 values between lung injury group and non-lung injury group(±s)

表3 治疗后14 d 内肺损伤组与非肺损伤组Th1、Th2细胞含量及Th1/Th2 值的平均水平比较(±s)Table 3 Comparison of Th1 and Th2 cell contents and Th1/Th2 values between lung injury group and non-lung injury group(±s)
组别肺损伤组非肺损伤组t 值P 值n 24 38 Th1 细胞含量(%)18.79±9.26 12.45±8.63 2.739 0.008 Th2 细胞含量(%)2.05±0.34 1.98±0.46 0.642 0.523 Th1/Th2 值11.27±7.39 6.85±5.21 2.762 0.007
3 讨论
脓毒症的病理机制为各种感染因素导致机体免疫炎症反应,疾病不断进展从而引起全身炎症反应综合征,可累及机体多种重要脏器,其极高的致死致残率已成为学界共识[7]。有研究表明,在脓毒症的疾病进展中,除外界感染的病原体及其分泌的有害物质外,机体免疫功能的失衡可能也是导致该病迅速恶化进展的关键因素[8]。Th1、Th2细胞是人体重要的辅助型T 细胞,在机体发挥体液免疫和细胞免疫过程转中都直接或间接地起着重要作用,Th1/Th2 值的失衡更是可能通过破坏机体细胞炎症因子的平衡而导致脓毒症患者机体炎症级联反应的发生,使得病情迅速恶化[9]。现为探讨脓毒症患者Th1/Th2 细胞失衡与疾病严重程度、肺损伤的关系,特做此研究。
本研究结果表明脓毒症患者Th1/Th2 值的降低预示着其疾病严重程度的加大,预后不良。究其原因,可能是Th1、Th2 细胞作为辅助型免疫细胞可改变机体免疫功能的状态,同时Th1/Th2 值的变化也能反映机体细胞免疫功能状态的变化,Th1/Th2 值的升高预示着机体免疫功能较佳,预后较好[10]。研究发现,肠粘膜屏障的破坏是脓毒症早期得以迅速进展的关键因素,肠粘膜屏障的破坏可导致大量肠源性内毒素通过肠部淋巴管道迅速扩散至全身,导致全身的毒性反应[11]。正常情况下,内毒素抗原可被淋巴结内的抗原呈递细胞识别,从而激活机体免疫系统,活化巨噬细胞功能,最终被巨噬细胞吞噬。若机体免疫抑制状态下,内毒素抗原便不会被机体免疫系统呈递识别,甚至绕过机体淋巴系统,直接进入体循环,形成免疫逃逸现象,使得病情不受控制,迅速恶化[12]。Th1、Th2 细胞是人体重要的免疫细胞,可较敏感地反应机体的免疫状态,Th1/Th2 值升高则预示免疫功能趋好,预后较好,反之,Th1/Th2 值降低则预示存在一定程度的免疫功能抑制,预后较差。另外,研究表明,Th1 细胞本身就具有分泌白介素6(interleukin-6,IL-6)、白介素8(interleukin-8,IL-8)、白介素10(interleukin-10,IL-10)IL-10、肿瘤坏死因子α(tumor necrosis factor-α,TNF-α)等促炎因子的功能,能增强机体的抗感染能力[13],从而减轻脓毒症患者的疾病严重程度。
本研究结果提示脓毒症合并肺损伤患者促炎Th1 细胞增高,Th1/Th2 平衡向Th1 方向漂移。探究其机制,可能是因为脓毒症患者合并肺损伤的主要病理机制是患者机体因外界感染而产生的大量内毒素经循环系统侵入肺部,刺激促炎因子的分泌与合成,造成炎症反应,导致急性肺损伤[14],而Th1 细胞主要分泌干扰素-γ(interferon-γ,IFN-γ)等促炎因子,IFN-γ 又能活化巨噬细胞分泌TNF-α,从而造成急性肺损伤,Th2 细胞则主要分泌白介素4(interleukin-4,IL-4)等抗炎因子,能缓解急性肺损伤,因此脓毒症合并肺损伤患者的Th1 细胞含量更高,Th1/Th2 值也更高[15-16]。
综上所述,Th1/Th2 值的降低预示着疾病严重程度的加大,预后不良,同时脓毒症合并肺损伤患者促炎Th1 细胞增高,Th1/Th2 平衡向Th1 方向漂移。