子宫上皮样滋养细胞肿瘤一例报告并文献复习
孙培松,曲芃芃
上皮样滋养细胞肿瘤(epithelioid trophoblastic tumour,ETT) 在滋养细胞肿瘤(gestational trophoblastic neoplasia,GTN)中非常少见,在GTN中所占比例为1.39%~2%[1]。ETT起源于绒毛膜中间型滋养细胞,其特点为具有特殊的组织类型及免疫学表型。既往认为ETT 是类似于胎盘部位滋养细胞肿瘤(Placental Site Trophoblastic Tumor,PSTT)的低度恶性肿瘤。有病例报道虽然ETT 生长缓慢,但仍存在部分病例具有较强的侵袭能力,临床结局常为致死性的,预后通常较差,文献报道的死亡率10%~13%[1]。本文对我院收治的1例ETT病例进行临床特征、组织学形态、免疫类型及治疗结局回顾性分析,并结合文献复习进行讨论。
1 病例资料
患者 女,47岁,因发现下腹部肿物1周,于2014年10月31日首次入我院。患者为围绝经期女性,孕2产1,末次妊娠在22年前,足月顺产。患者下腹痛2年,闭经9个月。妇科检查:子宫饱满,如孕2+个月大小,右后方可扪及直径6 cm囊实性肿物,活动性差。超声提示:宫腔内可见45 mm×48 mm×36 mm团块,内回声不均,血流不丰富。盆腔CT示:子宫增大,病灶穿透浆膜层,密度不均,与直肠、附件关系密切,右侧卵巢可见直径约6 cm的肿物,可见强回声。胸部CT:双肺多发结节,考虑转移;血人绒毛膜促性腺激素(hCG)为896.4 mIU/mL。行宫腔镜检查术:见宫腔左侧壁突起一实性肿物,直径4 cm,灰黄色,占据大部分宫腔,仅见右侧输卵管开口,左侧输卵管开口不可见;刮出大量灰黄色干酪状组织;病理示符合ETT表现。免疫组化检查示:CK8/18阳性,CyclinE>80%阳性(见图1A,封三),hCG阴性,人胎盘泌乳素(HPL)阴性(见图1B);Ki67>60%阳性,P63>70%阳性(见图2)。全身PET-CT提示:子宫考虑恶性肿瘤;左附件区考虑转移;阴道偏左侧考虑转移;双肺多发转移,左肺门淋巴结转移,腹膜后腹主动脉旁淋巴结考虑多发转移;完善检查后考虑临床诊断:ETT伴多发转移;考虑全身多发转移,拟先行全身化疗后评估再决定进一步治疗;遂予放线菌素-D+依托泊苷+甲氨蝶呤+顺铂(EMA-EP)方案化疗3个疗程后再次评估:血hCG为77.75 mIU/mL,双肺转移灶较前明显缩小;盆腔CT提示盆腔病灶较前缩小;彩色超声提示宫旁血管充盈,未见动静脉瘘。予双侧子宫动脉栓塞术后1周后(2014年12月24日)行开腹探查术:术中见子宫如孕2+个月大小,子宫左侧壁、左宫角及左侧宫底可见质硬凸起,直径约5 cm,未穿透子宫浆膜层,黄白色,左侧卵巢可见直径6 cm的囊实性肿物,实性部分为黄白色,右侧卵巢及输卵管未见异常;大网膜可见黄白色病灶,最大直径2 cm;小肠系膜根部可扪及增大淋巴结,盆腔及腹主动脉旁可扪及稍大淋巴结,遂行“全子宫+双附件+盆腔淋巴结+腹主动脉旁淋巴结+肠系膜淋巴结+大网膜切除术”。
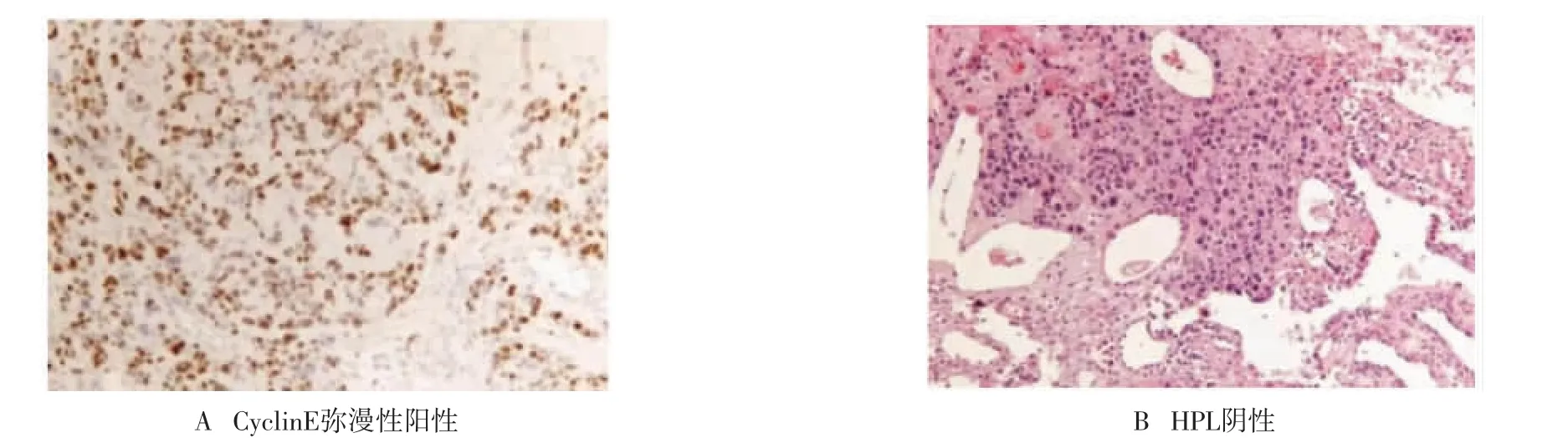
图1 CyclinE和HPL1免疫组化图 (×100)

图2 P63和Ki-67免疫组化图 (×100)
术后病理:子宫内膜上皮样滋养叶细胞肿瘤,侵及深肌层达浆膜,脉管内可见肿瘤细胞团,左侧输卵管及卵巢可见肿瘤组织累及;子宫峡部及宫颈,双侧宫旁及阴道断端未见累及;大网膜可见转移灶(最大径≤2 cm),见图3;IHC:CD146局灶阳性,HPL阴性,P16阴性;腹主动脉旁,肠系膜淋巴结阴性。
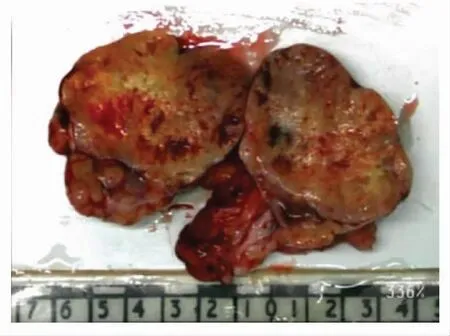
图3 全子宫双附件切除术后大体标本图
术后治疗及随访:继续予EMA-EP方案化疗8个疗程后评估考虑痊愈(PET-CT:肺转移病灶仅剩残痕,盆腹腔无明显转移灶,血hCG达到完全缓解标准),定期门诊随诊;于停化疗后2年(2016年11月)复查提示血hCG升高至100 mIU/mL。肺CT示:左侧肺门区肿大淋巴结-转移?双肺多发转移灶;头颅CT及上腹、盆腔磁共振平扫+强化未见异常,考虑复发,再次入院化疗(2016年11月16日),予2个疗程放线菌素-D+依托泊苷+甲氨蝶呤+环磷酰胺+长春新碱(EMA-CO)后,拟行第3次化疗时(2017年1月20日)复查CT发现肺部转移灶较前增大,患者要求转院至北京协和医院,至协和医院后给予肺部病灶质子放射治疗后建议回我院更换化疗方案继续化疗,遂再次入我院(2017年2月12日)根据协和医院建议予更生霉素+5-氟尿嘧啶+依托泊苷+长春新碱(FAEV)继续化疗3个疗程,化疗间歇期患者出现头痛,复查头颅CT(2017年4月18日),考虑脑转移,患者拒绝再次继续化疗,自行接受中医治疗,于发现脑转移4个月后(2017年8月底)去世。
2 讨论
2.1 发病及临床特点GTN是一种好发于年轻女性且治愈率极高的妇科恶性肿瘤,是因为机体调控机制变化引起的妊娠相关的疾病,包括侵袭性葡萄胎、绒毛膜癌、PSTT及ETT等疾病。由于ETT发病率较低而缺乏大宗病例报告,目前最多的报道仅达100余例[1]。ETT的发病年龄在15~66岁,平均38.8岁。本例患者47岁,系常见发病年龄范围内,该病绝经后女性很少见[2]。有研究认为ETT与既往妊娠有关,包括足月产、葡萄胎妊娠、自然流产以及异位妊娠,甚至是继发于前次的GTN[3]。此外,有些特例的情况是没有明确的前次妊娠史。发病距前次妊娠间隔可为2周~30年,有学者回顾性分析了北京协和医院10例ETT患者发病距离前次妊娠时间平均间隔为10年[4]。该病例距前次妊娠22年。
2.2 临床表现ETT的临床表现缺乏明显特异性,主要表现是阴道淋漓出血,个别以转移部位症状为首发[5],临床化验检查血β-hCG只有轻度或中度升高;有70%的病例血β-hCG的范围在2 500 IU/mL以内,有报道称血β-hCG在初诊时为阴性或>1万IU/mL(6.8%和7.1%)均为少见情况[6]。本研究中的病例第1次就诊时血β-hCG 956.3 mIU/mL,属于该病较常见的范围。在临床表现上,ETT由于缺乏相关的特异性且发病罕见,术前诊断非常困难,只有个别病例曾报道通过诊刮确诊[7]。而北京协和医院10例ETT患者中有5例通过诊刮或宫腔镜下刮宫获得病理确诊[4]。本例也是在治疗前通过宫腔镜检查获得了病理诊断。
ETT发病部位在子宫下段较常见,有些发生于子宫体、子宫颈等部位,发生于子宫体的ETT应与子宫肌瘤及其他妊娠疾病进行鉴别;发生于子宫颈的ETT应与宫颈癌相鉴别[8]。在以往的文献报道中,约30%的ETT患者的原发病灶在宫外如阴道、宫旁、肺等部位。而在这些病例中,肺部作为远处转移部位最为常见[9]。本病例初次发病时就发生了肺的多发转移,与上述文献报道相符。术前影像学的检查(彩色多普勒及磁共振成像)虽具有参考意义,但特异性不高[3];多普勒血流信号值较低而在磁共振成像中ETT呈实性,扩散加权成像增强。本例患者超声与磁共振均提示宫腔内团块,子宫内膜恶性疾患待除外,因此在区别子宫内膜癌还是ETT时二者的特异性均不高。
2.3 主要诊断方法ETT的诊断方法主要为病理检查,在大体标本上,ETT典型表现可见病灶大多呈散在或独立的膨胀性结节生长,切面可呈灰黄色或灰褐色,质地软。本例在宫腔镜下观察到:病变充满宫腔,大体上为表面灰黄色的实性包块;高倍显微镜下可见瘤细胞由单核的中间型滋养细胞组成,形态相对一致,呈结节状膨胀性生长并呈条索或片状分布,伴或不伴出血坏死及钙化灶,在典型的镜下表现可见“地图样”外观即滋养细胞岛,其周围围绕着广泛坏死区,也可见到玻璃样基质,每10个高倍镜视野有2~30个核分裂象[10]。对于意外发现或经过化疗后的病例可以通过免疫组化鉴别;对于ETT来讲上皮来源的免疫组化标记物多呈阳性,如细胞角蛋白(CK18和AEI/AE3)、上皮膜抗原、上皮钙黏附蛋白、EMA及表皮生长因子受体等;而滋养细胞标记物中人HPL、hCG、黑色素瘤细胞黏附因子(Mel-CAM)及PLAP呈局部阳性表达;HLA-G强阳性;抑制素α抗原和P63均为弥漫性阳性。而对于PSTT则为P63阴性、Mel-CAM和HPL强阳性;绒癌表现为P40阳性,ETT的P40则呈阴性;胎盘部位结节CyclinE阴性而ETT为阳性;P16用来区分宫颈鳞癌和ETT;宫颈鳞癌P16阳性而ETT则为阴性[11]。本例免疫组化检查提示:CD146灶阳性;HPL阴性,P16阴性,CK8/18阳性,CyclinE>80%阳性,hCG阴性,HPL阴性,Ki67>60%阳性,P63>70%阳性;符合ETT特征。虽然免疫组化标志物可以帮助区分多种滋养细胞肿瘤,但亦有ETT与其他滋养细胞肿瘤共存的情况[4]。
2.4 治疗方法不同于可以完全通过化疗治愈的绒癌,ETT最有效的治疗手段为手术,对于部分病变且局限于Ⅰ期的患者单纯行全子宫切除术即可达到完全缓解,而对于宫外有转移者手术同时切除转移灶是改善预后的有效治疗手段。有研究发现对具有肺内孤立转移灶ETT患者仅行肺部病灶切除就可获得缓解。此病为非雌激素依赖性疾病,可不常规切除卵巢,可以根据年龄来决定是否保留卵巢;而对淋巴结的处理也是根据术前影像评估及术中探查,如术前影像评估有转移淋巴结或术中触及增大淋巴结,则行增大淋巴结切除术。本病例因术前影像提示盆腔及腹主动脉旁淋巴结增大不除外转移,且术中发现肠系膜淋巴结增大故行腹主动脉旁淋巴结、盆腔淋巴结及肠系膜淋巴结切除术,治疗方法与研究结果相符[6]。针对ETT患者保留生育功能的手术选择因病例数较少而无明确证据。根据ETT对化疗不敏感的特点,Ⅰ期患者切除子宫后即可达到缓解故不推荐术后追加化疗,而对于转移和复发的患者可考虑术后辅助化疗。目前尚无标准的化疗方案及疗程数,化疗方案可选择EMA-EP、EMA-CO、FAEV及顺铂+博来霉素+VP16(PEB)等,而此病例应用了3种化疗方案,术前及术后应用EMA-EP,获得了2年的缓解期;但远处转移复发后再次予该方案化疗效果不理想;目前由于病例数较少尚无法推荐哪种化疗方案更好[4,12]。
2.5 影响预后的因素由于ETT的病例数较少,对影响其预后的因素亦无明确的标准,有报道称肿瘤细胞的Ki67标记指数平均为(18±5)%时转移率为25%,死亡率为10%,也有报道转移率可达77.8%,死亡率可达24%[13];考虑目前在临床中低估了该病对患者的影响。有研究认为FIGO分期是唯一的预后影响因素(P=0.005)[14]。Shen等[15]报道的病例显示不良预后的病例均存在子宫多发病灶、侵袭深肌层、细胞分化低、异型性高、核分裂像高或有血管侵袭;子宫外病灶和距前次妊娠间隔>4年均为高危因素。对于子宫外病灶,盆腔种植病灶较经血远处转移的病灶预后好。对于ETT完全缓解的判断为术后每周监测血β-hCG水平并连续4周正常;即使结束治疗后仍应每周监测β-hCG连续4个月,若正常则调整为第1年每月1次,第2年起每半年到一年检测1次至终生[6]。本例首次就诊时就已出现了远处多发转移,经治疗后获得了2年缓解期,复发时为肺转移和脑转移,所以预后效果差,这与报道目前评价高危复发因素的标准相符。值得注意的是,已有肺转移者应注意是否出现脑转移。
综上,ETT为一类罕见的GTN,临床表现无特异性极易漏诊误诊,诊断必须依赖病理,免疫组化可以协助鉴别诊断;手术是主要的治疗手段,术后辅助化疗无规范可循,影响预后的高危因素亦不明确;目前临床上多根据患者情况施以个体化治疗,妇科肿瘤医生仍需继续提高对ETT的认识,收集更多的病例以总结经验指导临床诊断和治疗。

