血小板分布宽度对重症急性胰腺炎预后的价值
曹锡煌
【摘要】 目的 探讨血小板分布宽度(PDW)对重症急性胰腺炎(SAP)预后的价值。方法 108例SAP患者, 根据预后情况分为A组(院内死亡, 11例)和B組(存活, 97例)。比较两组患者的临床资料, 分析SAP患者院内死亡的危险因素。结果 A组患者的急性生理学及慢性健康状况评分系统(APACHEⅡ)评分(19.34±4.27)分高于B组的(12.56±3.53)分、血小板计数(PLT)(97.37±66.28)×109/L低于B组的(143.92±72.58)×109/L、PDW(16.91±2.82)%大于B组的(12.54±2.11)%, 差异均具有统计学意义(P<0.05);两组患者的白细胞(WBC)、C反应蛋白(CRP)、降钙素原(PCT)、甘油三酯(TG)、血淀粉酶、血钙(Ca2+)水平比较, 差异均无统计学意义(P>0.05)。二分类Logistic 回归分析发现, APACHEⅡ评分[OR=1.571, 95%CI=(1.035, 2.386)]、PLT[OR=1.021, 95%CI=(1.001, 1.041)]、PDW[OR=2.892, 95%CI=(1.252, 6.679)]是SAP患者院内死亡的独立危险因素(P<0.05)。结论 APACHEⅡ评分、PLT、PDW均是SAP患者院内死亡的独立危险因素, PDW对SAP患者预后有重要的参考价值。
【关键词】 血小板分布宽度;重症急性胰腺炎;预后
DOI:10.14163/j.cnki.11-5547/r.2020.28.010
Prognostic value of platelet distribution width in severe acute pancreatitis CAO Xi-huang. Department of Emergency surgery, Dalian Center Hospital, Dalian 116033, China
【Abstract】 Objective To discuss the prognostic value of platelet distribution width (PDW) in severe acute pancreatitis (SAP). Methods A total of 108 SAP patients were divided into group A (death in hospital, 11 cases) and group B (survival, 97 cases) according to prognostic situation. The clinical data of the two groups was compared, and the risk factors for in-hospital death of SAP patients were analyzed. Results The acute physiology and chronic health evaluation Ⅱ (APACHEⅡ) score (19.34±4.27) points of group A was higher than (12.56±3.53) points in group B, platelet count (PLT) (97.37±66.28)×109/L was lower than (143.92±72.58)×109/L of group B, PDW (16.91±2.82)% was greater than (12.54±2.11)% of group B, and the difference was statistically significant (P<0.05). There was no statistically significant difference in levels of white blood cells (WBC), C-reactive protein (CRP), procalcitonin (PCT), triglycerides (TG), blood amylase, blood calcium (Ca2+) between the two groups (P>0.05). Binary Logistic regression analysis showed that Apache Ⅱ score [OR=1.571, 95%CI=(1.035, 2.386)], PLT [OR=1.021, 95%CI=(1.001, 1.041)], PDW [OR=2.892, 95%CI=(1.252, 6.679)] were independent risk factors for in-hospital death of SAP patients (P<0.05). Conclusion APACHEⅡ score, PLT and PDW are all independent risk factors for in-hospital death of SAP patients, and PDW has important reference value for the prognosis of SAP patients.
【Key words】 Platelet distribution width; Severe acute pancreatitis; Prognostic
重症急性胰腺炎(severe acute pancreatitis, SAP)是临床上常见的急症之一, 其具有起病急、进展快等特点, 在发病的早期即可出现全身炎症反应综合征(systemic inflammatory response syndrome, SIRS), 严重时可能会出现多器官功能衰竭, 引起患者的死亡, 因其在临床上具有较高的病死率[1, 2]。目前临床上常用的对于SAP病情严重程度及预后的评估方法较多, 而这些方法在临床应用中较为繁琐, 而在临床上常用的几个评分指标是APACHEⅡ评分、RANSON 评分、CT 的严重程度评分等[3], 如APACHEⅡ评分包括三部分, 即急性生理评分、年龄评分及慢性健康评分;RANSON评分则包括入院时指标和入院后48 h指标等。但这些评分在临床使用中相对较为繁琐, 评分时较为费时。因此寻找简单、快捷且有意义的指标来早期判断SAP的预后有着重要的临床意义。血小板分布宽度(platelet distribution width, PDW)是临床血常规中的一项指标, 其反映了血小板体积的变异程度。目前已有研究发现在严重脓毒症和感染性休克患者中高PDW提示预后不佳[4-6]。而PDW在SAP病情判断及预后中的作用, 目前临床研究较少, 故本研究通过回顾性分析本院SAP患者的住院资料, 探讨早期PDW对SAP严重程度及预后的临床意义。现报告如下。
1 资料与方法
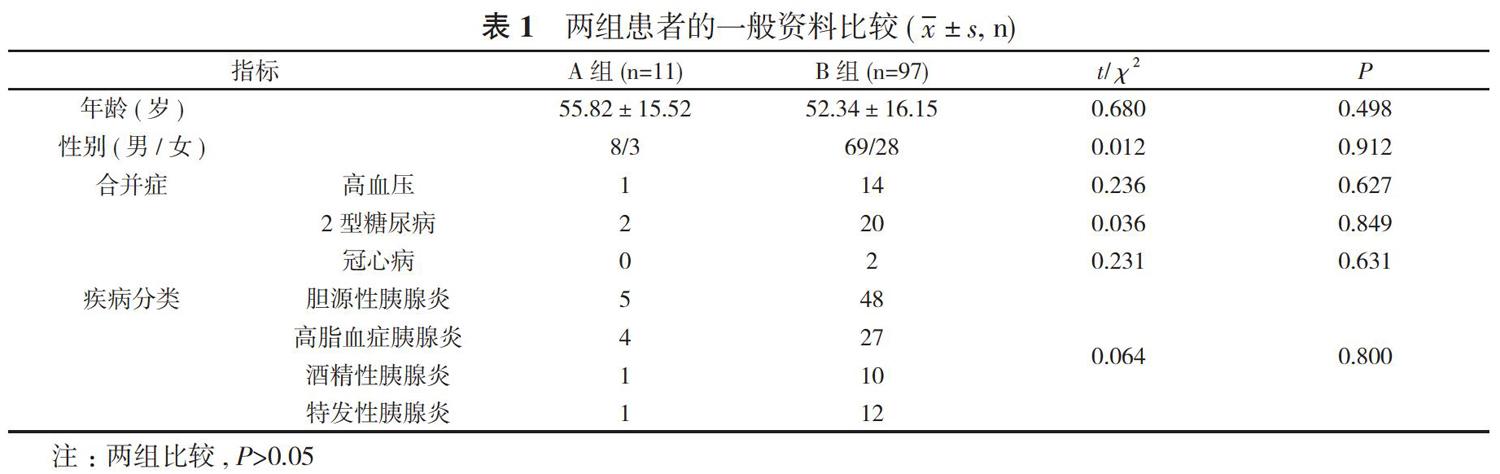
1. 1 一般资料 收集本院自2014年1月1日~2017年12月31日收治的SAP患者108例, 其中男77例, 女31例;平均年齡(53.52±17.36)岁。其中胆源性胰腺炎53 例, 高脂血症性胰腺炎31例, 酒精性胰腺炎11例, 其他不明原因的特发性胰腺炎13例。根据预后情况分为A组(院内死亡, 11例)和B组(存活, 97例)。两组患者的年龄、性别、合并症、疾病分类等一般资料比较, 差异均无统计学意义(P>0.05)。见表1。
1. 2 纳入及排除标准
1. 2. 1 纳入标准 ①本研究所有纳入的SAP病例均符合《中国急性胰腺炎诊治指南(2013年, 上海)》的诊断定义, 即具备急性胰腺炎临床表现和生化改变, 并伴有持续性器官功能障碍(持续>48 h, 不能自行恢复的呼吸、心血管或肾脏功能障碍, 可累及1个或多个脏器);②有完善的临床资料。
1. 2. 2 排除标准 ①既往有血液系统疾病影响PDW的患者;②有胰腺癌病史或者胰腺炎术后患者;③患者临床资料不全及无法判断预后的患者。
1. 3 方法 患者入院后24 h内检测血常规、肝肾功能、血脂等指标, 其中包括:WBC、PLT、平均血小板体积(MPV)、PDW、肌酐(Cr)、Ca2+、乳酸脱氢酶(LDH)、CRP、PCT、TG等指标, 计算24 h 内APACHEⅡ评分, 比较A组和B组上述指标的差异, 分析SAP患者院内死亡的危险因素, 确定PDW与SAP严重程度及患者预后的关系。
1. 4 统计学方法 采用SPSS19.0统计学软件进行统计分析。计量资料以均数±标准差( x-±s)表示, 采用t检验;计数资料以率(%)表示, 采用χ2检验;采用二分类Logistic 回归分析确定SAP 患者院内死亡的危险因素。P<0.05表示差异具有统计学意义。
2 结果
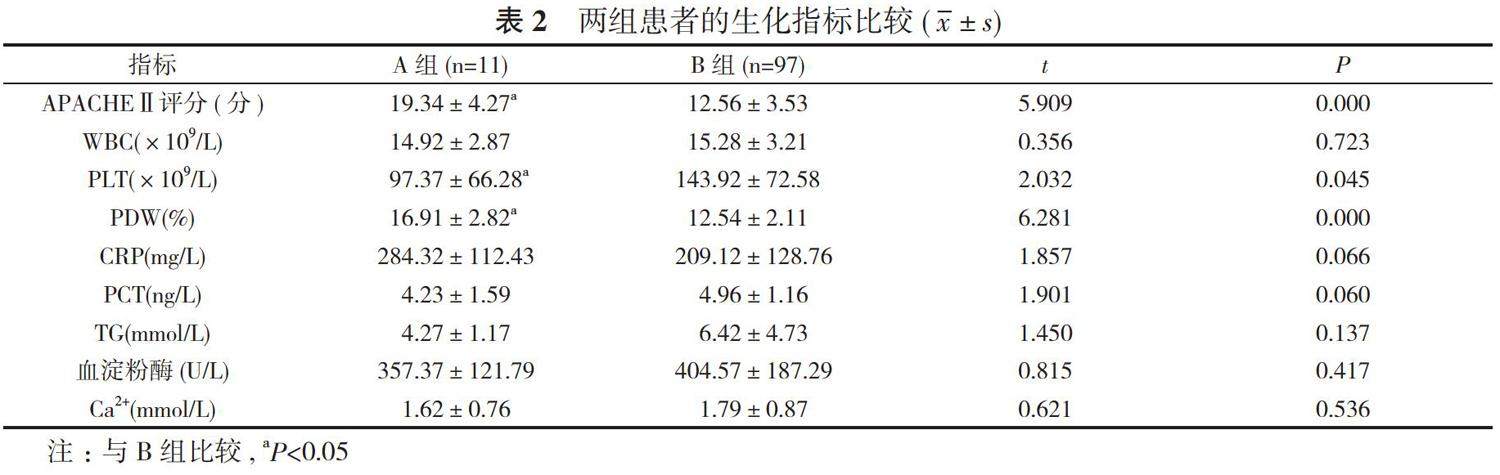
2. 1 两组患者的生化指标比较 A组患者的APACHEⅡ评分(19.34±4.27)分高于B组的(12.56±3.53)分、PLT(97.37±66.28)×109/L低于B组的(143.92±72.58)×109/L、PDW(16.91±2.82)%大于B组的(12.54±2.11)%, 差异均具有统计学意义(P<0.05);两组患者的WBC、CRP、PCT、TG、血淀粉酶、Ca2+水平比较, 差异均无统计学意义(P>0.05)。见表2。
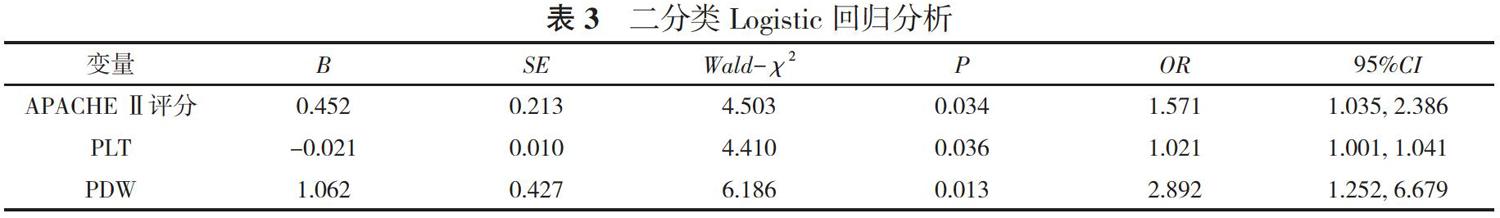
2. 2 二分类Logistic 回归分析 将A组与B组中差异有统计学意义的参数APACHEⅡ评分、PLT、PDW进行二分类Logistic回归分析, 发现APACHEⅡ评分[OR=1.571, 95%CI=(1.035, 2.386)]、PLT[OR=1.021, 95%CI=(1.001, 1.041)]、PDW[OR=2.892, 95%CI=(1.252, 6.679)]是SAP患者院内死亡的独立危险因素(P<0.05)。见表3。
3 讨论
SAP是临床上普通外科患者中常见的急腹重症, 其发病机制主要是胰液对胰腺及其周围组织自身消化的结果, 其会产生大量的炎症因子及血管活性物等, 使机体产生一系列的病理生理过程, 其中比较严重的并发症包括SIRS、多器官功能不全等。血小板是由骨髓中巨核细胞产生, 而MPV能反映骨髓中巨核细胞增生、代谢和血小板生成的情况, 机体在严重炎症反应时, 由于骨髓代偿反应, 使巨核细胞增生, 从而导致PDW升高[7]。有研究表明, 在炎症介质大量释放, 产生SIRS等时, 会促进血小板的激活, 并且由于微循环障碍, 血小板聚集、破坏, 循环中的血小板下降, 使得骨髓中巨核细胞增生, 导致血液中PLT和PDW明显增高[8]。有研究[9]发现, 急性胰腺炎患者血小板相关参数均发生明显改变, MPV 与患者病情的严重程度呈正相关。本研究中发现, 院内死亡组患者中PLT明显低于存活组, 而PDW明显高于存活组, 并且PLT、PDW 均是SAP 患者院内死亡的独立危险因素。
APACHEⅡ评分是急性胰腺炎的常用评分, 具有较高的特异度及敏感性, 有资料显示[10, 11], 发病前48 h内APACHEⅡ评分结果可作为急性胰腺炎预后的预测指标, 与其病死率有高度的相关性, 但APACHEⅡ评分在临床应用时相对较为繁琐, 评分时较为费时。本研究结果提示了APACHEⅡ评分和PDW均是SAP 患者院内死亡的独立危险因素, PDW是血常规中的常见指标, 检验方便, 临床实用性较强。但是鉴于本组资料中仅收集到11例院内死亡的SAP患者, 样本量相对较小, 未能对其进行ROC曲线分析, 今后将进一步收集临床上更多的SAP患者的临床资料, 进一步分析其在SAP中的特异性及敏感性。
综上所述, PDW可早期预测SAP 病情的严重程度, 且为SAP患者院内死亡的危险指标, 但是本研究为回顾性研究, 临床样本量少, 未能动态监测PDW在SAP患者中的变化情况。在今后的临床工作中, 需要进一步收集更多SAP患者的资料, 使得研究结果更加完善。
参考文献
[1] Forsmark CE, Vege SS, Wilcox CM. Acute pancreatitis. N Engl J Med, 2016, 17(20):1972-1981.
[2] Zerem E. Treatment of severe acute pancreatitis and its complications. World J Gastroenterol, 2014, 20(38):13879-13892.
[3] 张嘉, 赵涛, 曹荣格, 等. BISAP、APACHE Ⅱ和Ranson评分在预测急性胰腺炎严重程度的比较. 中国普通外科杂志, 2014, 23(9):1176-1181.
[4] 高艳霞, 李莉, 李毅, 等. 血小板参数在感染性休克患者中的变化. 中华危重症急救医学, 2014, 26(1):28-32.
[5] 李连花, 商倩楠, 李凌霄, 等. 感染性休克患者APACHE Ⅱ评分与血小板参数及心肌损伤标志物的表达分析. 中华医院感染学杂志, 2017, 27(9):1952-1955.
[6] Kim CH, Kim SJ, Lee MJ, et al. An Increase in Mean Platelet Volume from Baseline Is Associated with Mortality in Patients with Severe Sepsis or Septic Shock. Plos One, 2015, 10(3):e0119437.
[7] 张梦然, 张玫, 孙书春. 平均血小板体积变化在急性胰腺炎中的临床意义及治疗效果评估价值. 医学研究杂志, 2017, 46(5):136-140.
[8] Akbal E, Demirci S, Kocak E, et al. Alterations of platelet function and coagulation parameters during acute pancreatitis. Blood Coagul Fibrinolysis, 2013, 24(3):243-246.
[9] Beyazit Y, Sayilir A, Torun S, et al. Mean platelet volume as an indicator of disease severity in patients with acute pancreatitis. Clin Res Hepatol Gastroenterol, 2012, 36(2):162-168.
[10] 彭艷, 王学虎, 刘琼. 血清高迁移率族蛋白B1与APACHE-Ⅱ评分对急性胰腺炎患者严重程度及预后的评估价值. 重庆医学, 2017, 46(27):2350-2352.
[11] 苗利辉, 宋青, 刘辉, 等. 白细胞介素-6 对重症急性胰腺炎早期判别预后的作用研究. 中华危重症急救医学, 2013, 25(4):
238-241.
[收稿日期:2020-04-20]

