非动脉炎性前部缺血性视神经病变的影像学分析
付智勇 李红阳 王薇 王艳玲
非动脉炎性前部缺血性视神经病变(non-arteritic anterior ischemic optic neuropathy,NAION)是一种常见的缺血性视神经疾患,多发生于中老年人,其典型临床表现是突发的、无痛性视力下降伴有视野缺损和视神经乳头水肿[1-3]。既往研究发现,颈内动脉虹吸部是颈动脉粥样硬化时最常累及的部位之一,其解剖特性使得此处管径的狭窄对下游部位血流动力学的改变起到重要作用,而后者将直接影响靶器官的血液灌注。本研究拟通过对NAION患者的患病眼和健康对照组的颈内动脉虹吸部与眼动脉直径、血流量及其他相关因素之间的对比,旨在揭示颈内动脉虹吸部直径、血流量变化与非动脉炎性前部缺血性视神经病变之间的关系,期待为临床早期诊断和预防此病提供依据。
资料与方法
一、一般资料
选取2017年7月至2019年1月在首都医科大学附属北京友谊医院眼科确诊为NAION的患者 30 例(30眼)作为研究组,患者均为单眼发病,病程为(5.2±2.7)d。
NAION 诊断标准[4]:突然出现无痛性视力下降伴有视野缺损;视野检查有与生理盲点相连的象限性视野缺损;检眼镜下可见局限性或弥漫性视神经乳头水肿,常伴有盘周线状出血;眼底荧光血管造影检查显示患眼早期视盘低荧光或者充盈迟缓,晚期荧光渗漏;相对性传入性瞳孔障碍(relative afferent pupillary defect,RAPD)检查阳性;排除其他可引起视神经损害的疾患。
纳入标准:符合NAION的诊断标准;急性期检眼镜下可见到单侧视神经乳头水肿;首次发病,之前未经过任何治疗;完成了全部检查及之后的随访。
排除标准[5]:不排除巨细胞性动脉炎的患者;屈光间质混浊严重影响观测者;既往有内眼手术或激光治疗史的患者;服用影响视神经或改变瞳孔大小药物的患者;因各种原因中途脱组者。
另外选取与研究组性别相匹配的无NAION者30例(30眼)作为对照组。所有参与者均详细询问病史和症状,并行视力、眼压、裂隙灯及散瞳眼底检查、彩色眼底照相。随后进行计算机断层扫描血管造影(head-and-neck computed tomographic angiography,CTA) ,彩色多普勒血流成像 (color doppler flow imaging,CDFI)检查。研究组进行视野检查,荧光素眼底血管造影(fundus fluorescein angiography,FFA),吲哚青绿眼底血管造影(indocyanine green angiography,ICGA),相干光层析成像术(spectral-domain optical coherence tomography scans,SD-OCT)检查。研究组年龄 47~72 岁,对照组年龄49~72岁,两组间一般资料比较,差异均无统计学意义(P均大于0.05)。见表1。

表1 两组研究对象一般资料的比较
二、主要仪器
非接触式眼压计(日本Topcon公司,CT-80);视野仪(德国Zeiss公司,Humphrey 750i);光学相干断层扫描仪(德国Heideleberg公司,OCT Spectralis);眼底血管造影系统(德国Heidelberg公司,HRA Spectralis);头颈血管造影系统(美国GE公司,GE revolution CT);彩色多普勒超声仪(颈部)(日本HITCHI 公司,Hitchi Aloka);彩色多普勒超声仪(眼部)(意大利Esaote公司,Esaote Mylab ClassC LA332)。
三、研究方法
1.全身检查:测量收缩期血压、舒张期血压及心率,眼灌注压通过以下公式计算得出:眼灌注压= 2/3(舒张期血压+1/3 (收缩期血压-舒张期血压)-眼内压。
2.CT检查:采用美国GE公司的GE revolution CT。受检者仰卧位,SmartPrep(智能追踪)层面设定在扫描起始位置。扫描参数:8 cm探测器螺旋扫描,管电压 100 KV,噪声指数设定为20,层厚 0.625 mm,螺距 0.998,球管转速500 ms/rot。扫描方法:用双筒高压注射器经肘正中静脉以 5 ml/s 的流率注入60 ml 对比剂(碘普罗胺370 mg I/ml,GE Inc.,USA)。选取主动脉根部为监测层面进行预扫描,当升主动脉的 CT 值达到150 HU 时自动触发,3 s后启动正式扫描。扫描结束将采集到的CTA图像传至advantage workstation 4.6 工作站上,利用单层 MPR 重组图像。 眼动脉直径测量:选取视神经管出口水平以上5 mm处血管测量并记录结果。
虹吸部血管直径测量:按照颈内动脉Bouthillier的七段分段方法,用MPR 重建 C4-C6段中点的截面图像,测量截面最窄处直径的大小并记录结果。
3.彩色多普勒血流成像检查:采用日本Hitch Aloka彩色超声诊断仪,受检者仰卧位,充分暴露颈部,应用5~10 MHz线阵探头,探查双侧颈内动脉的二维图像及彩色多普勒、频谱多普勒显像。记录颈内动脉虹吸部平均血流速度(Vm,cm/s)。
采用意大利Esaote Mylab ClassC LA332 彩色超声诊断仪,受检者仰卧位,轻闭双眼,应用3~11 MHz线阵探头,入射角度<10°,探查双侧眼动脉及睫状后短动脉的二维图像及彩色多普勒、频谱多普勒显像。记录以下参数:眼动脉平均血流速度(Vm,cm/s),睫状后短动脉收缩期血流峰值(Vs,cm/s)、舒张期血流峰值(Vd,cm/s)、阻力指数(RI)。
所有操作均由同一名经验丰富的技师完成,记录相邻3~5个心动周期的最佳图像。
眼动脉及颈内动脉虹吸部血流量(A)由以下公式计算得出:
A=πγ2×Vm (γ=1/2 血管直径)
四、统计学分析

结 果
一、组间眼动脉直径、流速及血流量的比较
研究组眼动脉血流量比对照组明显降低,差异有统计学意义(P<0.05)。两组间眼动脉直径及眼动脉平均血流速度相比,差异无统计学意义(P>0.05)。见表2。
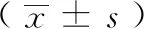
表2 两组间眼动脉直径、流速及血流量的比较

表3 两组间颈内动脉虹吸部直径、流速及血流量的比较
二、两组间颈内动脉虹吸部直径、流速及血流量的比较
研究组颈内动脉虹吸部直径比对照组明显变窄,血流量比对照组显著降低,差异有统计学意义(P<0.05)。两组间颈内动脉虹吸部平均血流速度相比,差异无统计学意义(P>0.05)。见表3。
三、两组间睫状后短动脉血流动力学指标的比较
研究组睫状后短动脉收缩期血流峰值及舒张期血流峰值与对照组相比均明显降低,差异有统计学意义(P<0.05)。两组间睫状后短动脉阻力指数相比,差异无统计学意义(P>0.05)。见表4。

表4 两组间睫状后短动脉血流动力学指标的比较
四、阳性指标的ROC曲线分析
以敏感度为纵轴,以1-特异性为横轴,连接各点绘制成ROC曲线,如果曲线下面积越大,即ROC曲线在标准参考线(图中45°角直线)左上方离参考线越远时,说明该项指标对于该疾病的诊断价值越高。将研究组与对照组间差异显著的指标进行ROC曲线分析,结果显示,睫状后短动脉收缩期血流峰值、颈内动脉虹吸部血流量、睫状后短动脉舒张期血流峰值以及颈内动脉虹吸部直径对于早期非动脉炎性前部缺血性视神经病变有较高诊断价值,眼动脉血流量对于早期NAION的诊断价值较低(曲线下面积分别为0.733 mm2,0.726 mm2,0.719 mm2,0.682 mm2和0.638 mm2)。见图1。
讨 论
NAION是一种由于视盘和筛板区的小动脉血供急性障碍引起缺血、缺氧,最终导致视神经损害的眼部疾病[6],其中NAION在我国中老年人群中最为常见。目前研究认为该病是由多种危险因素共同参与所致[7,8],但对其确切病因及病理生理机制尚不清楚,因此至今并无有效治疗方法。
虽然本病的病因尚不明确,但多数研究者认为正是由于睫状后短动脉供血不足导致视神经乳头局部低灌注从而最终发展为NAION。本研究利用彩色多普勒血流成像技术对比了NAION患者患病眼与非NAION者睫状后短动脉血流动力学参数之间的差异。通过对比我们发现,研究组睫状后短动脉收缩期血流峰值及舒张期血流峰值与对照组相比均明显降低,差异有统计学意义(P<0.05)。研究组睫状后短动脉阻力指数较之对照组轻度升高,但差异无统计学意义(P>0.05)。球后动脉循环血流动力学参数中,收缩期血流峰值反映血管的充盈灌注能力,舒张期血流峰值反映眼内血流灌注状态,而阻力指数是反映血管阻力的一个有效指标[9,10]。彩色多普勒血流成像的检测结果显示NAION 患者睫状后短动脉收缩期血流峰值、舒张期血流峰值均明显下降,阻力指数增高,说明其末梢血液循环受阻,由其供血的视神经出现缺血改变,从而引起视神经水肿。ROC曲线显示睫状后短动脉收缩期血流峰值、舒张期血流峰值两项参数曲线下面积均较之其他参数为高,也反映出此两项指标对于早期诊断NAION的重要意义。
睫状后短动脉是眼动脉的下游血管,通过研究我们发现,研究组眼动脉直径、平均血流速度与对照组相比均没有显著性差异,但在血流体积方面却比对照组有明显下降。是什么原因导致眼动脉的血流量减少了呢?我们将目光锁定在颈内动脉虹吸部直径与下游血管血流动力学之间的关系上。在中国人当中,颅内动脉狭窄较为常见,尤其是颈内动脉虹吸部的狭窄[11]。颈内动脉是眼动脉的直接来源,对于眼部的缺血性疾病具有重要意义。根据Bouthillier对颈内动脉的七段分段方法,当从侧面观察时,C4段至C6段,即海绵窦段(cavenous segment)至眼段(ophthalmic segment)之间有几处弯曲呈“S”形,这些部分总称为颈内动脉虹吸部(carotid siphon)。颈内动脉虹吸部在头部和眼部缺血性疾病中是一个经常被涉及到的神秘区域,这一区域是颈动脉粥样硬化时最常累及的部位之一,其特性使得此处管径的狭窄对下游部位血流动力学的改变起到重要作用,而后者将直接影响靶器官的血液灌注。那么,血管的构型是如何影响血流动力学改变的呢?研究发现[12],血流过程中湍流的形成以及管壁低切应力是重要的影响因素。当血液在流经颈内动脉虹吸部的两个急弯时,能量会发生剧烈衰减,正常的层流状态被湍流取而代之,此时血流速度明显变缓,血液内脂质成分在血管内膜下不断渗透积累,并与管壁低切应力相互协同作用,最终导致了血管粥样硬化斑块的形成。由此可见,对于国人多发的NAION的发生,颈内动脉虹吸部的结构变化起着重要作用。
本研究发现,在研究组中,颈内动脉虹吸部直径明显变窄,血流量显著降低,而这些变化直接导致了下游靶器官血供的减少。另一方面,从本研究得到的数据还可以发现,颈内动脉虹吸部的平均血流速度较之对照组并无明显差异。说明血流量相对于血流速度在反映靶器官血供方面更为可靠,这一发现也与之前眼动脉的研究结论相吻合。血液属于非牛顿流体,其血流速度与灌注压、管壁弹性、管腔直径、血液粘稠度等多方面因素有关,但根据质量守恒定律我们至少可以肯定一点,即瞬间通过某一段血管的血液总量是恒定的,通过对血管直径和平均血流速度的测量,我们计算出了眼动脉及颈内动脉虹吸部的血流量,发现研究组与对照组间血流量的差异比血流速度和血管直径的差异更加明显。ROC曲线也表明,颈内动脉虹吸部的血流量比颈内动脉虹吸部的血管直径对于早期NAION的诊断意义更大。
综上所述,我们得出结论,颈内动脉虹吸部狭窄、血流量下降以及睫状后短动脉血流速度下降时更易发生非动脉炎性前部缺血性视神经病变。这一发现有助于我们早期发现病变,及早干预治疗,尽量降低NAION造成的危害。但由于本研究样本量较小,研究结论有可能存在一定的偏倚,仍需要后续大样本研究加以证实。

