心理治疗对躯体化障碍患者心理障碍症状的有效性及对患者预后的影响
张红胜
躯体化障碍的发生与心理、社会、性格、遗传等因素相关,是一种常见的神经症疾病,患者由于对各种躯体症状的担心而反复就诊治疗,严重影响患者正常的生活[1]。目前临床发现杜罗西汀等药物对躯体化障碍患者的不良情绪具有一定的缓解作用,但患者本身反复发作的躯体不适,如神经系统症状、胃肠道、疼痛等症状,躯体症状频发且反复出现,导致躯体化障碍患者多半有情绪异常、心理异常,相关疾病研究发现,该类患者发生心理障碍的概率高达45%[2]。患者就诊时,医生对心理引起的皮肤瘙痒、失眠乏力、恶心腹胀、头痛头晕、心悸气促、胸痛、胸闷等躯体症状的诊断,通常较高概率都诊断是躯体疾病,而患者久治不愈,反复就诊,造成心理障碍[3]。因此在对躯体化障碍患者进行治疗,应该采用药物联合心理共同治疗,对患者的心理障碍症状有着较好的改善作用[4]。本研究对躯体化障碍患者应用心理治疗,探讨患者心理障碍症状变化及有效性及对患者预后的影响。
1 资料与方法
1.1 一般资料 选择2017年9月至2018年9月我院收治的躯体化障碍患者96例,随机分为2组。对照组48例,男31例,女17例;年龄43~67岁,平均年龄(53.8±4.0)岁;病情情况:睡眠障碍(6.4±2.2)个月;焦虑、抑郁症(1.3±0.4)年;躯体化障碍(2.0±0.9)年。研究组48例,男30例,女18例;年龄41~69岁,平均年龄(53.9±4.1)岁;病情情况:睡眠障碍(6.5±2.3)个月;焦虑、抑郁症(1.2±0.4)年;躯体化障碍(2.1±0.8)年。2组患者一般资料差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:患者均有躯体不适的临床表现;患者均符合焦虑、抑郁症的诊断标准;HAMA评分>14分,HAMD评分>17分;所有患者签署知情同意书;本次研究经医院伦理委员会批准;患者年龄>40岁;能配合完成各项问卷调查。
1.2.2 排除标准:患者年龄>70岁;哺乳期或妊娠期女性;有自杀倾向患者;合并偏执性精神病、精神分裂症患者;严重焦虑、抑郁症患者;合并重要脏器功能障碍、全身性疾病、自身免疫行疾病、严重器质性病变、意识障碍患者;无法配合完成各项问卷调查患者;参加研究前1个月内服用过抗抑郁、抗精神药物患者。
1.3 方法
1.3.1 对照组给予常规治疗。患者给予盐酸杜罗西汀肠溶胶囊+阿普唑仑片药物治疗。盐酸度洛西汀肠溶胶囊(上海中西制药有限公司),2次/d,初始剂量为10 mg/次,7 d后根据患者实际病情酌情增加剂量。阿普唑仑片(漯河南街村全威制药股份有限公司),3次/次,初始剂量为0.4 mg,根据患者实际病情酌情增加剂量,最大剂量不可超过4 mg/d[5]。同时给予患者健康宣教、饮食管理等常规护理。治疗8周。
1.3.2 研究组加用心理治疗。患者在对照组基础上加入心理治疗。①对患者的家庭情况进行了解,与患者交谈时要轻声细语,患者的主诉要认真、耐心的倾听,对患者的心理状态尽可能全面掌握,找出患者主要引发疾病的原因。多渠道给予患者倾诉的机会,理解并尊重患者,与患者建立互信、和谐的医患关系。给予患者必要的安全感,多多体谅患者。患者的心理疏导方案根据患者的病情状况拟定[6]。②为患者开展健康教育,选择患者最为感兴趣的方法,包括聆听讲座、宣传海报、宣传视频、观看宣传册等,促进患者了解疾病的发病原因、疾病的表现、主要治疗措施等,提升患者对疾病的认知程度[7]。③告知患者家属,来自社会、家庭、朋友的支持的重要性及必要性,能够帮助患者缓解病情,控制情绪。给予患者情感和生活支持,日常生活中,帮助患者克服并消除负面情绪,促使患者最佳心理状态得到维持和稳定。④指导患者缓解焦虑症的方法,如积极的自我暗示、向信赖者倾诉、保持良好的作息规律、深呼吸、转移注意力、分散焦虑对象并逐个克服等。找寻患者发生心理障碍的原因,降低患者精神压力,帮助患者克服心理障碍。通过宣传成功案例等方式消除患者对治疗的担忧,帮助患者树立战胜疾病的信心[8]。⑤叮嘱患者不要回忆引起情绪波动的事物,指导患者控制负面情绪,指导患者睡觉前使用温牛奶或足浴等方法帮助睡眠,叮嘱患者睡前禁止剧烈运动,从而提升患者睡眠质量,改善睡眠状况[9]。
1.4 观察指标
1.4.1 述情障碍情况:于治疗前、后使用多伦多述情障碍量表(TAS)对2组患者的述情障碍进行评估。得分越高,述情障碍程度越严重。
1.4.2 心理障碍症状变化情况:使用汉密尔顿焦虑量表(HAMA)及汉密尔顿抑郁量表(HAMD)于患者治疗前、后各进行1次心理障碍症状的评估。得分越低,患者心理障碍症状越轻。
1.4.3 睡眠质量、社会支持情况:使用匹兹堡睡眠质量指数(PSQI)于患者治疗前、后各进行1次睡眠质量的评估。得分越低,睡眠质量越好。使用社会支持评定量表(SSRS)于患者治疗前、后各进行1次社会支持情况的评估。得分越高,社会支持感受越好。
1.4.4 生活质量情况:使用生活质量总和评分问卷(GQOLI-74)于患者治疗前、后各进行1次生活质量的评估。得分越高,患者生活质量越高。

2 结果
2.1 2组述情障碍评分比较 治疗前,2组患者各项述情障碍因子评分差异无统计学意义(P>0.05);2组患者治疗后的各项述情障碍因子评分均下降,且研究组各项述情障碍因子评分均低于对照组(P<0.05)。见表1。
2.2 2组患者心理障碍症状变化比较 治疗前,2组患者心理障碍症状评分差异无统计学意义(P>0.05);2组患者治疗后,心理障碍症状缓解(P<0.05),且研究组HAMA及HAMD评分均对于对照组(P<0.05)。见表2。
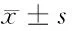
表1 2组患者述情障碍评分比较 分,
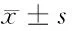
表2 2组患者心理障碍症状评分比较 n=48,分,
2.3 2组患者社会支持情况比较 治疗前,2组患者睡眠质量评分、社会支持情况评分差异无统计学意义(P>0.05);2组患者治疗后的睡眠质量均改善,且研究组睡眠质量评分低于对照组(P<0.05);研究组治疗后社会支持评分显著提升,且评分高于对照组(P<0.05)。见表3。
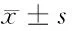
表3 2组患者睡眠质量、社会支持情况比较 n=48,分,
2.4 2组患者生活质量情况比较 治疗前,2组患者生活质量评分差异无统计学意义(P>0.05),研究组治疗后工具性日常生活能力评分和躯体生活自理评分均高于对照组(P<0.05)。见表4。
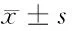
表4 2组患者生活质量比较 n=48,分,
3 讨论
躯体化障碍属于一种焦虑障碍。该类患者对医生的信任较低,反复就诊次数较多,且病程比较迁延。有报道指出,躯体化障碍的病因与患者自身心理因素、日常生活负性事件存在密切联系[10]。目前临床多采用药物联合心理治疗的方法对躯体化障碍患者进行治疗[11]。在对躯体化障碍患者进行药物治疗时,辅以积极的心理治疗,能够提升患者对疾病的了解,改变以往对治疗观念的错误理解,降低对疾病产生的负面影响。良好的社会环境因素加上支持行、牢固性、平稳性的医患关系,能够改善患者的人际关系,树立面对疾病的信心,形成良性循环[12]。
精神压力大、负性生活实践、社会支持度低等都会导致躯体化障碍患者的情绪出现较大波动,不能及时疏导就会加快患者机体加速分泌血管紧张素、肾素、儿茶酚胺等,导致脏器组织病理性改变。此外,躯体化障碍患者对自己疾病的认知度较低,过于固执己见,对其他观点不易接纳,性格敏感,情绪过激,思虑过重,对治疗比较抗拒,极易错过治疗的最佳时机[13,14]。
抗抑郁药物已在临床研究中得到证实,对患者的躯体化障碍症状有一定的缓解作用,同时可以调节患者不良情绪,但部分患者依从性较差、对治疗存在排斥,药物治疗无法取得较好的疗效,不利于患者的病情转归。所以,为了保障患者的治疗能够顺利完成,积极有效的心理干预就变得十分重要[15]。本研究中,研究组患者在常规药物治疗基础上加入心理治疗,治疗后,患者的心理障碍症状得到明显改善,HAMA及HAMD评分均低于对照组,同时,研究组患者的睡眠质量及社会支持度均高于对照组,证实心理治疗联合药物治疗,可以提高患者对疾病的认知度,提升患者治疗依从性。同时患者自我认知能力得到正确培养,对病情转归的必要性和重要性有了更深的了解,治疗观念转变,开始积极配合治疗、护理工作,降低因躯体不适症状、负面情绪而影响到患者的身心健康。
本研究结果显示,研究组治疗后社会支持评分有显著提升,且评分高于对照组(P<0.05),证明积极有效的心理干预可以将患者焦虑情绪、精神压力等通过良好的社会支持进行有效分担,提供有利的条件改善患者的预后。患者得到社会支持的主要来源是家庭的支持。在患者治疗、康复过程中,家庭成员和亲朋好友的态度、情绪,对患者有着较大的影响。患者家属鼓励患者多与他人交往、走出家庭,鼓励患者培养兴趣爱好,日常生活中以柔和的态度进行交流、沟通,帮助患者疏导负面情绪,降低压力,有利于对患者病情的有效缓解[16]。此外,本研究还发现,治疗后,研究组患者在工具性日常生活能力评分和躯体生活自理评分均高于对照组(P<0.05),表明患者的认知障碍通过心理治疗得到极大改善,对患者的预后有着良好影响。
抑郁症患者最常见的临床表现之一就是躯体化问题,诸多抑郁症患者最先出现的是躯体化症状,导致部分患者躯体症状掩盖了抑郁症状,就诊时反复陈述躯体症状,造成多次不必要的治疗和检查,患者对疾病的怀疑增加,加重心理障碍症状。所以,加强对疾病的健康宣教,普及相关疾病知识就显得尤为重要。

