早期盆底肌康复治疗对不同分娩方式产妇产后盆底康复的影响分析
孙璞 芮广海 秦梅
随着社会的不断发展,女性妇科疾病的发病率也在不断增加。盆底功能障碍是产妇最常见的妇产科疾病之一。在中国,约44.5%的分娩孕妇患有盆底功能障碍。女性在怀孕和分娩期间非常容易患盆底功能障碍。不同的分娩方式对孕妇的盆底功能有一定的损害,对妇女的日常生活质量也有一定的影响[1]。产后妇女常伴有盆底肌肉功能障碍。正常情况下,人体腹压和盆腔器官的重力轴指向骶骨,孕妇的重力轴指向盆底肌肉,导致盆底肌肉高度扩张,盆底组织发生神经变化。而且随着阴道分娩次数的增加,盆底肌肉的损伤程度也会增加,因此产后妇女极易引起子宫脱垂、尿失禁、阴道壁脱垂等盆底疾病,影响患者预后的质量[2]。因此,产后女性应尽快开展盆底功能康复治疗,能有效提高产后肌力水平,减少产后尿失禁、子宫脱落或阴道壁隆起等不良症状。临床综合考虑孕妇的具体情况会采取不同的分娩方式,自然分娩和剖宫产,两种分娩方式各有优缺点,对盆腔损伤程度的比较还在不断的研究和探索中。但无论哪种分娩方式,所有的产妇在产后一段时间后都需要康复护理和治疗。近年来,产后康复治疗效果与分娩方式的关系引起广泛关注。本研究探索了早期盆底肌康复治疗对不同分娩方式产妇产后盆底康复的影响,报告如下。
1 资料与方法
1.1 一般资料 选取100 例本院本科室收治的分娩产妇,根据分娩方式的不同分为对照组(剖宫产分娩)和观察组(阴道分娩),各50 例。对照组产妇均是初产妇;孕周39~41 周,平均孕周(40.24±0.51)周;年龄21~37 岁,平均年龄(29.21±6.21)岁;体质量指数(21.56±2.21)kg/m2。观察组产妇均是初产妇;孕周39~41 周,平均孕周(40.12±0.51)周;年龄21~38 岁,平均年龄(29.26±6.26)岁;体质量指数(21.36±2.13)kg/m2。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:初产妇,均单胎足月;分娩后存在不同程度盆底功能障碍现象;知情同意本次研究,可配合盆底肌康复治疗。排除标准:分娩前有盆腔手术史、尿失禁家庭史、盆腔器官脱垂情况、慢性便秘史的患者。
1.2 方法 两组均进行早期盆底肌康复治疗:①排空大小便,在床上半卧,置入神经肌肉刺激治疗仪治疗头至阴道内,电刺激强度从0 逐渐升高,直至产妇自觉盆底肌产生明显收缩,但没有明显不适感为宜,2 次/周,治疗10 次。②生物反馈疗法:采用生物反馈治疗仪刺激盆底肌肉收缩,抑制逼尿肌异常收缩。根据产妇耐受性调整刺激强度,20~25 min/次。嘱咐产妇稍微分开双腿自然放松,在阴道肌肉收缩的时候避免用腹压,2 次/周,治疗10 次。③阴道哑铃疗法:使用盆底康复仪训练产妇盆底肌肉,选择合适的阴道哑铃,涂抹特殊的导油软膏,每次插入患者阴道10 min 后开始锻炼,2 次/周,治疗10 次。④运动疗法:指导患者进行提肛操,10 s/次,放松10 s,10 min/次,5 次/d。
1.3 观察指标及判定标准 比较两组尿失禁、阴道脱垂、子宫脱垂发生率、治疗前后盆底肌力分布情况。肌力判定标准:采用低频神经肌肉刺激仪测定盆底肌力,一共分为0~Ⅳ级,0 级:持续收缩0 秒且无出现峰值;Ⅰ级:持续收缩1 秒且出现1 个峰值;Ⅱ级:持续收缩2 秒且出现2 个峰值;Ⅲ级:持续收缩3 秒且出现3 个峰值;Ⅳ级:持续收缩4 秒且出现4 个峰值。级别越高,肌力越好。
1.4 统计学方法 采用SPSS26.0 统计学软件进行统计分析。计量资料以均数±标准差(±s)表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组尿失禁、阴道脱垂、子宫脱垂发生率比较 治疗前,两组的尿失禁、阴道脱垂、子宫脱垂发生率比较,差异无统计学意义(P>0.05);治疗后,观察组尿失禁、阴道脱垂、子宫脱垂发生率分别为12.00%、12.00%、14.00%,高于对照组的0、0、2.00%,差异具有统计学意义(P<0.05)。见表1。
2.2 两组治疗前后盆底肌力分布情况比较 治疗前,两组盆底肌力分布情况比较,差异无统计学意义(P>0.05);治疗后,观察组的盆底肌力Ⅲ级和Ⅳ级产妇占比分别为24.00%、8.00%,显著低于对照组的50.00、24.00%,差异具有统计学意义(P<0.05)。见表2。

表1 两组尿失禁、阴道脱垂、子宫脱垂发生率比较[n(%)]
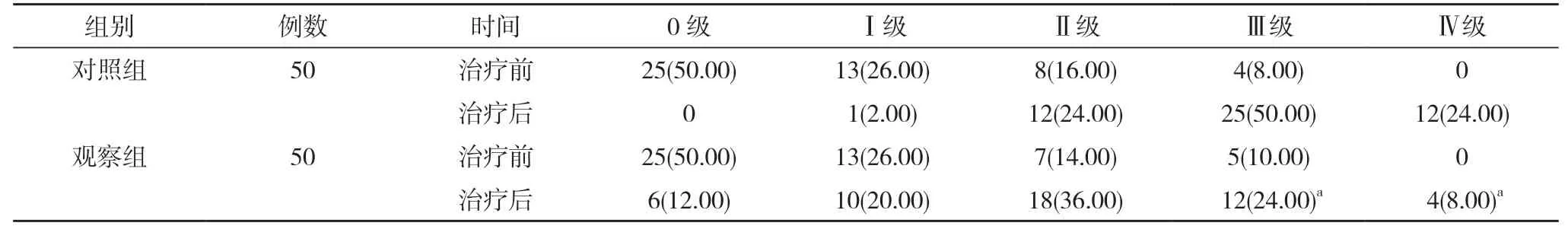
表2 两组治疗前后盆底肌力分布情况比较[n(%)]
3 讨论
女性盆底功能障碍是一种在分娩前后对盆腔器官、组织和功能造成异常不良影响的临床综合征。女性盆底功能障碍的发生与孕期盆底重力作用及体内内分泌变化有关[3]。近年来,选择剖宫产分娩的家庭比例呈上升趋势,选择剖宫产和自然分娩对产妇盆腔器官有不同程度的损伤。临床上认为妊娠和分娩是诱发盆底功能障碍疾病的重要因素。产后妇女易合并盆底功能障碍疾病,引起盆腔器官位置和功能异常。常见的盆底功能障碍疾病包括尿失禁、子宫脱垂、阴道壁脱垂等,严重影响产后妇女的生活质量[4]。
很多产妇对盆底功能障碍疾病了解不多,产后没有及时进行康复治疗,导致病情逐渐恶化,对日常生活影响很大。虽然剖宫产和自然分娩都会影响盆底功能,但自然分娩对盆底功能的伤害更大,两种不同的分娩方式都会造成不同程度的阴道脱垂。许多临床研究表明,自然分娩的妇女阴道脱垂的发生率较高,主要原因是分娩时阴道挤压对阴道的压力太大。盆底肌肉的收缩力和弹性会在短时间内严重减弱甚至消失。最近的研究表明,产后盆底功能的康复效果与分娩方式也有关系[5-7]。目前,盆底功能障碍的临床治疗方法很多,其中电刺激疗法、药物疗法、生物反馈疗法均有较好的临床效果,多数学者认为早期综合干预疗法更有助于改善患者盆底功能,增强盆底肌力,促进疾病恢复。康复治疗的核心操作是生物反馈和电刺激,能有效刺激盆底肌群,触发组织细胞的电活动[8-10]。因此,需要及时进行康复治疗,以减少其他不良症状的发生,迅速恢复盆底肌力水平。产妇产后应尽早开展盆底肌肉锻炼,同时作为妇幼保健工作者,应提出完善的围产期盆底肌肉训练方案,帮助孕妇在孕期和产褥期早期坚持盆底功能锻炼,促进盆底肌力恢复,提高妇女的生活质量和幸福感[11,12]。而生物反馈疗法是治疗盆底功能障碍的重要方法。近年来,大多数临床研究认为生物反馈疗法可以改善患者的盆底肌力。生物反馈疗法结合盆底肌肉康复锻炼更有利于改善盆底神经通路,改善患者盆底功能[13-15]。
本研究结果显示,治疗后,观察组尿失禁、阴道脱垂、子宫脱垂发生率分别为12.00%、12.00%、14.00%,高于对照组的0、0、2.00%,差异具有统计学意义(P<0.05)。治疗后,观察组的盆底肌力Ⅲ级和Ⅳ级产妇占比分别为24.00%、8.00%,显著低于对照组的50.00、24.00%,差异具有统计学意义(P<0.05)。表明早期盆底肌康复治疗对剖宫产产妇疗效更显著。
综上所述,早期盆底肌康复治疗对不同分娩方式产妇产后盆底康复均产生积极影响,均可有效降低尿失禁、阴道脱垂、子宫脱垂发生率,但相对而言,剖宫产分娩的产妇在接受早期盆底肌康复治疗后,阴道脱垂等的发生率更低,盆底肌力恢复更快。

