无创正压通气治疗慢性阻塞性肺疾病合并重症呼吸衰竭的效果分析
彭广会
重症呼吸衰竭主要是患者受到各种因素影响导致呼吸功能严重障碍,并引发生理功能及代谢紊乱,其中COPD 属于常见病因[1]。COPD 合并重症呼吸衰竭存在PaO2过低,PaCO2过高特征,并伴随急促、精神神经症状等,需及时有效治疗,保持呼吸道通畅,纠正低氧血症。医院接收COPD 合并重症呼吸衰竭患者以对症支持治疗为主,包含吸氧、抗感染、解痉平喘等,可起到控制病情进展,减轻症状不适作用,但对呼吸功能改善有限[2]。针对此种情况,近年来临床加强对NIPPV 治疗方案的应用,可有效控制呼吸功耗,减轻呼吸肌疲劳,快速稳定生命体征,利于其他对因对症治疗措施的有效展开,提高疗效。为此,本次研究选取2018 年1月~2019 年12 月期间收治的52 例COPD 合并重症呼吸衰竭患者作为研究病例,对NIPPV治疗COPD 合并重症呼吸衰竭患者的效果进行探讨,报告如下。
1 资料与方法
1.1 一般资料 选取本院于2018 年1 月~2019 年12 月收治的52 例COPD 合并重症呼吸衰竭患者,随机分为观察组和对照组,各26 例,均符合《慢性阻塞性肺疾病诊治指南》,患者神志清楚,无需紧急气管插管或气管切开,明显呼吸困难症状,且PaO2<60 mm Hg,PaCO2>50 mm Hg[3]。对照组男14 例,女12 例;年龄40~74 岁,平均年龄(58.41±5.42)岁;COPD 病程1~10 年,平均COPD 病程(3.74±2.14)年。观察组男16 例,女10 例;年龄41~75 岁,平均年龄(58.32±5.46)岁;COPD 病程1~10 年,平均COPD 病程(3.71±2.15)年。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。排除意识不清伴中枢性呼吸衰竭患者,血流动力学不稳定患者,合并气胸禁忌证及其他严重脏器病变等患者。
1.2 方法 对照组患者给予常规对症支持治疗,包含低流量吸氧、抗感染、支气管扩张及祛痰治疗等,水电解质紊乱纠正及营养支持,采用鼻导管吸氧,吸氧量为2~3 L/min。治疗期间密切监测生命体征。
观察组患者对照组治疗基础上选择美国BIPASP 无创呼吸机行NIPPV治疗,治疗前检查患者鼻腔通畅情况,必要时可采用1%麻黄素液滴鼻治疗,选择适宜的鼻面罩,安抚患者情绪,保持自然放松。设置通气模式S/T(自主/定时),初始吸气压力为4~6 cm H2O(1 cm H2O=0.098 kPa),适应后逐渐调整至12~24 cm H2O,初始呼气压力为3~5 cm H2O,适应后逐渐调整至6 cm H2O,一般间隔30~60 min 调整,RR 14~20 次/min,吸气时间占比30%~40%,氧流量4~8 L/min,控制吸入氧浓度<50%,维持SpO2>90%。通气第1 天>20 h,依据病情调整时间,一般上午2 h、下午2 h,晚上8 h,连续3~5 d。每天卸除面罩时可采用鼻塞吸氧,并让患者进食、用药等,待患者病情及动脉血气指标改善后可逐渐减少通气时间,待NIPPV≤6 h/d,且动脉血气指标控制良好,则终止。
1.3 观察指标及判定标准 ①比较两组治疗前后血气指标水平,包含PaO2、PaCO2、SpO2及pH。②比较两组治疗前后体征指标变化,包含HR、RR。③比较两组治疗后疗效。疗效判定标准为:显效:呼吸困难基本消失或明显改善,三凹征消失,RR≤26 次/min,血气指标恢复正常;有效:呼吸困难及三凹征改善,血气指标改善,但未完全恢复;无效:呼吸困难及三凹征无变化。治疗总有效率=显效率+有效率。
1.4 统计学方法 采用SPSS20.0 统计学软件进行统计分析。计量资料以均数±标准差(±s)表示,采用t 检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异具有统计学意义。
2 结果
2.1 两组血气指标水平比较 治疗前,两组PaO2、PaCO2、SpO2、pH 水平比较差异无统计学意义(P>0.05);治疗后,两组PaO2、SpO2、pH 水平均较治疗前升高,PaCO2较治疗前降低,且观察组PaO2、SpO2、pH 显著高于对照组,PaCO2低于对照组,差异具有统计学意义(P<0.05)。见表1。
2.2 两组体征指标水平比较 治疗前,两组HR、RR水平比较差异无统计学意义(P>0.05);治疗后,两组HR、RR 水平均较治疗前改善,且观察组HR、RR 均低于对照组,差异具有统计学意义(P<0.05)。见表2。
2.3 两组治疗后疗效比较 观察组治疗后总有效率96.15%显著高于对照组的76.92%,差异具有统计学意义(P<0.05)。见表3。
表1 两组血气指标水平比较(±s)
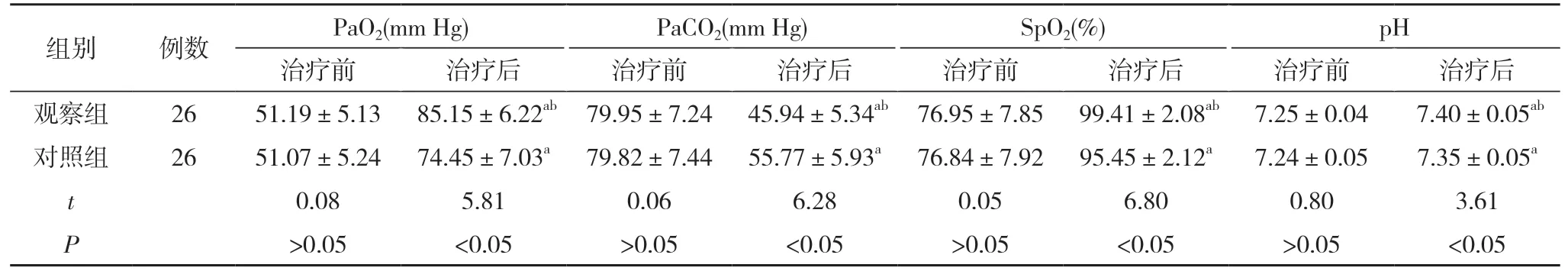
表1 两组血气指标水平比较(±s)
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
表2 两组体征指标水平比较(±s,次/min)
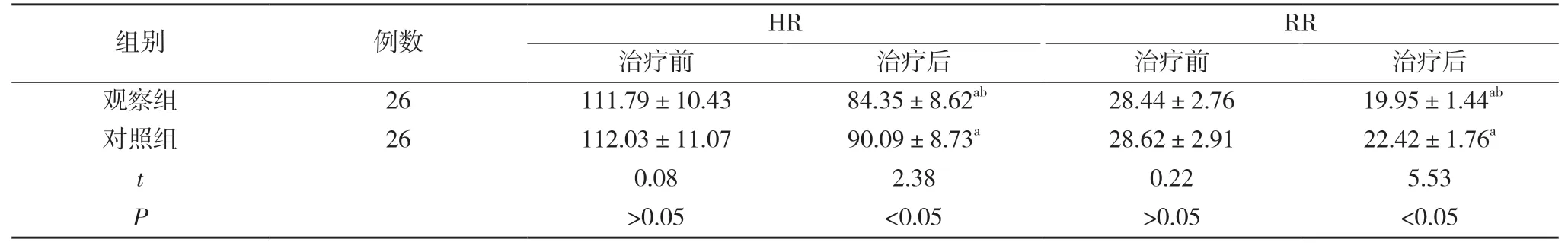
表2 两组体征指标水平比较(±s,次/min)
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05

表3 两组治疗后疗效比较 [n(%),%]
3 讨论
我国近年来空气污染较严重,而且吸烟率较高,导致呼吸系统疾病发生率仍处于较高状态[4]。COPD 作为常见的呼吸系统疾病,病理特征为气道阻力增大,气流受限及过度充气,导致呼吸肌疲劳,若控制不佳,易引起气道炎症,分泌物引流不畅,加重气道阻塞,最终引起重度呼吸衰竭[5,6]。COPD 合并重度呼吸衰竭患者病情危重,需尽早行对症支持治疗,确保缓解呼吸困难症状,降低感染程度,改善呼吸肌疲劳,利于病情控制[7]。虽然对症支持治疗具有稳定病情作用,但对症状改善效果有限,且起效慢,不利于解除患者危险状态,需加强其他可靠治疗方案的研究[8]。NIPPV 治疗适用于因呼吸肌疲劳加重引起的呼吸困难中,可通过压力支持增强吸气压力,改善呼吸道阻力,利于患者维持通气,并可减轻肺-胸廓的弹性阻力,通气避免患者小气道萎陷,纠正低氧血症,具有较高的治疗价值[9]。NIPPV 治疗中可提供两个正压的辅助通气,较高的吸气压可帮助患者克服气道高阻力,降低耗氧量,减少二氧化碳产生量,较低的呼吸末气道正压可对抗内源性呼气末正压,增加肺氧含量,实现血气状态改善[10]。虽然NIPPV 治疗具有操作简单、无需气管插管且痛苦少的优势,但也存在一定不足,如辅助通气的保障性差,而且不能持续使用镇静麻醉药物,易出现鼻面部皮肤损伤,需综合评估,加强监护。本次研究结果显示,治疗后,两组PaO2、SpO2、pH 水平均较治疗前升高,PaCO2较治疗前降低,且观察组PaO2、SpO2、pH 水平显著高于对照组,PaCO2低于对照组,差异具有统计学意义(P<0.05)。治疗后,两组HR、RR 水平均较治疗前改善,且观察组HR、RR 均低于对照组,差异具有统计学意义(P<0.05)。观察组治疗后总有效率96.15%显著高于对照组的76.92%,差异具有统计学意义(P<0.05)。提示采用NIPPV 治疗对改善患者血气指标,稳定生命体征有良好作用,利于解除患者危险状态,提高治疗效果,属于可靠的治疗方案。
综上所述,在COPD 合并重症呼吸衰竭治疗中开展NIPPV 治疗可快速稳定患者体征,提高疗效,值得推广应用。

