宫颈冷刀锥切术和宫腔镜下宫颈锥切术在高级别宫颈上皮内瘤变治疗中的应用
莫艳丽,高雅茹
汉中市铁路中心医院妇科1、产科2,陕西 汉中 723000
宫颈癌是导致女性死亡的最主要的一个恶性肿瘤,有研究指出每年全球范围内有50 万例新增患者,严重危害者女性的健康和预后[1]。近年来,随着宫颈癌液基薄层细胞筛查(TCT)技术在各级医院的推广与广泛应用,宫颈癌可以早期识别、干预,宫颈上皮内瘤变(CIN)的检出率也越来越高[2-3]。高级别宫颈上皮内瘤变(HSIL)是最严重的宫颈病变之一,很容易发展为宫颈癌,如不能及时治疗可对患者的生命安全造成威胁。宫颈锥切术是现阶段治疗高级别宫颈上皮内瘤变的主要手术方法,但是术式具有多样性且其优缺点不一而足,因而也没有对最佳术式达成共识。宫颈冷刀锥切术(CKC)是既往应用比较多的一种治疗术式且疗效较为确切,宫腔镜下宫颈锥切术(TCRC)是一种新型的高级别宫颈上皮内瘤变的治疗术式[4],目前关于其疗效的报道相对较少。因此,本研究以高级别宫颈上皮内瘤变患者为研究对象,对比了宫颈冷刀锥切术和宫腔镜下宫颈锥切术的临床疗效,现将结果报道如下:
1 资料与方法
1.1 一般资料 选取2015年6月至2017年12月汉中市铁路中心医院收治的136例高级别宫颈上皮内瘤变患者为研究对象。纳入标准:①术前经阴道镜检查、宫颈活检病理,符合HSIL 诊断标准[5],包括CINⅡ级(P16免疫组化阳性)和Ⅲ级;②伴有或者不伴有人乳头瘤病毒(HPV)阳性;③要求生育功能保留。排除标准:①既往宫颈手术病史或者有宫颈产伤史者;②合并生殖道感染、生殖道畸形以及肝肾功能障碍、恶性肿瘤患者;③妊娠者;④宫颈萎缩无法CKC治疗者;⑤外地患者及其他无法接受规律随访者。根据随机数表法将患者分为观察组对照组各68 例,分别接受TCRC 和CKC 治疗,两组患者的基线资料比较,差异均无统计学意义(P>0.05),具有可比性,见表1。本研究经医院伦理委员会批准,所有患者对本研究知情并签署知情同意书。
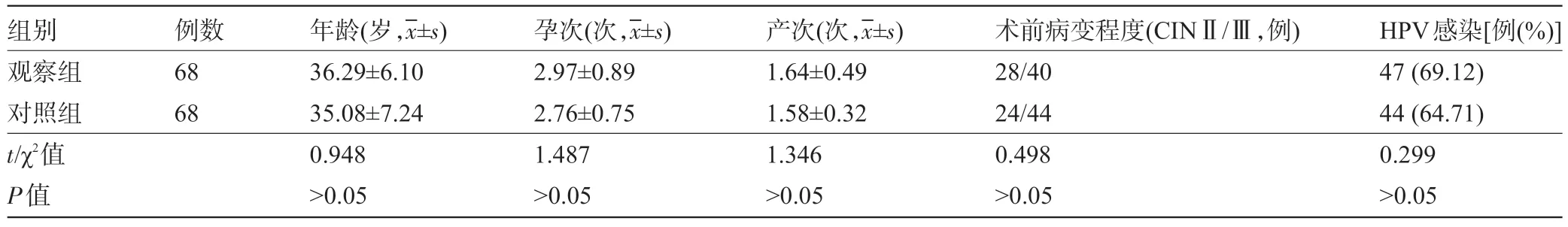
表1 两组患者的基线资料比较
1.2 手术方法
1.2.1 对照组 该组患者接受宫颈冷刀锥切术治疗。静脉全麻或腰麻,体位为膀胱截石位。常规消毒铺巾,充分暴露宫颈,病变区域碘试验显示。采用宫颈钳固定宫颈,同时进行牵拉。宫颈注射稀释后的垂体后叶素。在距碘试验不着色区边缘外5 mm处进行定位,做一环形切口,锥形切除宫颈,切除范围包括宫颈管黏膜、腺体及部分肌层,锥高20~25 mm。导尿管暂时放置于宫颈管,缝合创面、重建外口;然后把导尿管放置到宫颈管内起到引流作用。标本送病理科检查。
1.2.2 观察组 该组患者接受宫腔镜下宫颈锥切术治疗。首先在术前6 h 口服米索前列醇,剂量为0.6 mg。麻醉方法、体位同对照组,导尿后将阴道窥器置入,同时使宫颈暴露,进行碘试验使病变区域得以显示,使用Hegar扩宫条将宫颈扩张后置入宫腔镜,对宫腔、宫颈管等进行全面检查,如发现相关病变如子宫内膜息肉予以电切除。然后对宫颈使用宫腔镜电切环予以锥切,包括宫颈管黏膜及浅肌层,锥高25~30 mm,顺时针切除宫颈一周。标本送病理科检查。
1.3 观察指标与评价方法 比较两组患者围手术期的临床指标,如手术时间、术中出血量,术后组织的病理符合及切缘的情况、住院时间等。随访2年,比较两组患者宫颈狭窄、术后复发等情况。病理符合是指术后切除宫颈组织标本病理结果与术前检查结果的一致情况,即均为HSIL。宫颈标本切缘阳性指术后标本病理检查出现任何一个切缘的HSIL 病变,或者HSIL病变与切缘距离在1 mm以内。宫颈狭窄是指患者出现月经量明显减少甚至闭经,部分患者出现痛经明显。术后复发指患者术后病理提示切缘没有残留,6个月行TCT检查出现异常[6]。
1.4 统计学方法 应用SPSS19.0 统计软件进行数据分析,计量资料以均数±标准差(±s)表示,组间均数比较采用t 检验,计数资料比较采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者围手术期临床指标比较 两组患者均成功实施了宫颈锥切术治疗,无中转其他手术病例,手术成功率为100%;两组患者的手术时间比较差异无统计学意义(P>0.05);观察组患者术中出血量明显少于对照组,住院时间明显短于对照组,差异均有统计学意义(P<0.05),见表2。
表2 两组患者围手术期临床指标比较(±s)
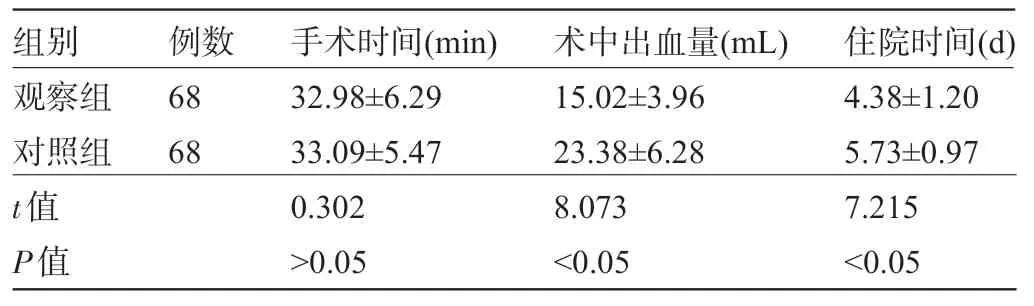
表2 两组患者围手术期临床指标比较(±s)
组别 例数 手术时间(min)术中出血量(mL)住院时间(d)观察组对照组t值P值68 68 32.98±6.29 33.09±5.47 0.302>0.05 15.02±3.96 23.38±6.28 8.073<0.05 4.38±1.20 5.73±0.97 7.215<0.05
2.2 两组患者术后病理情况比较 两组患者术后病理符合率及切缘阳性率比较差异均无统计学意义(P>0.05),见表3。
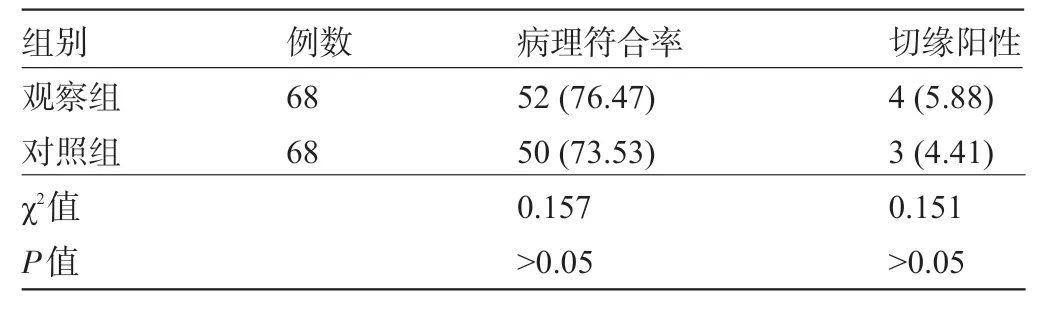
表3 两组患者术后病理情况比较[例(%)]
2.3 两组患者随访结果比较 所有患者均完成了为期2 年的随访,两组患者的宫颈狭窄发生率和复发率比较,差异均无统计学意义(P>0.05),见表4。

表4 两组患者随访结果比较[例(%)]
3 讨论
宫颈癌是一种在我国具有较高发病率和病死率的女性生殖道恶性肿瘤,每年罹患宫颈癌的女性患者数高达13.23万,约占世界宫颈癌患病总数的1/3,对女性健康及生命安全均造成了严重的威胁[7-8]。随着对宫颈癌发病机制研究的深入,目前其病因学已经较为清晰,甚至认为本病是一种可以明确病因的肿瘤,即宫颈癌的发生主要与HPV 感染有关。宫颈癌早期识别、早期治疗效果较好,自宫颈癌筛査普遍开展之后,宫颈癌的发病率及死亡率在全球范围内均有明显下降趋势[9]。宫颈上皮内瘤变指的是宫颈上皮的不典型增生病变,与宫颈浸润癌具有密切的关系。在CIN 中,HSIL 处于比较危险的等级,因为具有较强的癌变潜能,被视为宫颈癌真正的癌前病变,如果不予处理则很容易发展为宫颈浸润癌[10]。因此一旦HSIL 被确诊,则应对患者进行及时的手术治疗,进而减少患者宫颈癌前病变致宫颈癌的发生风险,改善患者的预后。
临床上针对HSIL 的手术方式包括宫颈锥形切除术和全子宫切除术,前者主要适用于合并其他妇科疾患或者年龄相对较大、宫颈萎缩者,以及无生育要求的患者[11-12]。后者即宫颈锥形切除术是目前治疗HSIL的首选方案,该术式能够对宫颈病变程度进行准确的判断,可对病变进行相对完整的切除。宫颈锥切术也能避免全子宫切除术引起的手术范围不足或者过度的风险[13]。宫颈锥切术具有多种术式如CKC、TCRC、宫颈环形电切术(LEEP)、宫腔镜辅助宫颈冷刀锥切术(HCKC)等[14]。宫颈冷刀锥切术是一种治疗HSIL经典的手术方法,且该术式对器械、耗材少,器械要求低;此外,CKC治疗HSIL还具有术后残留率低、患者预后良好等一系列优点,因此广受基层医院的重视[15-16]。不过CKC也具有术后感染、术后出血等发生率高的不足,容易引起宫颈管黏连和机能不全等并发症。TCRC 则是一种目前应用尚不广泛的、相对新型的锥切术式,其原理在于对宫颈使用宫腔镜电切环进行锥切,且锥切后对宫颈创面使用滚球电凝进行止血,出血量相对较少,不需要缝合宫颈[17-18]。本研究以高级别宫颈上皮内瘤变患者为研究对象,主要通过与经典的宫颈冷刀锥切术对比,探讨宫腔镜下宫颈锥切术治疗的效果。结果表明,两组共136 例患者均成功实施了宫颈锥切术治疗,手术成功率为100%。两组患者手术时间比较差异无统计学意义(P>0.05)。观察组术中出血量明显少于对照组,住院时间明显短于对照组,差异均有统计学意义(P<0.05)。说明了TCRC 确实具有术中出血量少、术后恢复快的优势。另一方面,本研究还发现两组患者术后病理符合率及切缘阳性率比较差异均无统计学意义(P>0.05)。尽管两种术式术后病理符合率均在70%以上,但也说明宫颈多点活检结果诊断CIN存在一定的局限性。截止到随访2年,观察组与对照组宫颈狭窄发生率、复发率比较,差异均无统计学意义(P>0.05),说明了两种术式预后效果相当。
综上所述,对于高级别宫颈上皮内瘤变而言,宫颈冷刀锥切术和宫腔镜下宫颈锥切术均是有效的治疗术式,但是后者可以减少术中出血量、术后恢复较快,值得进一步的推广应用。

