聚焦解决模式对住院首发脑卒中患者自我效能和希望水平的影响
孟利敏,张立力,林栋美,邹琴娓,蒋楠茜,谢桂兰
(1.赣南医学院护理学院,江西 赣州 341000;2.南方医科大学护理学院,广东 广州 510515;3.赣南医学院第一附属医院,江西 赣州 341000;4.赣南医学院2015级护理本科,江西 赣州 341000)
《2018 中国卫生健康统计提要》数据显示,2017年我国农村和城市脑血管病占居民疾病死亡比例分别为23.18%、20.52%[1]。卒中导致我国人群的残疾率高达75%[2]。卒中后患者面对突发的失语、肢体功能障碍、漫长的康复等,往往产生抑郁、焦虑、恐惧、自我感受负担等不良心理状态。不良的心理状态对卒中患者预后产生负面影响,SWAIN等[3]研究显示,情绪紊乱与脑卒中再发相关。卒中后抑郁患者1 年脑卒中复发风险较未抑郁者增加49%。研究显示【4-5】,卒中患者希望水平与自我效能、其肢体功能康复均呈正相关,与抑郁呈负相关。积极面对则有助于转变脑卒中患者的情绪和态度,促进其面对和接受自身残疾状态[6]。聚焦解决模式是在积极心理学背景下发展起来的一种充分尊重个体、相信个体自身资源和潜能的临床干预模式[7],最初作为一种家庭治疗的短期心理治疗技术由Steve 于20 世纪70 年代末首次提出,目前已发展成为一种护理干预模式被广泛应用于国际临床护理领域。2007年骆宏博士首次引入国内[8]主要应用于需要患者参与的护理健康教育、术后康复护理、心理护理等护理领域,在改善患者自我护理能力、负性情绪,提高康复效果等方面产生了积极影响[9]。本研究采取聚焦解决模式对脑卒中患者进行干预,在提高患者自我效能、日常生活自理能力和希望水平方面取得良好效果,现报告如下。
1 研究对象
选择2017 年9 月至2017 年12 月在赣州市某三级甲等医院神经内科住院且符合入院标准的脑卒中患者98例,为避免实验组与对照组患者之间相互影响,采用抽签法将两个病区的脑卒中患者分为对照组和实验组。对照组49 例,实验组49 例,两组患者基本资料和基线对比见表1。纳入标准:①经CT和(或)MRI 明确诊断,首次发病;②意识清楚,生命体征稳定,认知功能正常,能与他人有效沟通与交流。排除标准:①有严重的心肝肾等脏器疾病及代谢性疾病;②既往有痴呆、精神病史者。
2 方 法
2.1 对照组干预由4 名从事神经内科专业5 年以上的临床护士对患者实施常规护理。在患者入院24小时内对患者病情进行评估,并向患者介绍病情和治疗方案,取得患者理解与配合。在患者病情稳定48小时后,对患者及其家属进行饮食、活动、功能锻炼、用药等健康宣教,每天主动了解患者心理状态,鼓励患者积极配合治疗与护理,提高其康复信心。
2.2 实验组干预
2.1.1 成立干预小组干预小组包括1 名具有丰富心理咨询的护士长,4名从事神经内科专业5年以上的临床护士。团队成员需要共同接受3次聚焦解决模式的培训。培训内容和形式:讲解本次研究的目的、意义,掌握提问、倾听及回应技巧等;介绍聚焦解决模式的特点,并讨论临床应用方法,并统一干预方法和收集资料的方法。定期召开小组会议,针对实施过程中的问题进行探讨,合理分工,确保干预和收集资料的连续性。
2.1.2 具体实施办法在神经内科常规治疗护理的基础上,给予脑卒中患者聚焦解决模式的干预。主要包括5 个步骤[8]:①描述问题。责任护士通过开放式问题了解患者心理状态、迫切希望解决的问题以及本人曾为此做出的努力和可利用的资源。例如,责任护士通过询问“本次发病你感觉怎样?”当患者说出自己的苦恼时,继续询问“您是如何度过这段时期的?然后和患者一起探讨目前存在的问题和应对措施。②确定目前可达到的目标。责任护士和患者共同探讨,问题如能得到解决,可能发生的情景,由患者描述可达到的目标。③寻求例外。与患者探讨当问题未发生或不严重时的状况,引导其积极思考应对措施。例如,“发病前,你是怎样处理的?”。④实施反馈。密切关注患者变化,采用应对/关系提问让患者深入了解自身优势和应对资源,提高其希望水平。⑤评价进步。从患者情绪状态、日常生活能力、用药情况等方面评估,对其进步给予适当鼓励,提升希望水平。
2.3 评价指标
2.3.1 基本资料依据本研究目的,自编患者基本资料问卷,主要包括性别、年龄、民族、户口所在地、婚姻状况、受教育程度、职业、吸烟史、饮酒史、既往病史、肢体功能障碍、住院时间。
2.3.2 自我效能评定采用中文版脑卒中自我效能量表评价脑卒中患者功能训练时的自信心,该量表最初由JONES 等研制[10],国内学者李鸿艳将其汉化[11],修订了脑卒中自我效能量表(中文版)。该量表由11 个条目组成,每个条目采用0~10 级计分,量表总数越高代表脑卒中患者康复自我效能越高,该量表Cronbach's α系数为0.9。
2.3.3 日常生活能力评定采用Barthel 指数(Barthel Index,BI)量表[12]该量表是目前世界上公认的最为常用的评估日常生活能力的(ADL)的量表,BI 内容包括进食、床与轮椅转移、个人卫生、如厕、洗澡、步行、上下楼梯、穿衣、大便控制、小便控制10项内容,总分100 分,每个项目由差到好按0、5、10、15 分4 个等级,得分越高,独立性越好,依赖性越小。该表将日常生活活动能力分为良、中、差三级,≤40分为差,59~41分为中,≥60分为良。
2.3.4 Herth 希望量表美国学者HERTH[13]于1991 年编制,1999 年由赵海平等[14]翻译引入我国。该量表包含对现实和未来的积极态度、采取积极行动、与他人保持亲密关系3 个维度,共12 个条目。每个条目4 级评分,1~4 分别表示非常反对、反对、同意、非常同意,总分为12~48 分。12~23 分为低水平,24~35 分为中等水平,36~48 分为高水平。Cronbach's α系数为0.872。
2.4 收集资料方法在患者入院24 小时内、出院时给予评估,比较2 组患者的自我效能、Barthel 指数、希望水平。自我效能、Herth 希望量表填写由两名本科护理学生采取现场发放问卷的方式进行。调查者统一指导语,由患者自行填写。对于无法自行填写者,由调查者逐条诵读后请患者自主做出选择。Barthel 指数量表由护士依据患者实际情况进行评定。
2.5 数据处理数据录入SPSS 20.0 软件进行统计分析,计数资料用例数(%)来描述,用χ2表示进行组间比较。计量资料用描述,组间比较采用t 检验(数据呈正态分布,如希望水平)、采用Z 检验(数据呈非正态分布,如自我效能、Barthel 指数)、协方差分析(干预前基线不一致时,如希望水平);干预前后比较采用配对t 检验、非参数配对t 检验。P<0.05为差异有统计学意义。
3 结 果
3.1 两组患者基本资料比较两组患者基本资料对比,差异无统计学意义(P<0.05),见表1。
3.2 两组患者干预前后自我效能的比较干预前,两组患者的自我效能各维度和总分比较,均无统计学意义(P>0.05);干预后两组患者自我管理维度和总分的对比,差异有统计学意义(P<0.05);实验组患者干预前后自我效能总分比较,差异有统计学意义(Z=-5.197,P<0.001);对照组干预前后自我效能总分比较,差异有统计学意义(Z=-4.809,P<0.001)。见表2。
3.3 两组患者干预前后Barthel 指数评分比较干预前,两组患者Barthel 指数评分比较,差异无统计学意义(P>0.05);干预后,两组患者Barthel指数比较,差异有统计学意义(P<0.05)。采用非参数配对t检验分别对两组患者干预前后的Barthel 指数评分进行比较,实验组干预前后Barthel 指数差异有统计学意义(P<0.001);对照组干预前后Barthel指数差异有统计学意义(P<0.001)。见表3。
表2 两组患者干预前后自我效能水平比较
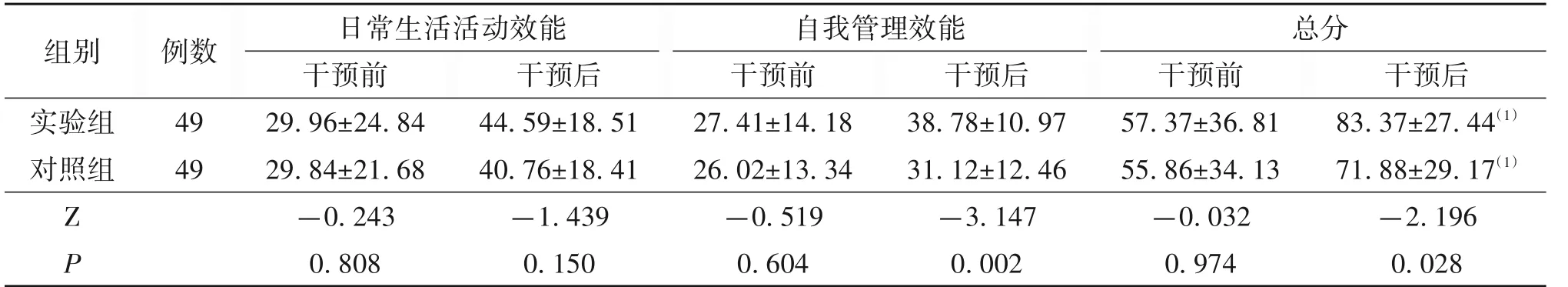
表2 两组患者干预前后自我效能水平比较
注:(1)表示干预前后比较,P<0.001。
组别实验组对照组例数49 49日常生活活动效能干预前29.96±24.84 29.84±21.68-0.243 0.808干预后44.59±18.51 40.76±18.41-1.439 0.150自我管理效能干预前27.41±14.18 26.02±13.34-0.519 0.604干预后38.78±10.97 31.12±12.46-3.147 0.002干预后83.37±27.44(1)71.88±29.17(1)-2.196 0.028 Z P总分干预前57.37±36.81 55.86±34.13-0.032 0.974
表3 两组患者干预前后BI评分比较
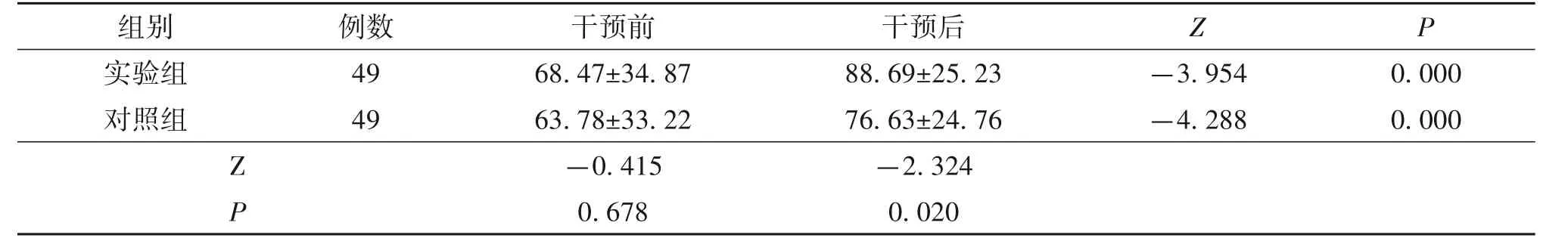
表3 两组患者干预前后BI评分比较
组别实验组对照组例数49 49 Z P 干预前68.47±34.87 63.78±33.22-0.415 0.678干预后88.69±25.23 76.63±24.76-2.324 0.020-3.954-4.288 0.000 0.000 Z P
3.4 两组患者干预前后希望水平的比较干预前,两组患者的希望水平在积极态度、亲密关系二个维度和总分上比较,差异均无统计学意义(P>0.05),在积极行动维度上比较,差异有统计学意义(P<0.05);为排除干预前患者希望水平的影响,采用协方差分析对两组患者干预后的希望水平进行比较,干预后两组在三个维度和总分上差异均有统计学意义(P<0.05)。分别对两组患者希望水平进行干预前后的比较,实验组患者干预前后希望水平比较,差异有统计学意义(t=-5.505,P<0.001);对照组干预前后希望水平差异无统计学意义(t=-1.383,P>0.05)。见表4。
表4 两组患者干预前后希望水平比较
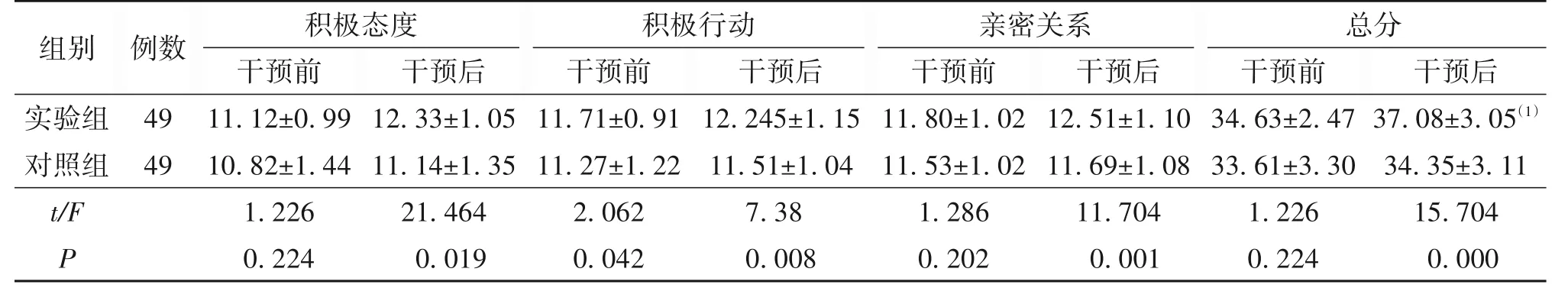
表4 两组患者干预前后希望水平比较
注:(1)干预前后比较P<0.001。
组别实验组对照组t/F P例数49 49积极态度干预前11.12±0.99 10.82±1.44 1.226 0.224干预后37.08±3.05(1)34.35±3.11 15.704 0.000干预后12.33±1.05 11.14±1.35 21.464 0.019积极行动干预前11.71±0.91 11.27±1.22 2.062 0.042干预后12.245±1.15 11.51±1.04 7.38 0.008亲密关系干预前11.80±1.02 11.53±1.02 1.286 0.202干预后12.51±1.10 11.69±1.08 11.704 0.001总分干预前34.63±2.47 33.61±3.30 1.226 0.224
4 讨 论
首发脑卒中患者面对突如其来的疾病发生和肢体功能障碍、语言功能障碍、自身体像改变等一系列突然负性事件,患者因生活不能自理,日常活动受限、对疾病缺乏认知、家庭经济及照顾负担过重等,产生恐惧、抑郁、沮丧、自尊低下等负性情绪[15-16],对疾病预后和未来生活丧失希望,严重影响患者的生活质量[17]。自我效能感是人们对自身完成既定行为目标所需的行动过程的组织和执行能力的判断[18]。提高患者的自我效能感,有利于患者适应角色转变,努力寻求社会支持,积极配合康复与治疗,改善个人自护能力,提高希望水平和生活质量[19-20]。聚焦解决模式不同于传统解决问题模式,在于其关注点集中在人的正向方面,并且寻求最大化地挖掘个体潜能和应对资源[21]。该模式强调护理人员应积极主动,认为寻求和发展内在潜力和自身资源是培养患者应对能力和适应能力的关键,注重激发患者的行动、参与和承诺[22,8]。
本研究显示,干预后实验组患者的自我效能水平在自我管理维度得分和总分上高于对照组;实验组患者Barthel 指数高于对照组。干预后两组患者的自我效能评分与Barthel 指数评分均高于干预前。自我效能感是脑卒中患者行走能力、肢体运动功能康复程度的预测因子[23]。随着治疗、护理的及时开展,大部分患者的病情逐步趋于稳定与好转,并开始接受被动或主动的功能锻炼,肢体功能状态均呈现逐步好转迹象,因此两组患者的自我效能和Barthel 指数较入院时有明显提高。实施聚焦解决模式,护理人员更加关注患者的心理状态,有意识引导患者主动提出自己迫切希望解决的问题,然后与患者共同构建可行性目标与方案,并及时反馈与评价患者的康复进展,给予情感支持,则更能激发患者主动参与自我管理,故实验组患者自我管理效能和自我效能感提升明显。尽管实验组患者的Barthel 指数评分高于对照组(护士评价),但患者对自己完成日常生活活动能力的判断却缺乏自信,可能与住院期间照顾者对患者细致周到的生活照顾,使其较少参与日常生活活动有关。
本研究结果显示,干预后实验组患者的希望水平在积极态度、积极行为、亲密关系和总分上均高于对照组。实验组干预后的希望水平总分高于干预前,处于高水平。而对照组干预前后希望水平无明显变化,仍处于中等水平状态。此结果与周玉珍研究结果类似[24]。聚焦解决模式作为一种积极的心理护理干预模式,始终坚持以患者为中心,在晨间护理、给药、健康教育等日常护理过程中,通过与患者及其家属的沟通,深入了解患者的需求和自身潜力,引导患者感知个人潜能和可以利用的社会资源,善于发现患者曾做出的努力和取得的进步(如血压、功能障碍程度等),及时给予赞赏和肯定;对进步不明显的患者,及时与患者共同分析原因,给予必要的支持和帮助,保持其康复信心,促进自我目标的实现。在干预后实验组患者的希望水平得到明显提升。希望是一种动力和能量,使患者对未来生活有坚定信念,它可以鼓励患者实现生活目标,改善患者生理、心理健康状况,提高其生活质量[25]。王颖燕等研究显示[26],希望水平是影响患者心理健康的重要因素。因此,提高患者的希望水平,使其保持积极的心理状态,则有利于缓解抑郁等负性情绪,促进其积极应对疾病,最终提高生存质量。
本研究在患者住院期间采取聚焦解决模式进行的干预,紧紧围绕患者迫切需求和心理状态,有针对性开展健康指导和心理干预,始终关注患者积极的一面,有效提高了自我效能感、日常生活能力和希望水平。但在患者出院后未能坚持继续对患者进行干预,其长期效果有待进一步研究。

