8F导引导管抽吸联合其他取栓技术在急性颈内动脉闭塞机械取栓中的应用
杨哲贤, 高玉元, 王 硕, 马桂贤, 何池忠, 李昌茂, 马腾云, 代成波
急性颈内动脉闭塞(Internal carotid artery occlusion,ICAO) 是引起脑缺血事件的主要病因之一,具有起病急、进展快、致残率和致死率高等临床特点[1,2]。血管内机械取栓已成为急性前循环大动脉闭塞治疗的首选方法,但关于急性颈内动脉闭塞机械取栓效果及临床结局的研究比较少。急性颈内动脉闭塞患者,由于血栓负荷量大,血管内取栓治疗存在取栓次数多、手术时间长、再通率低的特点[3,4]。目前血管内机械取栓材料和技术有显著发展,包括直接应用取栓支架取栓、导管直接抽吸(a direct aspiration first-pass thrombectomy,ADAPT)、取栓支架联合中间导管取栓(SOLUMBRA、SWIM)等,球囊指引导管可以进一步提高取栓效率[5],在不使用球囊导引导管的情况下,无论是支架取栓、ADAPT、SOLUMBRA或SWIM技术,减少栓子逃逸是需要改进取栓效果的重要方面。由于介入器材和费用的限制,国内临床实践中急性颈动脉闭塞病例的治疗效果仍待提高。8F导引导管是脑血管病血管内治疗常用的支撑导管之一,具有管腔大,支撑性好,应用广泛且费用低的特点。对于颈动脉高负荷血栓闭塞病例,我们曾使用8F导引导管直接抽吸颈总动脉、颈内动脉血栓,取得快速再通并预后良好。我们探索应用8F导引导管抽吸联合其他取栓治疗技术,用于急性颈内动脉闭塞患者的治疗。由于不同病因分型的颈内动脉闭塞,治疗方案选择上可能存在较大差异,本研究仅纳入符合TOAST病因分型为心源性脑栓塞的急性颈内动脉闭塞患者。本研究分析采用8F导引导管抽吸联合其他取栓治疗技术治疗的急性颈内动脉闭塞患者,探讨该技术治疗的有效性及安全性。
1 对象与方法
1.1 对象 连续纳入2016年1月至2019年11月广东省人民医院神经科应用机械取栓术治疗的52例急性颈内动脉闭塞患者,病因分型均为心源性脑栓塞。术前均通过CT血管成像证实存在颈内动脉闭塞。52例患者中,男性24例,女性28例,年龄35~94岁,平均年龄(64±14)岁,NIHSS评分6~35分,中位评分16(13,22)分。根据研究方案,观察组应用8F导引导管抽吸联合其他取栓技术治疗,对照组仅应用支架取栓、ADAPT、SOLUMBRA和 SWIM技术取栓,未联合8F导引导管抽吸治疗。观察组29例,男性12例,女性17例,年龄40~94岁,平均年龄(66±13)岁,NIHSS评分6~35分,中位评分18(10,24)分。对照组23例,男性12例,女性11例,年龄35~86岁,平均年龄(64±15)岁,NIHSS评分8~30分,中位评分18(13,22)分。
1.2 纳入和排除标准 纳入标准:①发病年龄>18岁;②发病至治疗开始时间<6 h;③诊断符合《中国急性缺血性脑卒中诊治指南2014》中急性缺血性脑卒中(急性脑梗死)的诊断标准[6],符合《中国急性缺血性脑卒中早期血管内介入诊疗指南》规定的血管内治疗标准[7],存在明显的神经功能障碍,NIHSS≥6分;④ 全脑血管造影证实颈内动脉闭塞;⑤ 符合静脉溶栓标准的患者,经患者家属同意后给予静脉溶栓桥接血管内治疗;⑥ASPECT评分≥6分;⑦TOAST病因分型为心源性脑栓塞;⑧患者及家属签署知情同意书。排除标准:①造影剂过敏;②严重肾功能不全、心功能不全不能耐受手术;③血小板计数≤50×109/L;④改良Rankin量表(mRS) 评分≥2分;⑤头部CT显示颅内出血或大面积脑梗死(ASPECT评分<6分);⑥患者及家属拒绝手术治疗。本研究方案经广东省人民医院伦理委员会审核批准。患者及家属均签署了手术知情同意书。
1.3 研究方法
1.3.1 资料收集 收集并分析两组患者的年龄、性别、高血压病、糖尿病、高脂血症、心房颤动、既往卒中史、吸烟史、使用抗血小板聚集药物、使用抗凝药物、收缩压、舒张压、血糖、闭塞部位、ASPECT评分、NIHSS、静脉溶栓等基线资料及OTP、PTR、取栓次数、术后血管再通情况、无症状性脑出血(aSICH)、症状性脑出血(SICH)、术后90 d mRS评分等临床资料。
1.3.2 评估标准 若患者为醒后卒中或不明发病时间的急性缺血性卒中,其发病至动脉穿刺时间定义为最后发现正常时间至动脉穿刺时间。由高年资神经科医师完成术前、术后NIHSS评分及术前ASPECT评分和影像学诊断。记录OTP、PTR、支架取栓次数、导引导管是否抽吸到血栓,采用改良脑梗死溶栓(modified thrombolysis in cerebral infarction,mTICI)分级评估血管再通情况,mTICI 0、1、2a级定义为未再通,2b、3级定位为血管成功再通,股动脉穿刺至再通时间(PTR)。评估术后24 h复查头颅CT,评估SICH和aSICH,如CT发现颅内出血,并且NIHSS增加≥4分,定义为sICH,如NIHSS增加<4分,定义为aSICH。手术操作由本院具有3 y以上脑血管介入治疗经验的医生担任主刀。
1.3.3 治疗方法 所有患者到院后均行急诊头颅CT平扫、头颈部CT血管成像、床边心电图、血常规、凝血功能、肾功能等检查。对于发病时间在4.5 h以内者,经家属同意后,给予阿替普酶0.9 mg/kg静脉溶栓治疗,同时按绿色通道流程行桥接血管内治疗;如家属不同意溶栓治疗,则直接行血管内治疗。
使用改良Seldinger技术穿刺股动脉,置入8F股动脉鞘管,泥鳅导丝引导下将椎动脉导管送至患侧颈总动脉,经椎动脉导管造影确定存在颈内动脉闭塞,撤出椎动脉导管,采用同轴技术在泥鳅导丝及5F多功能导管引导下将8F导引导管置于患侧的颈总动脉或颈内动脉C1段。根据闭塞病变位置不同,观察组采用的取栓方式如下:①血栓在颈内动脉C1段,将导引导管输送至血栓近端接触血栓,经8F导引导管Y阀连接三通管,再连接50 ml注射器,直接负压抽吸注射器,每次最多抽取约50 ml左右血液,抽吸后如导引导管回血通畅,经8F导引导管造影明确闭塞血管是否再通,如8F导引导管回血不畅,说明导引导管被血栓堵塞,必须保持负压抽吸状态并将8F导引导管撤出体外冲洗。②血栓位于C1段以远,8F导引导管不能直接接触抽吸,将0.014英寸微导丝通过闭塞病变以后,沿微导丝送入Rebar18微导管(Medtronic公司,美国)至闭塞病变远端,1 ml注射器抽取少量造影剂经微导管造影确认位于血管真腔内,明确血栓位置及远端血管床情况,在微导管引导下同轴将125 cm 5F Navien(Medtronic公司,美国)颅内中间导管送至血栓近端,撤回微导管微导丝,应用50 ml注射器连接中间导管Y阀负压抽吸血栓(ADAPT技术),同时负压抽吸8F导引导管,如果中间导管能抽出血栓并回血通畅,说明闭塞血管可能已经再通,可经中间导管造影确认血管病变情况;如果回血不畅,说明可能血栓堵塞中间导管,此时应保持负压抽吸状态将中间导管撤出体外冲洗,中间导管回拉至接近8F导引导管Y阀时,拆下8F导引导管Y阀,再拉出中间导管,以免血栓堵塞Y阀,随即再以50 ml注射器负压抽8F吸导引导管(参考取栓方式①)。③如果微导管引导下不能将中间导管迅速送至血栓近端,沿微导管送入Solitaire AB支架(Medtronic公司,美国)至血栓处,保持血栓位于支架有效段,应用同轴技术,支架锚定后将中间导管送至血栓近心端,保持中间导管与血栓接触,应用SOLUMBRA技术或SWIM技术取栓,同时负压抽吸8F导引导管(参考取栓方式①)。④血栓逃逸至中间导管不能接触的远端血管,将0.014英寸微导丝通过闭塞病变以后,沿微导丝送入Rebar18微导管至闭塞病变远端,1 ml注射器抽取少量造影剂经微导管造影确认位于血管真腔内,明确血栓位置及远端血管床情况,送入Solitaire AB支架至血栓处,保持血栓位于支架有效段,停留支架5 min后,回拉支架同时予50 ml注射器抽吸中间导管及8F导引导管。观察组以上4种取栓方式可以根据患者血管病变情况序贯应用。对照组仅应用支架取栓、ADAPT、SOLUMBRA或SWIM技术取栓,不联合8F导引导管抽吸。术后予血管封堵器封堵穿刺动脉。
围手术期药物治疗方案:对静脉溶栓患者术中不予全身肝素化,无静脉溶栓患者予全身肝素化3000 U,此后为800 U/h。术中必要时予镇静治疗或全身麻醉,术后密切监测患者生命体征和神经功能变化。如果术中怀疑脑出血,或者术后出现神经功能恶化,立即行头部CT检查明确。术后24 h内常规行头部CT检查,如无出血,予阿司匹林100 mg口服每日一次抗血小板聚集治疗,有抗凝治疗指征患者适时启动或恢复抗凝治疗。
1.3.4 随访 通过门诊或电话随访患者术后90 d改良Rankin量表(mRS)评分,0~2分为预后良好,3~6分为预后不良,其中6分为死亡。
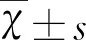
2 结 果
2.1 基线资料的比较 两组年龄、性别、高血压病、糖尿病、高脂血症、心房颤动、既往卒中史、吸烟史、使用抗血小板聚集药物、使用抗凝药物、收缩压、舒张压、血糖、病变部分、ASPECT评分、NIHSS、静脉溶栓均无统计学意义(P>0.05)(见表1)。
2.2 临床资料和临床预后的比较 观察组桥接治疗11(37.9%)例,对照组为10(43.5%)例,组间差异无统计学意义(Z值=0.164,P=0.686)。观察组OPT为228(165,290)min,对照组为221(165,270)min,组间差异无统计学意义(Z值=-0.092,P=0.927)。观察组PTR为65(36,125)min,对照组为78(46,140)min,组间差异无统计学意义(Z值=-1.395,P=0.165)。观察组平均取栓次数为2.1(1,3)次,对照组平均取栓次数3.0(2,4)次,组间差异有统计学意义(Z值=-0.261,P=0.009)。观察组手术再通成功23例,占79.3%,对照组手术再通成功11例,占47.8 %,组间差异有统计学意义(χ2=5.618,P=0.018)。观察组sICH 4例,占13.8%,对照组sICH6例,占26.8%,组间差异无统计学意义(χ2值=2.526,P=0.112)。观察组aSICH 8例,占27.6%,对照组aSICH 6例,占26.1%,组间差异无统计学意义(χ2值=0.015,P=0.904)。观察组90 d mRS预后良好17例,占58.6 %,对照组90 d mRS预后良好7例,占30.4 %,组间差异有统计学意义(χ2值=4.1,P=0.043)(见表2)。
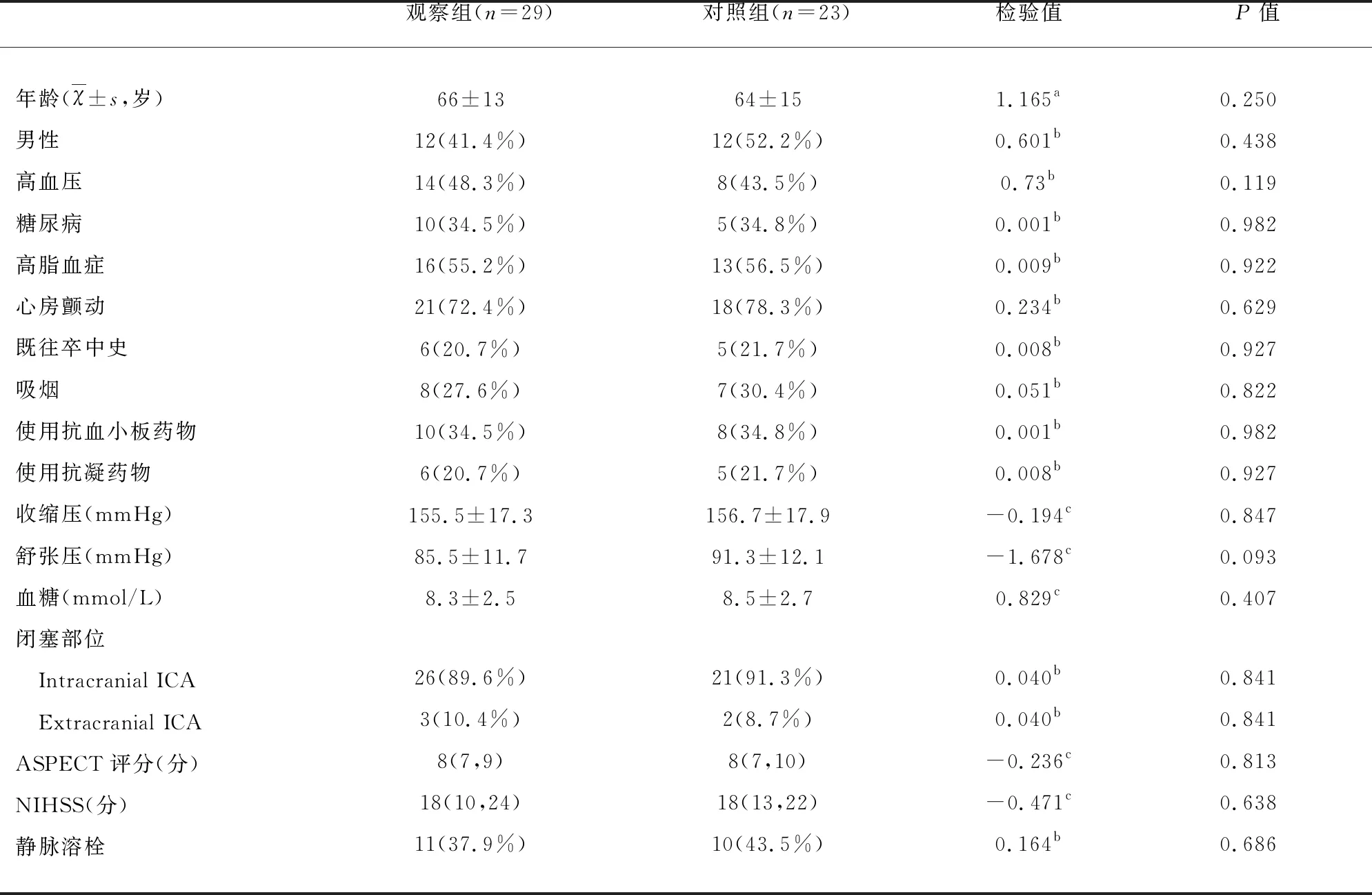
表1 两组急性颈内动脉闭塞取栓治疗患者的基线资料

表2 两组急性颈内动脉闭塞取栓治疗患者疗效
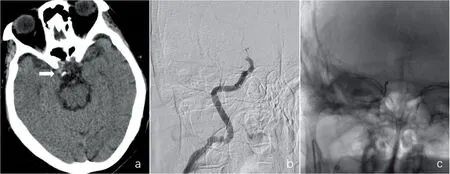
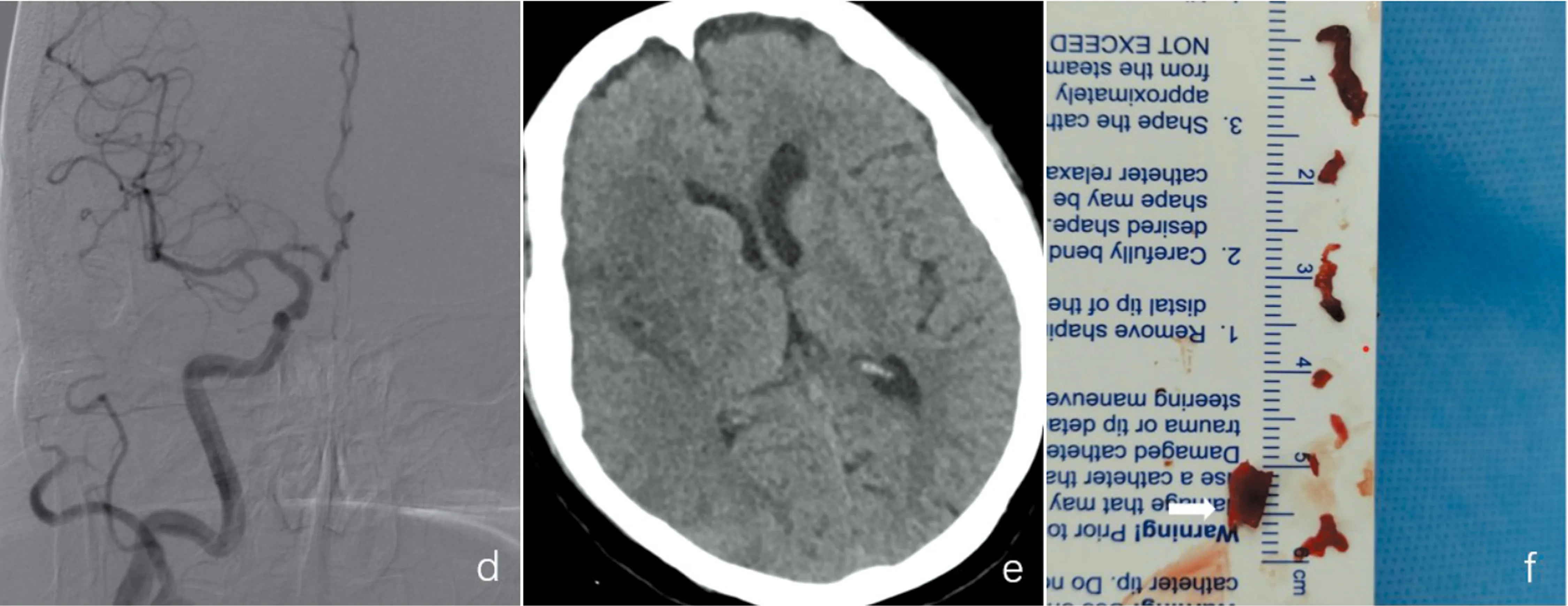
a:术前头颅CT,箭头所示为颈内动脉末端高密度征;b:造影见右侧颈内动脉末端闭塞;c:8F导引导管联合5F Navien中间单管、6 mm×30 mm Solitaire AB支架取栓;d:取栓术后右侧颈内动脉完全再通;e:术后24 h CT示右侧岛叶、基底节区脑梗死;f:颈内动脉取出的血栓,箭头所示血栓为经8F导引导管抽吸所得
3 讨 论
急性颈内动脉闭塞是各种原因导致颈内动脉的急性闭塞,进而出现闭塞远端脑组织缺血症状,是常见急性大血管闭塞性卒中类型,具有起病急、进展快、致残率和致死率高等特点。由急性颈内动脉闭塞导致的脑梗死范围常常累及整个大脑中动脉及大脑前动脉供血区域,部分累及同侧大脑后动脉及对侧大脑前动脉供血区域,且一般侧枝循环较差,单纯静脉溶栓血管再通率低,大多数患者症状严重、预后不佳[8]。目前机械取栓可明显提高闭塞动脉的再通率而被临床广泛应用,主要的取栓治疗技术有单纯使用取栓支架拉栓、中间导管直接抽吸取栓(ADAPT)、中间导管联合取栓支架取栓(SOLUMBRA、SWIM)等手术方式,但因急性颈内动脉闭塞血栓负荷量大,再通难度大,手术时间长等原因,仍需要改进再通方法以提高效果。球囊导引导管配合大口径抽吸导管可能解决这一难题[5]。在国内真实世界的取栓实践中,目前大口径抽吸导管和球囊导引导管尚未能得到广泛采用。最为广泛使用的依然是常规导引导管和5F Navien中间导管。相对于5F Navien中间导管内径为1.5 mm,横截面积为1.8 mm2,8F导引导管管径较粗,内径为2.2 mm,横截面积为3.8 mm2,其横截面积约为5F Navien中间导管的二倍。5F Navien中间导管多数情况下可以置于颈内动脉末端及大脑中动脉M1段主干进行抽吸治疗,但其管径较小,抽吸效率较低,对于体积大、质地较硬的血栓则抽吸效果较差。5F Navien作为通路导管,配合支架取栓,采用SWIM技术可以提高高负荷血栓栓塞的再通效率。本研究中采用序贯抽吸的方法,将8F导引导管送至颈内动脉C1段远端直接抽吸血栓或联合其他取栓方式治疗,理论上讲,单独使用8F导引导管直接接触血栓抽吸可以获得更加高效的抽吸效能,联合其他取栓技术抽吸时可减少取栓过程中颈内动脉的前向血流,降低取栓过程中栓子脱落再次被血流冲进颈内动脉远端及其分支血管的可能性,起到类似球囊导管的作用,也可在中间导管头端或取栓支架进入8F导引导管头端时吸住血栓,以接力抽吸的方法将血栓取出,降低血栓在8F导引导管头端受挤压脱落的可能性。在观察组29例患者中,有37.9%(11例)患者可经8F导引导管抽吸到肉眼可见的血栓,其中有10.3%(3例)患者因大块血栓堵塞8F导引导管,必须将其撤出体外冲洗,由此可见其具有良好的抽吸血栓效果。
本研究结果显示,观察组PTR为65(36,125)min,低于对照组的78(46,140)min,但两组间差异无统计学意义(Z值=-1.395,P=0.165),推测由于部分患者需要将8F导引导管撤出体外冲洗,重新建立输送系统耗费了一定的时间有关。观察组sICH占13.8%,低于对照组的26.8%,两组间差异无统计学意义(χ2值=2.526,P=0.112),推测与样本量较小有关。观察组平均取栓次数少于对照组,而手术再通成功率观察组明显高于对照组。同时,观察组90 d mRS预后良好率显著高于对照组,组间差异有统计学意义(χ2值=4.1,P=0.043),说明应用8F导引导管抽吸联合其他取栓技术治疗的优势。观察组血管再通率高于单纯使用Solitaire取栓所获得的68.9%的血管再通率[9],略低于陈忠军等应用逆向半回收-改良的Solumbra取栓术治疗急性颈内动脉分叉部闭塞获得的87.5%的血管再通率[10],不过该报道的病例数仅有8例,样本量较小。本研究中90 d mRS预后良好率为58.6%,优于周济等应用机械取栓治疗急性颈内动脉T型闭塞90 d mRS预后良好率[11]。但由于本研究是单中心回顾性病例对照研究,纳入病例数较少,我们将在后续的研究中继续探索及评估。
综上所述,对比两组患者的临床资料及临床预后,应用8F导引导管联合其他取栓技术治疗病因分型为心源性脑栓塞的急性颈内动脉闭塞患者,可发挥8F导引导管内径大、抽吸效率高的特点,可减少取栓次数,提高闭塞血管再通率,改善90 d预后良好率,且不延长PTR时间,不增加SICH、aSICH发生率。在不具有球囊导引导管的情况下常规序贯抽吸8F导引导管能够提高取栓效果,是一种操作简单、可行性高、具有临床推广价值方法。

