射波刀治疗肝细胞癌患者预后的影响因素分析*
潘 波,徐晓婉,朱晓俊,郭玉玉,刘 群,郁沙莎,翟笑枫△
(上海长海医院:1.中医肿瘤科;2.药材科急诊药房,上海 200433)
肝细胞癌作为我国常见肿瘤之一,多在病毒性肝炎的基础上发展而来[1]。炎性反应在原发性肝细胞癌的发生、发展过程中发挥出极为重要的作用[2]。目前很多研究都聚焦于炎性反应对肝细胞癌患者预后的评价作用[3-8]。有研究表明,中性粒细胞与淋巴细胞比值(NLR)可用于评估原发性肝细胞癌患者的预后[9-10]。放射治疗是肝细胞癌治疗的重要方法,机器人X射线立体定向放射治疗(简称射波刀)具有同步呼吸追踪、大剂量分割及缩短治疗时间的特点,成为近年来临床应用较为广泛的肝细胞癌治疗方法[11]。射波刀适用于原发性肝癌合并门静脉及下腔静脉癌栓、肝移植前的过渡治疗及复发肝细胞癌治疗[12]。但是,射波刀在杀灭肿瘤细胞的同时,对正常细胞也会有一定程度的损伤,引起机体的炎性反应,目前射波刀治疗与炎症水平之间关系的研究尚未深入。本研究通过分析射波刀治疗前多种因素对肝细胞癌患者预后的影响,以期为临床治疗肝细胞癌提供理论基础,现报道如下。
1 资料与方法
1.1一般资料 选取2015年8月至2017年4月在本院中医肿瘤科实施射波刀治疗的肝细胞癌患者91例。纳入标准:(1)按照《原发性肝癌诊疗规范(2017年版)》[13],经病理检查或临床诊断确诊为原发性肝细胞癌;(2)年龄18~<80 岁;(3)入院前1个月内未发生上消化道出血事件;(4)入院前2个月内未实施微创手术及放疗等相关治疗。(5)手术前7 d未出现异常体温及明显感染灶,且总的外周血白细胞数目在正常值范围内。排除标准:(1)患者已经参与了其他治疗性试验;(2)Child-Pugh 肝脏功能评分为C级;(3)合并肝肾等脏器、造血系统疾病及精神障碍患者;(4)治疗后无法接受定期随访患者;(5)基本资料不全,无法判断其治疗效果患者。入选的91例患者中男85例,女6例;平均年龄(57.6±9.1)岁;肝脏功能Child-Pugh评分为A级或B级;肿瘤直径为2~5 cm;有门静脉癌栓10例;有肝外转移29例;射波刀治疗位置分别为肝脏52例,癌栓10例,淋巴29例。
1.2治疗方法 采用具备呼吸同步追踪技术的第4代射波刀治疗。首先行B超或CT引导下金标植入术,1周后进行CT定位,再于既定射波刀治疗位置旁2 cm处植入金标4 枚,作为照射治疗时的引导。具体治疗剂量:总剂量为22~56 Gy,平均剂量为(42.34±6.46) Gy,中位总剂量为44.1 Gy,分割6次,每天1次,6 d完成照射。分别于射波刀治疗前1天及射波刀治疗后第3天清晨抽取患者空腹静脉血2 mL,加入含有抗凝剂的EP管中,摇匀,并用血液分析仪进行检测,检测需在2 h内完成,并计算得出NLR。采用X-tile软件计算得到的最佳临界值为2.53[14],将NLR<2.53组作为低NLR组,NLR≥2.53组为高NLR组。
1.3观察指标 利用门诊结合电话随访的方式记录所有患者疾病的进展情况、生存时间。将患者实施射波刀治疗的时间定为起始时间,以患者失访、死亡或至2019年6月1日为随访终点。
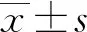
2 结 果
2.1射波刀治疗前后NLR比较 射波刀治疗前与治疗后第3天NLR比较,差异有统计学意义(P<0.05)。见表1。
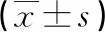
表1 射波刀治疗前后血液指标比较
2.2生存情况 截止随访终点2019年6月1日,91例患者全部死亡。生存曲线结果显示,治疗前低NLR组mOS为10.9个月,高NLR组患者mOS为7.0个月,两组mOS比较,差异有统计学意义(P<0.05)。见图1。
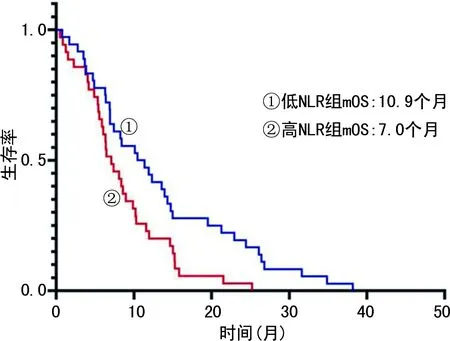
图1 射波刀治疗后生存情况分析
2.3肝细胞癌患者预后影响因素分析 为了明确肝细胞癌患者生存时间的影响因素,对年龄、性别、门静脉癌栓、肝外转移、NLR等进行多因素Cox回归分析,结果发现,肝外转移、门静脉癌栓、NLR是肝细胞癌患者射波刀治疗后生存时间的独立危险因素(P<0.05)。见表2。

表2 影响肝细胞癌患者射波刀治疗后生存时间的多因素Cox 回归分析
3 讨 论
炎性微环境是影响肝细胞癌预后的重要因素之一。有研究证实,我国约85%的肝细胞癌患者具有乙型肝炎背景。肿瘤微环境中的炎性因子会导致细胞损伤、氧化应激、缺氧等一系列反应,继而促进肿瘤细胞的增殖和转移[2],而且对肝细胞癌的治疗效果造成影响。
中性粒细胞和淋巴细胞在肿瘤的发生过程中是相互独立的一对调节因子。中性粒细胞占白细胞总数的50%~70%,是机体主要的免疫细胞,可通过释放大量促进炎症的细胞因子、活化的基质金属蛋白酶9(MMP9)促进肿瘤细胞表达血管内皮生长因子,以及肿瘤血管生成。当中性粒细胞升高时,促血管生成因子增加,为肿瘤生长和增殖提供了合适的环境。临床研究也表明,肿瘤组织中中性粒细胞的数量与肿瘤淋巴结转移和肿瘤分期呈正相关,与肿瘤患者预后不良呈负相关。淋巴细胞是杀伤肿瘤细胞和抑制肿瘤增殖与转移的肿瘤防御系统的重要成分。一方面是通过降低机体对肿瘤的免疫应答,因为当外周血中的淋巴细胞减少时,CD4+/CD8+值随之降低[15];此外是肿瘤环境的改变,在肿瘤内及肿瘤旁组织内,淋巴细胞的浸润消减,这样会造成低淋巴细胞浸润环境,促进肿瘤细胞增殖和转移[16]。
一定程度上,NLR能够反映抗肿瘤的免疫和促肿瘤的炎性反应之间的平衡,当NLR上升后,患者处于淋巴细胞相对降低或中性粒细胞相对升高的环境中,患者机体对肿瘤的免疫应答和炎性反应平衡被打破,从而促进肿瘤发生、发展,导致预后较差。临床研究也表明,NLR升高是影响多种恶性肿瘤如胃癌、结肠癌及肝细胞癌等预后的独立危险因素。NLR检测标本获取方式简单,无需增加患者负担。本研究对射波刀治疗前后NLR进行比较,发现射波刀治疗后第3天NLR水平高于治疗前,提示放射治疗对肝细胞癌患者体内炎症水平有着较为明显的影响。同时,本研究还观察了NLR水平高低对于射波刀疗效的影响,通过分组比较了射波刀治疗前高NLR组及低NLR组生存时间的差异,结果发现治疗前低NLR组比高NLR组生存时间延长3.9个月,差异有统计学意义(P<0.05)。多因素Cox回归分析结果显示,肝外转移、门静脉癌栓、NLR是影响肝细胞癌患者射波刀治疗后生存时间的独立危险因素,由此可见射波刀前高NLR水平,使机体处于促瘤性炎性反应与抗瘤性免疫反应的失衡状态,同时,肝外转移、门静脉癌栓会促进肿瘤的发展,缩短生存期。因此,临床工作中肝细胞癌患者选择肝脏射波刀治疗时,必须严格把握其射波刀治疗的禁忌证和适应证,对具有较高炎症水平的患者应控制好其炎症水平后再实施射波刀治疗,而处于持续高水平炎症状态的患者则需要采取其他手段进行治疗[17]。
射波刀治疗是原发性肝细胞癌的重要治疗手段,但会造成暂时性全身炎性反应。这种炎性反应一方面可以达到抗肿瘤、自我修复的目的,另一方面炎症水平较高也会影响预后,造成肿瘤复发[4]。中医药对于改善肝脏有创治疗如TACE、射波刀、微波消融引起的炎性反应有良好的作用[16]。本课题组下一步将考虑放疗同时配合中药或中成药治疗,在控制炎性反应的同时,缓解治疗中、治疗后的不良反应,改善预后,延长患者生存期。
4 结 论
NLR可以作为射波刀疗效的监测指标。肝外转移、门静脉癌栓及高NLR水平均为肝细胞癌患者射波刀治疗后生存时间的独立危险因素,临床可根据患者的NLR水平、是否发生肝外转移及门静脉癌栓实施针对性治疗。

