中药联合针刺治疗动眼神经麻痹验案2 则
刘国玲,李永芝,周志明,杜福生,彭华
各区域的病变引起动眼神经及其支配组织功能丧失,称为动眼神经麻痹。动眼神经麻痹是由肿瘤、脑血管病变、糖尿病、外伤以及各种炎症引起的眼球内、外肌完全或部分麻痹的一类疾病。数据[1]显示,梅奥医学中心(世界私立非营利性医疗机构)对动眼神经麻痹的发病率进行了评估,约占眼神经麻痹患者的28%。临床主要表现为上睑下垂,眼球外斜,向内、上、下方活动受限,部分瞳孔散大,光反射、调节反射减弱或消失。动眼神经麻痹病因复杂多样,可分为先天性和后天性,先天性动眼神经麻痹比较少见,绝大多数为单眼发病,其原因为发育异常或产伤所致;后天性动眼神经麻痹病因复杂,包括微血管缺血、动脉瘤、头部外伤、肿瘤、梅毒、带状疱疹、脑膜炎、脑炎、血管炎、狼疮、多发性硬化、神经外科介入、痛性眼肌麻痹综合征及Paget's 病等[2-4]。需根据临床特点仔细检查,以免误诊及漏诊。
彭华,云南省眼科医院主任医师、教授,全国优秀中医临床人才。行医近30 年,中西医理论和临床经验丰富,擅长中西医治疗眼肌麻痹、眼表、视神经病变、眼底等疾病。现将彭老师运用中药联合针刺治疗动眼神经麻痹临床验案2 则,疗效显著,报道如下。
1 临床资料
1.1 糖尿病性动眼神经麻痹案
患者王某,男,58 岁。2018 年12 月7 日因“右眼睁眼困难1 月”就诊(图1)。刻下症:右眼睁眼困难,视一为二,单眼消失,无畏光、流泪、视物变形等症状。眼科检查:右眼视力0.2,左眼视力0.5,右眼上睑下垂,睑裂为零,眼球向内、向上、向下转动受限,角膜透明,晶状体混浊(+),视乳头边清色灰白,网膜平伏,杯盘比约≈0.8~0.9;左眼(-)。患者口干欲饮,精神不振,四肢乏力,形体偏瘦,舌淡红,苔薄白而干,舌下脉络瘀滞,脉细弱。既往史:患2 型糖尿病3 年,右眼视神经萎缩40 余年。西医诊断:(1)右眼糖尿病性动眼神经麻痹;(2)右眼视神经萎缩。中医诊断:右眼风牵偏视(气阴两虚证)。治疗原则:益气养阴,活血通络。方药:自拟益气养阴汤合牵正散加减。药物组成为密蒙花15 g、炙黄芪50 g、女贞子15 g、墨旱莲10 g、乌梅10 g、黄连15 g、麦冬10 g、党参20 g、炒白术10 g、茯苓10 g、肉桂后下5 g、木瓜10 g、伸筋草10 g、桃仁10 g、红花10 g、制白附子6 g、僵蚕15 g、全蝎5 g,10 剂,水煎服,每日1 剂,早、晚饭后温服。针刺取穴:攒竹、鱼腰、太阳、瞳子髎、四白、睛明、球后、上明、百会、合谷、足三里、阳陵泉、太冲、太溪、三阴交。操作:常规消毒后,头面部穴位选取1 寸针灸针进行针刺,攒竹透鱼腰,太阳、瞳子髎、四白直刺0.3 寸,睛明穴操作:嘱患者闭目,医者押手轻轻固定眼球,刺手持针,于眶缘和眼球之间缓慢直刺0.5 寸;球后穴操作:嘱医者押手将眼球推向上方,针尖沿眶缘从外下方向内上方,针身成弧形沿眼球刺向视神经方向0.5 寸;上明穴操作:医者押手轻压眼球向下,向眶缘缓慢直刺0.5 寸;睛明、球后、上明三穴每次轮流选取其中一穴进行针刺,刺入后不提插捻转,出针后干棉球按压10 min;百会平刺1 寸,合谷、足三里、阳陵泉、太冲、太溪、三阴交直刺1 寸。10 d 为1 个疗程,第1 个疗程每天针刺1 次,每次留针30 min。
二诊(2018 年12 月20 日):患者诉右眼睁眼困难较前稍好转,复视症状稍减轻。查体:视力,右眼0.2,左眼0.5,右眼上睑下垂,睑裂为2~3 mm,眼球向内、向上、向下转动受限,角膜明,晶状体混浊(+),视乳头边清色灰白,网膜平伏,视杯/视盘≈0.8~0.9;左眼(-)。继予以上中西医结合治疗,第二个疗程起隔日针刺1 次,每个疗程结束后休息3~5 d 继续下个疗程,共治疗3 个疗程(图2)。
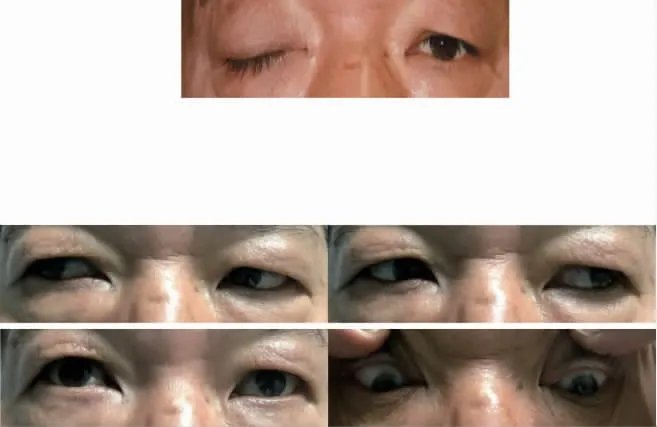
图1 患者王某治疗前右眼情况。右上睑下垂,睑裂为零;右眼球向内、向上、向下转动受限,视一为二,单眼消失
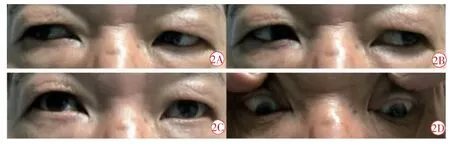
图2 患者王某治疗3 个疗程后眼位图。2A、2B、2C、2D 右眼上脸下垂消失,右眼球向右转、左转、上转、下转动基本到位
1.2 外伤性动眼神经麻痹案
张某,女,49 岁。2019 年2 月28 日,因“车祸伤致左眼睁眼困难20 d”就诊(图3),刻下症:左眼睁眼困难,左上睑下垂,视一为二,单眼消失,伴视物模糊,无畏光、流泪、视物变形等症状。眼科检查:视力,右眼0.4,左眼1.2,左上睑下垂,遮盖角膜近3/5,睑裂约为2~3 mm,眼球向内、上、下转动受限,瞳孔散大,约5×5 mm,光反射消失,角膜透明,晶状体混浊(+),视乳头边清色正,网膜平伏,未见明显出血、渗出、水肿,黄斑中心反光隐现;右眼(-)。舌质红,苔白腻,舌下脉络瘀滞,脉弦涩。既往史:否认一切病史。西医诊断:左眼外伤性动眼神经麻痹。中医诊断:左眼风牵偏视(气滞血瘀证)。治疗原则:活血行气,化瘀通络。方药: 血府逐瘀汤合益气升阳牵正散加减。药物组成:桃仁10 g、红花10 g、赤芍10 g、川芎10 g、生地黄20 g、当归10 g、黄芪80 g、党参30 g、白术15 g、陈皮10 g、全蝎5 g、蜈蚣5 g、柴胡5 g、升麻5 g、10 剂,水煎服,每日1 剂,早、晚饭后温服。针灸取穴:攒竹、鱼腰、太阳、瞳子髎、四白、睛明、球后、上明、百会、合谷、足三里、阳陵泉、太冲、血海、膈俞、三阴交。操作:血海直刺1 寸,膈俞斜刺0.5 寸,余穴针刺操作同病例1,10 d 为1 个疗程,
第1 个疗程每天针刺1 次。第2 个疗程起隔日针刺1 次,每个疗程结束后休息3~5 d 继续下个疗程,每次留针30 min,共治疗2 个疗程,治疗2 个疗程后(图4)。
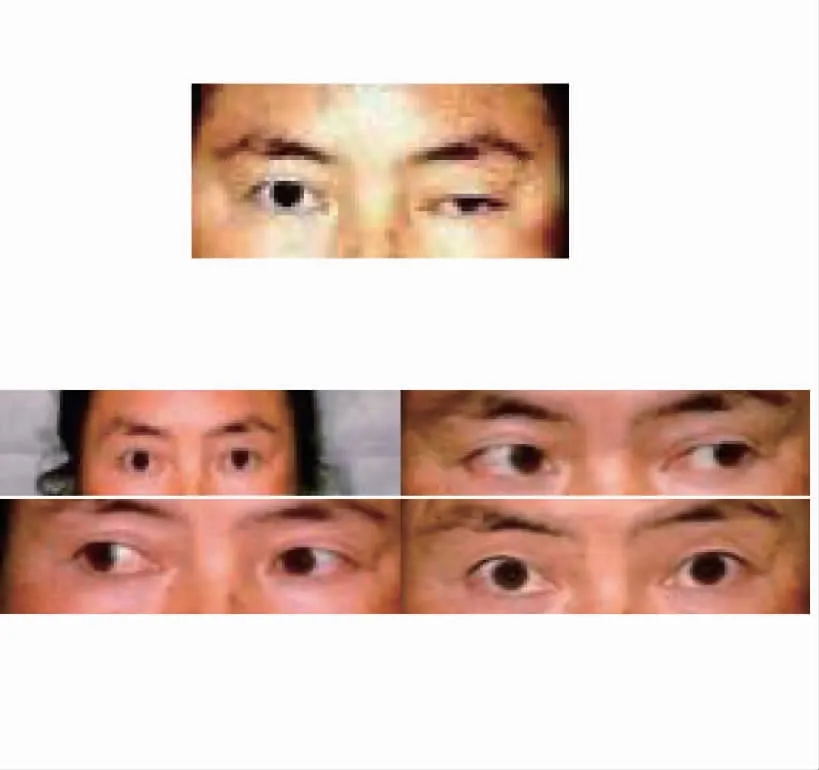
图3 患者张某治疗前左眼情况。左上睑下垂,睑裂为2~3 mm,眼球向内、上、下转动受限,视一为二,单眼消失
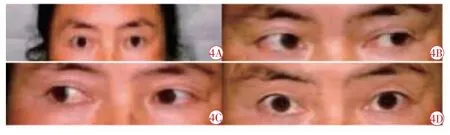
图4 患者张某治疗2 个疗程后眼位图。4A 左眼上脸下垂消失,4B、4C、4D 左眼球左转、右转、上转基本到位
2 讨论
动眼神经麻痹属中医学“风牵偏视”“上胞下垂”“睑废”等范畴;中医学认为,本病有先天、后天之分。气虚不能上提,血虚不能养筋为其主要病机。可因先天禀赋不足,肝肾两虚;肌腠空疏,风邪客于胞睑,阻滞经络,气血不和;脾虚气弱,中气不足,筋肉失养,经筋弛缓,以致胞睑松弛无力而下垂。《诸病源候论》[5]云:“目是脏腑血气之精华,若血气虚,其皮缓纵,垂复于目,则不能开,此呼睢目。”眼睑为肉轮,归脾所主,脾气虚失于固摄,则眼睑下垂,升举无力;肝开窍于目,目受血而能视,肝藏血,肝阴血不足,目失于濡养,则眼球滞涩,视物成双;瞳仁属肾,肾之精血不能上注,则瞳孔散大,视物偏斜。本病的发生[6],与肝脾肾三脏关系最大。“诸风掉眩,皆属于肝。诸寒收引,皆属于肾。”[7]胞睑五轮属肉轮,五脏属脾。三脏功能失常,肌腠空疏,风邪乘虚而入,中邪之处,血脉涣散,肌肉约束失灵。在临证中须根据患者不同症状及全身状况辨证施治,病例1 中,患者既往2 型糖尿病3 年,口干欲饮,精神不振,四肢乏力,形体偏瘦,舌淡红,苔薄白而干,舌下脉络瘀滞,脉细弱等症,可辨为气阴两虚证,予自拟益气养阴合牵正散加减以益气养阴。方中密蒙花具有养肝明目、退翳之功,为临床“眼科要药”,现代研究[8]表明,密蒙花具有免疫调节、降血糖、抗氧化、抗血管内皮细胞增生等作用,可降低血管通透性及脆性,有一定的解痉作用;炙黄芪升阳举陷;女贞子、墨旱莲滋补肝肾,用于肝肾阴虚所致的目暗不明、视力减退;乌梅生津止渴,黄连、麦冬合用,可治消谷善饥之消渴证;党参、白术、茯苓,用治脾胃虚弱,倦怠四肢乏力;消渴日久,久病体虚气血不足,方中加入少量肉桂,有鼓舞气血生长之效;木瓜、伸筋草舒筋活络,与桃仁、红花配伍活血通络;制白附子、僵蚕、全蝎,三者辛能行散以通络;全方共奏益气养阴,活血通络之效。
病例2 中,患者外伤后,气血紊乱,瘀血阻滞于体内,舌质红,苔白腻,舌下脉络瘀滞,脉弦涩等症,可辨为气滞血瘀证,予血府逐瘀汤合益气升阳牵正散加减以活血化瘀,行气通络。方中桃仁破血行气而润燥,红花活血祛瘀以止痛,共为君药;赤芍、川芎助君药活血祛瘀;生地黄、当归养血益阴,清热活血;炙黄芪升阳举陷;党参、白术益气健脾;陈皮理气;全蝎、蜈蚣通络;柴胡、升麻升阳举陷;全方共奏活血化瘀,行气通络之效。
针刺处方中,攒竹、鱼腰、太阳、瞳子髎、四白,疏通局部经络,促进气血运行,升提眼睑;眼球内转受限取睛明,下转受限取球后,上转受限取上明;百会位于巅顶,属于督脉,头为诸阳之会,百脉之宗,百会穴则为各经脉气汇聚之处,针刺百会可升阳举陷,平衡阴阳;足三里为胃之下合穴,可健脾益胃以化生气血;阳陵泉为“筋会”,能通调诸筋;合谷为大肠经原穴,“面口合谷收”;肝主筋,开窍于目,太冲为肝经原穴,合谷、太冲相配,能柔肝缓急,舒筋通络;太溪、三阴交滋补肝脾肾,养血柔筋;膈俞为“血会”,与血海合用,活血通络;诸穴共用,合奏调和气血,濡养筋肉之功。有相关研究[9-10]表明,针刺眼周腧穴能够促进促神经生长因子的生成或神经递质的释放,改善神经肌肉之间的关系,从而促进动眼神经及其支配的肌肉系统功能恢复,调节眼眶及眼球周围的血液供应,有效改善动眼神经麻痹的症状。
彭老师将中药联合针刺用于治疗动眼神经麻痹,临床疗效确切。须值得注意的是,临证中应因人制宜,从中医学的整体观出发,根据不同患者的不同症状,结合全身情况辨证施治,随证加减,方获良效。

