基于警戒值理念设置儿科心电监护报警阈值的应用研究
孟颖慧 范媛 张春侠 房莉 唐龙 许燕 罗双 蔡盈
(徐州医科大学附属徐州儿童医院,江苏 徐州 221006)
心电监护仪普遍应用于临床工作,是值得医护人员信任的获取患儿各项生理参数的客观准确的诊疗仪器,因其具有警报功能,能在患儿的生理参数超出预先设置报警范围时,发出声、光两种方式的“救命信号”,为早期预警急危重症患儿出现危及生命的病情变化提供技术支持,提高临床工作的安全阈值。但在临床工作中,医护人员为提高报警的灵敏度,会缩小报警阈值设置,这就导致不具有临床意义或不需要医疗和技术干预的警报次数增加,逐渐降低医护人员对仪器的信任度和敏感性,造成报警疲劳[1-3],由此引发的不良事件不在少数[4]。美国紧急医疗研究所(Emergency care research institute,ECRI)也连续3年将报警危害列为十大医疗技术危害之首[5-6]。目前,临床关于提高临床成人心电监护报警阈值设置特异性的研究渐多,但由于小儿心率、呼吸等生理参数因年龄段不同,其正常范围和异常值均存在很大的差异,而关于规范小儿心电监护报警阈值设置的指南和研究鲜有报道。我院急诊病房收治患儿中呼吸系统疾病约占80%,其中危重症患儿约占20%,病情变化迅速,需要密切关注其呼吸频率、心率、血压、SpO2等生理参数的变化、及时识别出呼吸衰竭和休克的患儿[7]。因此,合理设置生理参数的报警阈值,提高警报的敏感性和特异性,可为医护人员早期识别危重症,快速处理提供客观依据。警戒值(Vital Values或Alert Values)是2007年Lundberg[8]从危急值(Critical Value或Panic Value)的概念引申而来。当有危急值出现时,表明该患者可能正处于生命危急的边缘状态,此时如果临床医生及时得到检查信息,就可及时对患者进行有效地干预和治疗,从而挽救患者的生命;如不能及时得到危急值信息,则可能失去最佳的治疗机会,出现严重后果。鉴此,我院基于警戒值的理念修订了“小儿心电监护报警阈值设置规范”并在急诊病房中进行临床验证,现报告如下。
1 对象与方法
1.1研究对象 选取2017年10月-2018年3月我院急诊病房收治的218例患儿作为研究对象,按随机数字表法分为对照组和观察组,各114例。纳入标准:(1)入院诊断为呼吸系统疾病。(2)需使用心电监护仪监测病情≥72 h。排除标准:(1)≤28 d的新生儿。(2)合并其他系统疾病。(3)有监护特殊目标值医嘱的患儿。剔除标准:(1)需建立人工气道的患儿。(2)监护仪未设置报警范围或关闭警报报警音的患儿。最终纳入203例,对照组97例(剔除17例),观察组106例(剔除8例)。对照组中男65例、女32例,年龄4月~7岁,报警阈值设置依照我院2014年以成人报警阈值为基线修订的“心电监护仪使用规范”执行;观察组中男58例、女48例,年龄3月~9岁,依照本研究小组基于警戒值理念修订的“儿科心电监护报警阈值设置规范”要求执行;最终汇总分析203例患儿共1 723次监护仪报警数据。两组患儿的年龄、性别、疾病种类及所用的监护仪品牌型号比较差异无统计学意义(P>0.05),具有可比性。见表1。本研究经医院伦理委员会批准,所有患儿家长均对本研究知情同意、签署知情同意书。

表1 两组患儿的一般资料比较 例
1.2方法
1.2.1对照组 使用心电监护仪监测患儿生理参数,心电监护仪报警阈值参照2014年以成人报警阈值为基线修订的“心电监护仪使用规范”执行:(1)遵医嘱设置患儿报警阈值。(2)在安静状态下患儿实际的呼吸、心率及血压如在正常范围内波动,其报警阈值为正常值的上下限。(3)患儿实际的呼吸、心率及血压在异常范围波动时,以较为稳定的一组生理参数作为基数,计算其±(20%~30%)的数值作上下限设定报警阈值。
1.2.2观察组 (1)专家函询论证:我院急危重症专科护理小组使用问卷函询的方式征求我院急诊科、重症医学科、呼吸科专科工作经历≥10年并具备高级职称的11名医疗专家,函询内容为心电监护报警阈值与“警戒值”的一致性以及界定各年龄小儿生理参数的“警戒值”范围。经3轮函询,专家们一致认为早期预警评分中有关呼吸、心率、血压及SpO24个维度中提及的危及患儿生命体征的波动范围符合“警戒值”理念,可作为小儿心电监护报警阈值上下限的界定值。(2)评估工具信效度验证:将“小儿危重病例评分(Pediatric critical illnessscore,PCIS)[9]”和“儿科早期预警评分(Pediatric early warning score,PEWS)[7]”作为修订报警阈值的理论依据。PCIS以1岁为年龄界限区分心率、呼吸、血压及SpO2等11个维度3个分值的波动范围,分值越低病情越重;PEWS以<3个月、3~12个月、1~4岁、4~12岁、>12岁5个年龄阶段区分心率、呼吸、血压及SpO2等11个维度5个分值的波动范围,分值越高病情越重;两种评估工具的内容效度分别为0.836、0.803,量表总Cronbch′s α分别0.776、0.823。修订“小儿心电监护报警阈值设置规范”(见表2)。参照此修订执行:(1)遵医嘱设置患儿报警阈值。(2)正常范围设置,安静状态下患儿的实际呼吸、心率在正常范围内波动时,报警阈值为正常值的上下限。(3)警戒值范围设置,当超出正常范围且无特殊目标值医嘱时,直接以报警高/低限作为报警阈值范围进行设置。(4)SpO2报警阈值直接将高/低限作为报警范围设置。(5)血压报警阈值按照小儿实际SBP的±20 mmHg(1 mmHg≈0.133 kPa)进行上下限设置,且不得超过报警高/低限。观察组要求由N1级别及以上的护士执行报警设置,并要求在入院时、交接班时、有病情变化时、有需医疗干预的警报发生后4个时间节点需对报警阈值重新评估并规范设置。
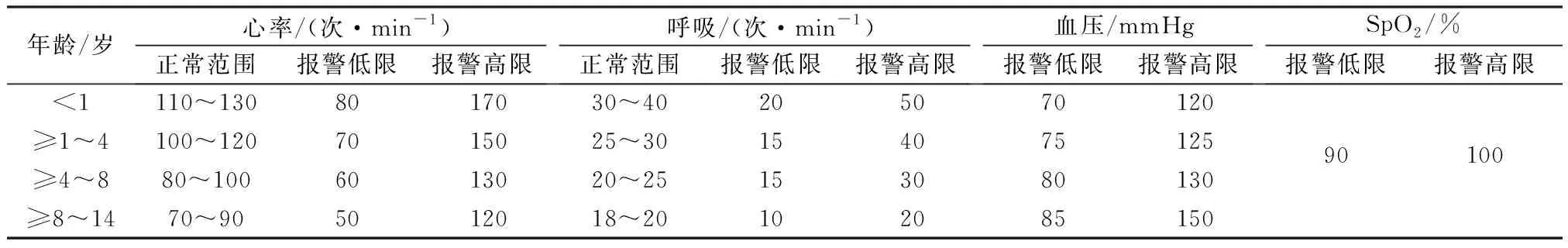
表2 小儿心电监护报警阈值设置规范
1.2.3仪器设备检测 本研究统一采用飞利浦G60心电监护仪对患儿进行常规心电监护,包括心率、呼吸、无创/有创血压、SpO2等;由我院设备管理科与飞利浦厂家双方的技术人员对37台监护仪的模块、报警音灵敏度等进行三级维护保养并全部匹配原装心电导线、SpO2探头及血压袖带和传感器。
1.2.4培训与质量控制 研究小组针对心电监护仪的操作方法、各参数报警高/低限的临床意义、设置时机与方法、报警级别的识别等内容分2次对全科19名N1级别以上的护理人员进行专项培训,全员考核合格后方进行临床实验;在研究过程中,每月进行4次专项质控检查,每次每组随机抽查至少5例患儿心电监护仪的设置情况及护士对心电监护仪报警阈值设置的掌握情况,以确保研究质量。比较两组患儿在实施心电监护仪监测过程中报警阈值的设置及导联连接等的结果显示,差异无统计学意义(P>0.05),具有可比性。
1.2.5数据收集 项目小组制定查检表,由责任护士登录每次报警事件的时间、报警原因、报警级别、处理措施落实情况及干扰报警因素;项目小组成员在质控时回放监护仪的“数据管理库”统计报警事件例数,并对照护理记录、病程记录中的有关临床处置记录,收集两组患儿的一般资料及入院后72 h内报警信息数据。
1.3评价指标 (1)心电监护报警数据,包括报警次数、医疗干预次数、有医疗干预无警报例次及误报警率,误报警率指不具有临床意义或不需要医疗和技术干预的警报报警[10-11]。(2)两组患儿心电监护误报警及真性报警因素比较。
1.4统计学方法 采用SPSS 18.0统计软件对两组数据进行统计处理,两组样本计数资料以例数和百分率表示,使用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1两组患儿心电监护报警数据比较 对照组心电监护仪报警总次数为931例次,误报警782例次,需要进行医疗干预149例次;观察组报警总次数为792例次,误报警600例次,需要进行医疗干预192例次;两组均未出现无报警而需要医疗干预的事件。对照组心电监护仪的误报警发生率为81.74%,观察组的误报警发生率较对照组降低了9.07%,差异有统计学意义,见表3。
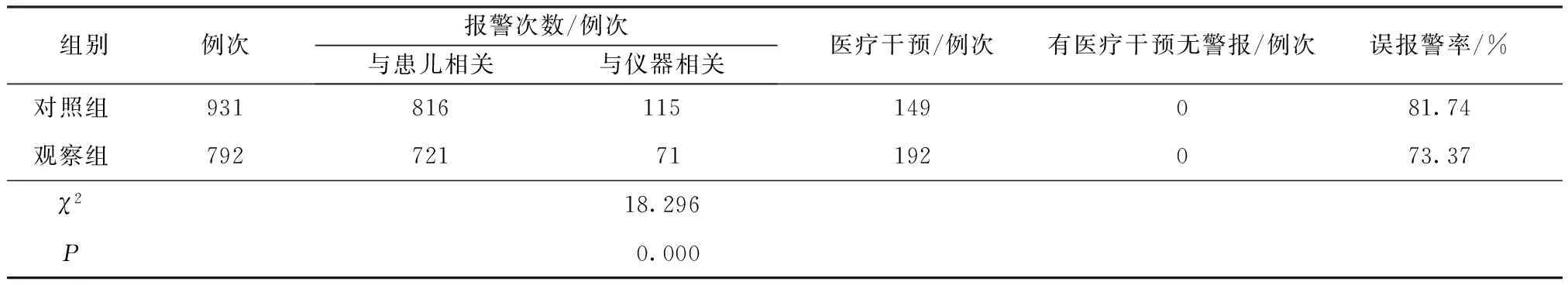
表3 两组患儿心电监护报警数据比较
2.2两组患儿心电监护误报警及真性报警因素比较 见表4和表5。
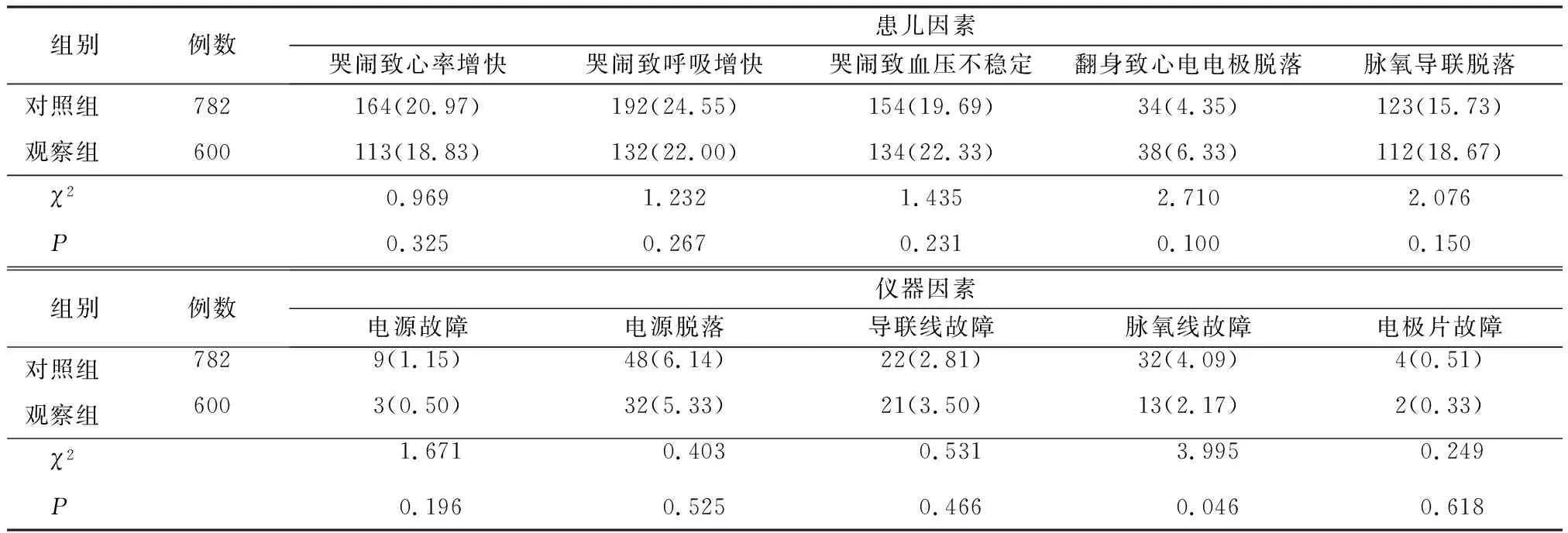
表4 两组患儿心电监护误报警因素比较 例次(%)
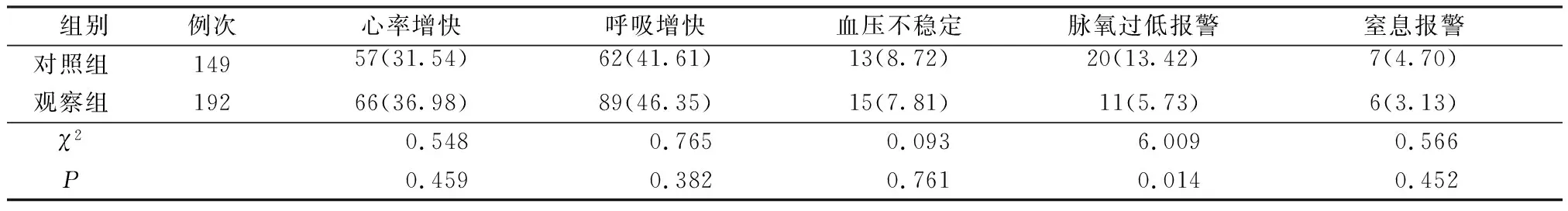
表5 两组患儿心电监护真性报警因素比较 例次(%)
3 讨论
3.1成人的报警阈值设置规范不适用于儿科 小儿心电监护报警阈值设置多是依照成人标准加以修订,以实际心率、呼吸±30%并不超出安全范围的方法进行心电监护报警范围设置[10-13],相对儿科患儿而言,其心率、呼吸等生理参数不仅在正常范围内会因年龄段不同而存在很大差异,且其生理参数会受非疾病因素干扰出现较大的波动幅度,实际操作中不易确定“实际值”;儿科病房常使用早期预警评分判断患儿病情的轻重,较为常用的为PCIS和PEWS[9,14],是医生识别潜在危重症的客观判定依据。临床上,按照 “实际值”计算出的阈值上下限往往会超出早期预警评分中相应维度分值最高的范围,会错失早期干预的机会,因此成人报警阈值设置规范不适用于儿科,小儿心电监护报警阈值设置规范应符合小儿的生理及疾病特点。
3.2警戒值理念修订报警阈值可降低误报警发生率 小儿呼吸心跳停止的原因异于成人,多为呼吸和循环功能进行性恶化而导致,因此,识别小儿危重症需识别呼吸衰竭和休克的早期症状[7]。PCIS和PEWS中针对小儿危重症的呼吸、心率、SpO2及血压的生理参数给出了明确的数值范围,其中,最高分值的生理参数范围是识别发生呼吸衰竭和休克的危急值,提醒医生及时处置,这与警戒值(Vital Values或者Alert Values)的概念相一致。本研究结果显示,对照组心电监护误报警发生率为81.74%,与Funk等[10]的研究相一致,说明对照组的报警阈值设置方法不能够减少误报警率;观察组心电监护误报警发生率为73.37%,相较于对照组降低了9.07%,明显低于对照组且未出现无警报的病情变化,说明本研究以警戒值理念修订的“小儿心电监护报警阈值设置规范”可降低误报警的发生率。
3.3报警因素归类分析 归类统计两组患儿真性报警和误报警因素得出真性报警种类分别为心率增快、呼吸增快、血压不稳定、脉氧过低报警及窒息报警,其中心率、呼吸的报警比例明显高于其它因素的报警,由于循环与呼吸的生理参数与呼吸系统疾病患儿的病情变化密切相关,因此,两组的报警阈值设置方法均具有特异性;临床工作中,医护人员所期望的监护报警应兼具灵敏性和特异性的双重特点[15]。在灵敏性方面,表5显示,观察组较对照组的心率相关报警提高了5.44%,呼吸相关报警提高了4.74%;因此,本研究以警戒值理念修订的“小儿心电监护报警阈值设置规范”兼具灵敏性和特异性。误报警的种类分为患儿因素及仪器因素两大类,其中比例较高的前3位因素为:哭闹致心率增快、哭闹致呼吸增快、哭闹致血压不稳定,总占比分别为对照组65.21%和观察组的63.16%。误报警的频发降低了医护人员对报警的信任度,出现报警应答时间延长或报警疲劳[1-3],导致不良事件的发生。ECRI建议医疗机构应设定个性化的合理的警报管理方案,为医疗护理提供真实数据,减少不良事件的发生[4,16]。虽然观察组的误报警率较对照组降低了2.05%,但是效果仍然不理想。但观察组阈值设置规范中提到两种设置方法,换种思维模式,观察组600例次的误报警中有一部分是按照生理参数正常范围设置的,如全部按照警戒值设置,是否可以再次降低误报警的发生例次,需要进一步验证。
综上所述,本研究基于警戒值理念设置报警阈值,让医护人员重视那些可以反映需要引起我们“警戒”的事件,这与危重度评分所界定的安全范围是一致的,契合临床实践,是比较容易理解且合理的报警阈值设置规范。“小儿心电监护报警阈值设置规范”在早期识别呼吸系统疾病危重患儿过程中,可有效降低心电监护仪误报警的发生率,保障患儿的安全,提高护理人员执行标准的依从性。但由于本研究仅限于一家三级甲等儿童医院的研究,后续需进一步扩大样本量,进一步验证其临床指导意义。

