体位干预对早产儿呼吸衰竭机械通气撤机后呼吸功能的影响
陈庭萱
(河南省商丘市第一人民医院 新生儿重症监护室, 河南 商丘476000)
早产儿是指胎龄不足37 周的活产婴儿, 由于其生理和代谢功能很不成熟, 故极易出现一些临床问题[1]。 呼吸衰竭则是早产儿常见的一种危重症, 发病率与病死率均较高, 对患儿生长发育及生命安全造成了极大威胁。 临床多对呼吸衰竭患儿行机械通气治疗, 且取得了较好的治疗效果[2]。 在患儿由机械通气转换为自主呼吸时, 需撤离呼吸机, 而患儿是否能成功撤机与适当的气体交换及其自主呼吸能力具有密切的联系[3]。 因此, 改善早产儿呼吸衰竭机械通气撤机后的呼吸功能具有极为重要的意义。 基于此, 本研究探讨体位干预对早产儿呼吸衰竭机械通气撤机后呼吸功能的影响, 现报道如下。
1 资料与方法
1.1 一般资料将我院2016 年1 月至2018 年9 月行机械通气并在撤机后体温正常的呼吸衰竭患儿86 例, 按照随机数表法分为对照组与观察组各43 例。 对照组男22 例, 女21 例; 胎龄34~36 周, 平 均 (35.43 ± 0.43) 周; 出 生 体 重2.2~2.4 kg, 平均 (2.33 ± 0.07) kg。 观察组男20 例, 女23 例; 胎龄35~36 周, 平均 (35.48 ± 0.48) 周; 出生体重2.3~2.4 kg,平均 (2.35 ± 0.04) kg。 两组的一般资料比较, 差异无统计学意义 (P>0.05), 有可比性。 本研究经医院伦理委员会批准。
1.2 入选标准纳入标准: ①行机械通气治疗, 且符合撤机指征 [吸入氧浓度 (FiO2) ≤0.4, 呼吸频率 (RR) ≤10 次/min,吸气峰压 (PIP) ≤18 cm H2O, 呼吸末正压 (PEEP) =2 cm H2O, 血气结果维持在正常范围, 已控制引发呼吸衰竭的原发病, 自主呼吸稳定等]; ②家属知情且签署知情同意书。 排除标准: ①外科条件限制体位; ②患有先天性畸形; ③患有缺血缺氧性脑病。
1.3 方法撤机前1 d 内及干预期间均不对患儿使用支气管扩张剂、 呼吸兴奋剂、 镇静剂及氨茶碱列药物, 两组患儿均给予动脉留置针, 以防动脉穿刺时哭闹影响研究结果。 行血气分析前, 由护理人员根据患儿具体情况为其吸痰, 以避免因痰液导致通气障碍, 并需随时关注患儿情况。 对照组实施仰卧位干预: 将患儿置于仰卧位, 手足自然放置且无需在颈下放支撑物。 观察组实施俯卧位干预: 将患儿置于俯卧位, 手足自然放置且无需在颈下放支撑物。 两组患儿均进行氧气涵吸氧, 从氧气涵 (生产企业: 宁波戴维医疗器械有限公司) 上部开口处将测氧仪 (生产企业: 建德市利达仪器厂) 放入, 并保证患儿口鼻与传感器位置在同一高度, 以保证数据测量准确。 为保证经皮氧饱和度 (SpO2) 在正常范围, 需随时对氧浓度进行调节。
1.4 观察指标对比两组患儿撤机后15 min 及6 h 的FiO2、RR、 通换气及氧合功能指标。 ①FiO2、 RR 水平测定: 使用氧分析仪 (生产企业: 建德市利达仪器厂) 检测FiO2水平; 使用多功能监护仪 (美国Pace·Toch 公司生产, 型号: 400CL-B)监测记录RR。 ②通换气及氧合功能指标测定: 使用血气分析仪检测动脉氧分压 (PaO2)、 动脉二氧化碳分压 (PaCO2) 水平, 并计算呼吸指数 (RI)、 氧合指数 (OI), RI =A-aDO2/PaO2, OI =PaO2/FiO2。
1.5 统计学方法采用SPSS 20.00 软件处理数据, 计量资料以± s 表示, 采用t 检验,P<0.05 为差异具有统计学意义。
2 结果
2.1 FiO2、 RR撤机后15 min, 两组的FiO2、 RR 水平比较,差异无统计学意义 (P>0.05); 撤机后6 h, 观察组的FiO2、RR 水平低于对照组 (P<0.05)。 见表1。
表1 两组患儿撤机后的FiO2、 RR 水平比较 (±s)
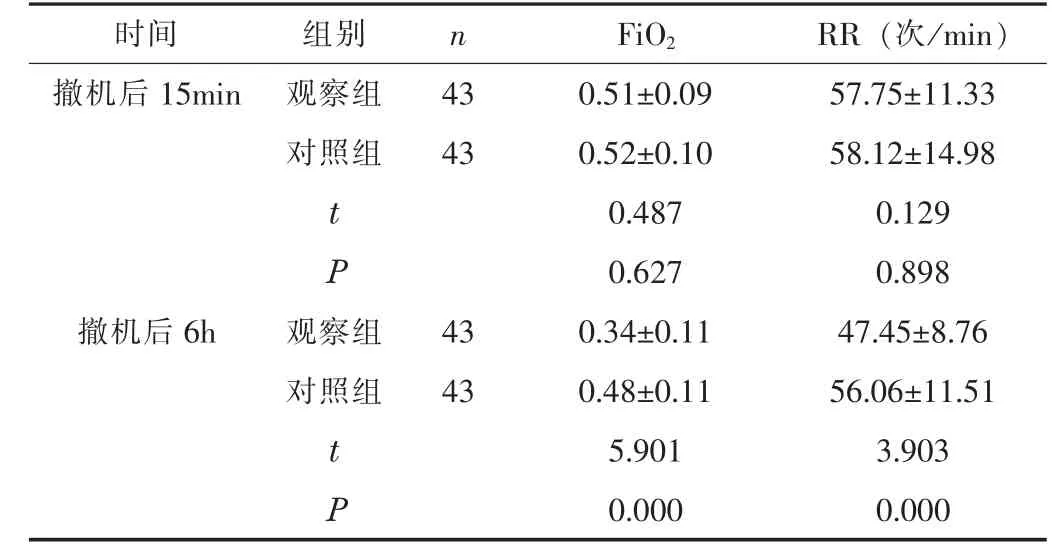
表1 两组患儿撤机后的FiO2、 RR 水平比较 (±s)
时间 组别 n FiO2 RR (次/min)撤机后15min 观察组 43 0.51±0.09 57.75±11.33对照组 43 0.52±0.10 58.12±14.98 t 0.487 0.129 P 0.627 0.898撤机后6h 观察组 43 0.34±0.11 47.45±8.76对照组 43 0.48±0.11 56.06±11.51 t 5.901 3.903 P 0.000 0.000
2.2 通换气及氧合功能指标撤机后6 h, 观察组的PaO2、 OI水平高于对照组, PaCO2、 RI 水平低于对照组 (P<0.05)。 见表2。
表2 两组患儿撤机后的通换气及氧合功能指标比较 (±s)
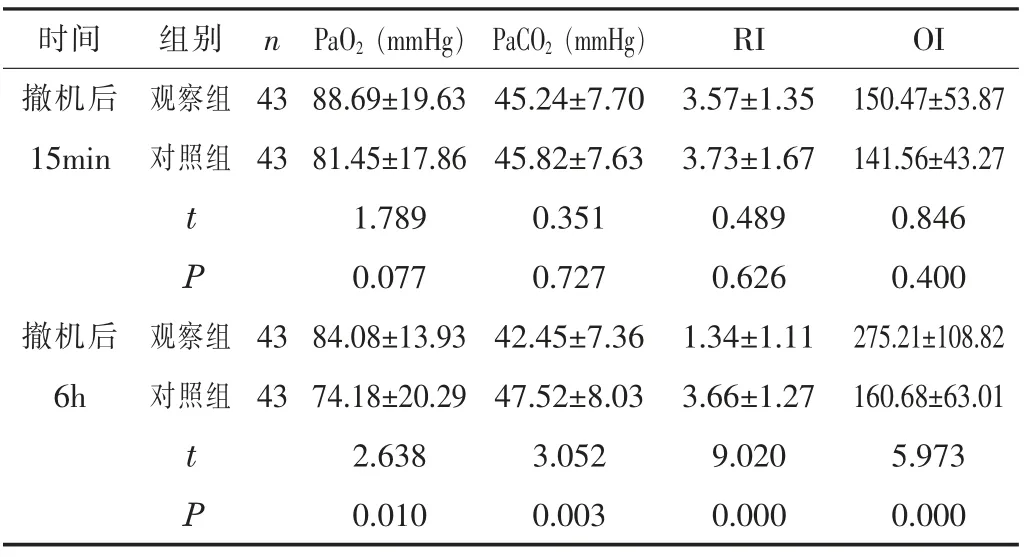
表2 两组患儿撤机后的通换气及氧合功能指标比较 (±s)
时间 组别 n PaO2 (mmHg) PaCO2 (mmHg)RI OI撤机后15min观察组 43 88.69±19.63 45.24±7.70 3.57±1.35 150.47±53.87对照组 43 81.45±17.86 45.82±7.63 3.73±1.67 141.56±43.27 t 1.789 0.351 0.489 0.846 P 0.077 0.727 0.626 0.400撤机后6h观察组 43 84.08±13.93 42.45±7.36 1.34±1.11 275.21±108.82对照组 43 74.18±20.29 47.52±8.03 3.66±1.27 160.68±63.01 t 2.638 3.052 9.020 5.973 P 0.010 0.003 0.000 0.000
3 讨论
呼吸衰竭是一种早产儿常见的危重症, 临床多对该病患儿行机械通气治疗, 而在撤离呼吸机过程中, 若不对患儿进行科学干预, 患儿极易因呼吸负荷过重、 呼吸肌疲劳等出现呼吸衰竭和呼吸暂停等症状[4-5], 进而导致撤机失败。
PaO2是反映机体氧合情况的重要指标, 受换气功能、 肺的通换气功能等因素影响。 本研究结果显示, 撤机后6 h, 观察组的PaO2水平高于对照组 (P<0.05), 这可能是因为患儿取俯卧位使胸腔容积增加, 萎陷的肺泡重新膨胀, 增加了肺泡的有效通气面积及潮气量, 进而改善了通换气功能[6-7]。 撤机后6 h, 观察组的RR 水平低于对照组 (P<0.05), 这可能是因为撤机后为保证每分钟通气量, 则RR 加快, 但俯卧位可明显提高新生儿的PaO2水平, 故患儿行俯卧位干预时, RR 较小幅度的代偿增加即可为机体提供足够的氧气。 同时, 本研究结果还显示, 观察组的PaCO2水平低于对照组 (P<0.05), 这可能是因为患儿取俯卧位时, 潮气量有所增加, 进而提高了分钟通气量。 RI 是反映氧合功能的重要指标, RI 水平越高则预后越差;而OI 是指外界氧气通过呼吸道进入血液, 反映通换气功能状况。 本研究结果显示, 撤机后6 h, 观察组的RI 水平低于对照组, OI 水平高于对照组 (P<0.05), 可见俯卧位可减少肺内分流, 改善氧合及通气功能[8]。 撤机后6 h, 在保证SpO2在正常范围情况下, 观察组的FiO2水平低于对照组 (P<0.05), 可见俯卧位较仰卧位更有利于氧合, 分析其原因为俯卧位干预可较好地改善肺通换气功能, 减少肺内分流, 有利于氧合。
综上所述, 体位干预有利于改善早产儿呼吸衰竭机械通气撤机后6 h 内的呼吸功能, 且实施俯卧位干预改善效果优于仰卧位干预, 临床效果显著。

