2018年澳门镜湖医院血液透析登记及结果分析
唐静 欧阳梓华 蔡宗仰 禤伟振 陶涛 武建勋 彭莉
999078 澳门,澳门镜湖医院肾内科
透析登记是将透析有关医疗数据进行规范化整理、构建相关数据库。通过对数据进行统计分析,了解透析治疗的历史与现状,供临床、科研、透析中心日常管理使用,促进透析治疗规范化及持续质量改进,同时也为卫生行政部门、医疗保险部门制定相关政策提供参考[1]。早在1996年,上海市医学会肾脏病学分会开始对上海市透析状况进行登记和统计[2]。2010年3月,卫生部开展全国血液净化病例信息登记。我院拥有全澳门最大的血液透析中心,2008年、2015年曾进行血液透析数据分析[3-4],现将2018年的血液透析数据与2008年、2015年数据进行比较,以反映我院血液透析治疗的现状和发展趋势。
资料与方法
一、研究对象
收集2018年1月1日至2018年12月31日在澳门镜湖医院进行血液透析(hemodialysis,HD)大于1个月的患者的相关资料。临时HD和旅游透析者不列入登记范围。
二、研究方法
利用血液透析信息系统对患者的一般数据、原发病、血管通路、透析充分性、慢性贫血情况、钙磷代谢情况以及生存情况等数据进行采集及分析。
三、统计学处理

结 果
一、血液透析中心概况
现有血液透析中心床位总数94张,较2008年增长88%,与2015年持平,其中非隔离床位79张,血液隔离床位14张,呼吸道隔离床位1张。2018年全年进行HD达74 625人次,较2008年增长141.4%,较2015年增长19.1%。全年消耗透析器中高通量透析器占76.2%,较2015年的27.2%明显升高。(图1)

图1 2008年至2018年间本院血液透析人次变化柱状图
二、血液透析中心患者资料
1.一般数据 2018年我院共有进行HD治疗的患者552例,较2008年增长103.7%,较2015年增长6.4%,其中男性占59.1%,女性占40.9%。年龄(67.3±13.0)岁,最大年龄96岁。2008年、2015年、2018年65岁以上老年人比例呈明显上升趋势,分别为36.4%、51.1%、59.2%。新进入HD的患者89例,年增长率为16.1%。近年HD人数变化见图2。
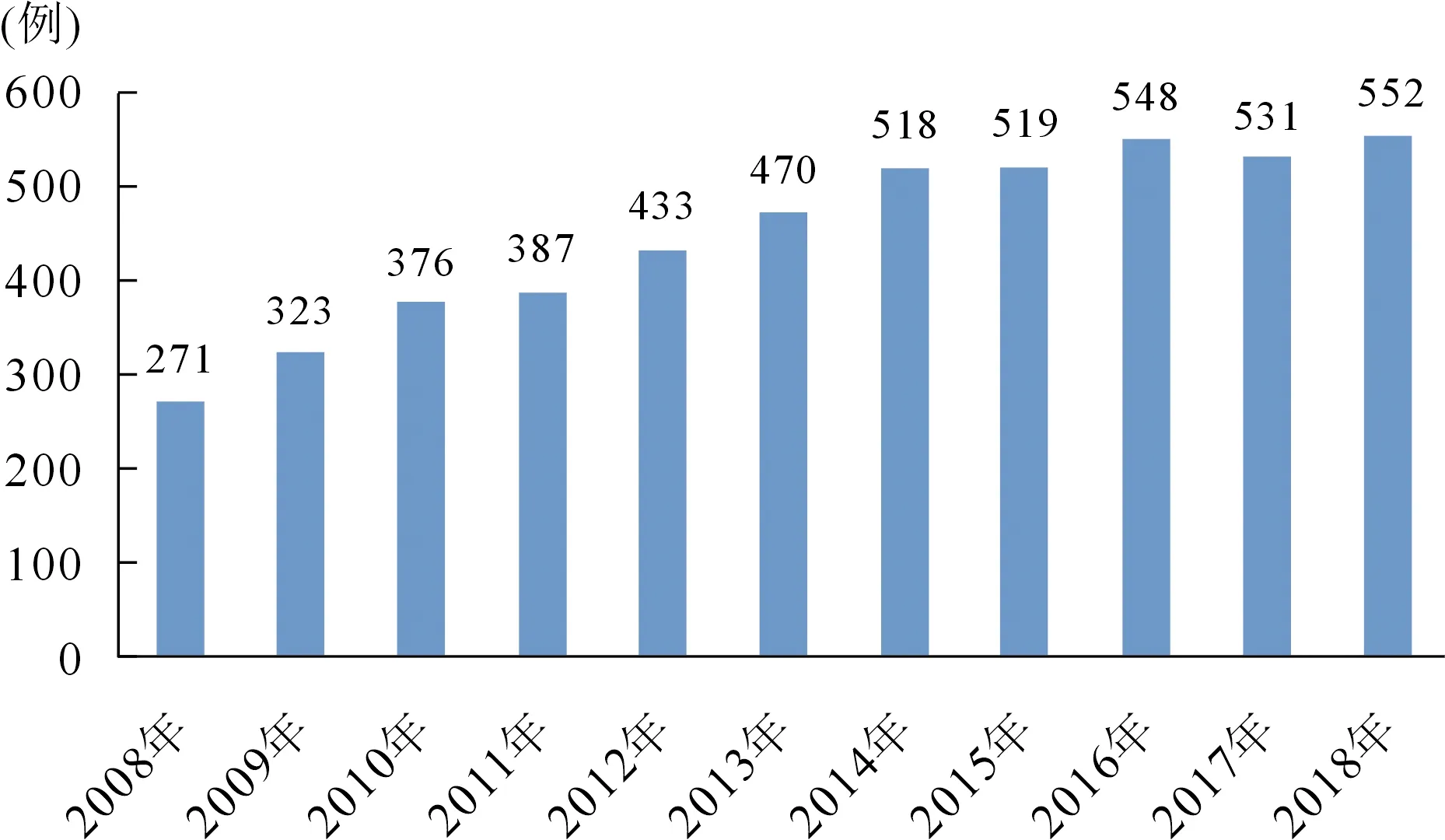
图2 2008年至2018年本院血液透析人数变化趋势图
2.HD患者原发病分布 HD患者原发病因中糖尿病肾病(diabetic nephropathy,DN)者占42.6%,位居第1。其次为慢性肾小球肾炎(glomerulonephritis,GN),占19.9%。高血压肾病(hypertensive nephropathy,HTN)14.9%,多囊肾病(polycystic kidney disease,PKD)4.5%,梗阻性肾病6.2%,自身免疫性疾病1.6%。与2008年、2015年比较见图3。合并恶性肿瘤者占9.2%。新增患者中原发病为DN者52.8%,HTN12.4%,GN5.6%,梗阻性肾病10.1%,PKD2.2%。
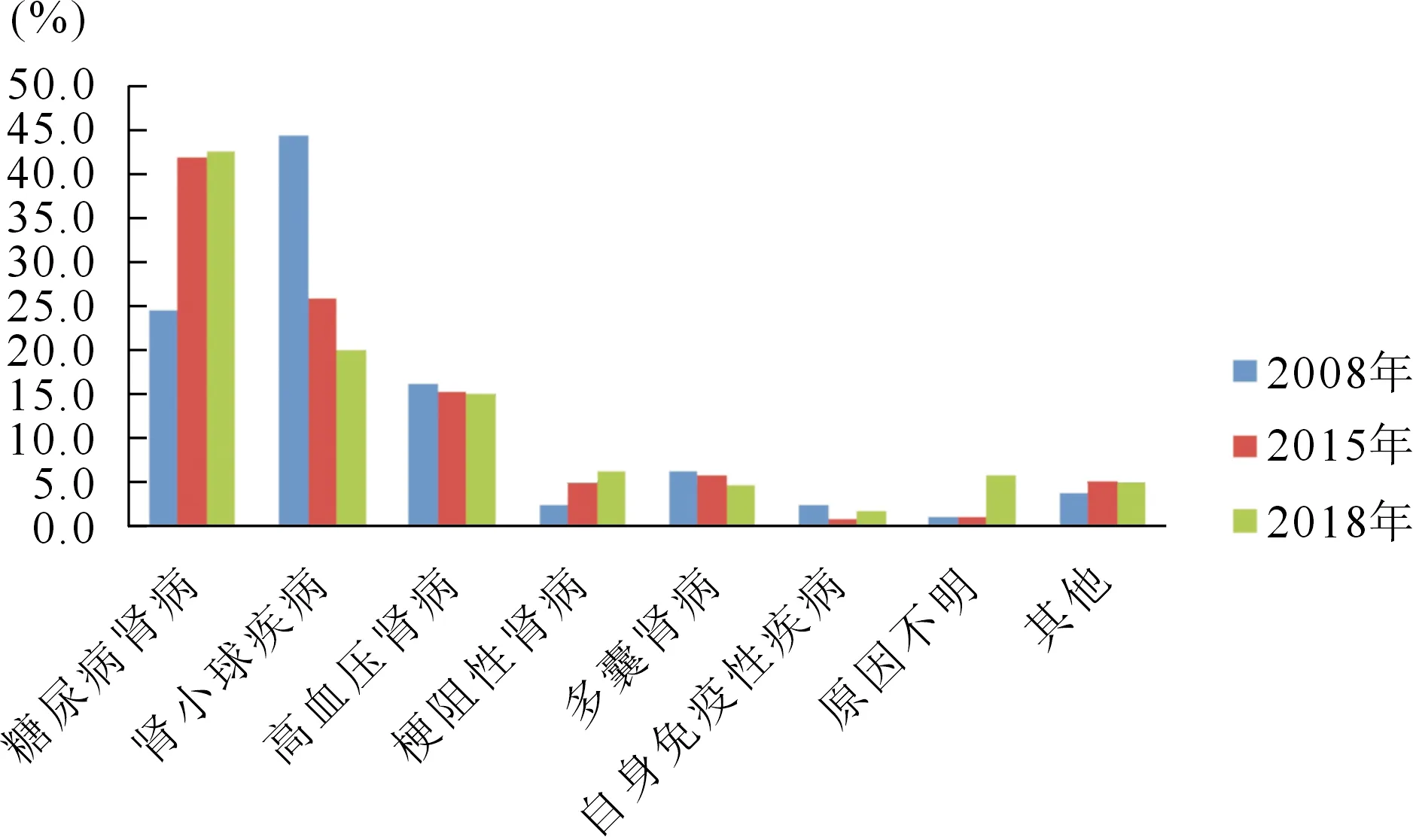
图3 2008年、2015年和2018年本院血液透析患者原发病分布比较
3.HD患者血管通路建立情况 98.2%的患者有永久性血管通路,其中自体动静脉内瘘(autogenous arteriovenous fistula,AVF)61.2%,人造血管(arteriovenous graft,AVG)5.1%,中心静脉永久导管(permanent catheter,PC)28.1%,19例患者同时有AVF/AVG和PC。使用临时导管(temporary catheter,TC)1.8%,2例患者同时有AVF/AVG和TC。导管总使用率29.9%。新增患者首次透析使用TC者47.19%,PC30.34%,AVF19.10%,AVG 3.37%。与2008年、2015年比较见图4。
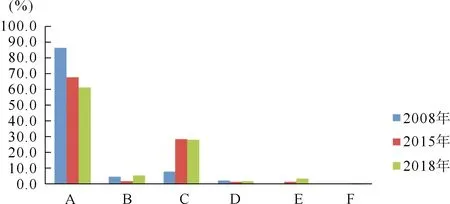
注:A为血管通路是自体动静脉内瘘的患者;B为血管通路是人造血管的患者;C为血管通路是中心静脉永久导管的患者;D为血管通路是临时导管的患者;E为血管通路同时有自体动静脉内瘘或者人造血管和中心静脉永久导管的患者;F为血管通路同时有自体动静脉内瘘或者人造血管和临时导管的患者。图4 2008年、2015年和2018年本院血液透析患者血管通路分布的比较
4.透析充分性 每周透析≥3次者占92.8%,2次者6.2%,1次者1.1%。540例患者年末进行了Kt/V评估,为1.71±0.34,较2008、2015年明显升高,二者均差异有统计学意义(表1)。Kt/V≥1.2者96.5%,≥1.4者85.21%。
5.HD患者贫血及治疗情况 年末506例患者进行了Hb检测,平均值(102.7±12.4)g/L,与2008年持平,差异无统计学意义,较2015年下降,差异有统计学意义(P<0.001)(表2)。Hb<90 g/L的患者11.7%,90~99 g/L的患者27.5%,100~119 g/L的患者52.6%,≥120 g/L的患者8.3%。红细胞压积≥0.26 d的患者96.2%。88.8%的患者使用促红细胞生成素,均为中长效的NESP和Mircera。转铁蛋白饱和度(TSAT)>20%的患者67%,38%患者本年度使用过静脉铁剂。

表1 2008年、2015年、2018年本院患者Kt/V比较
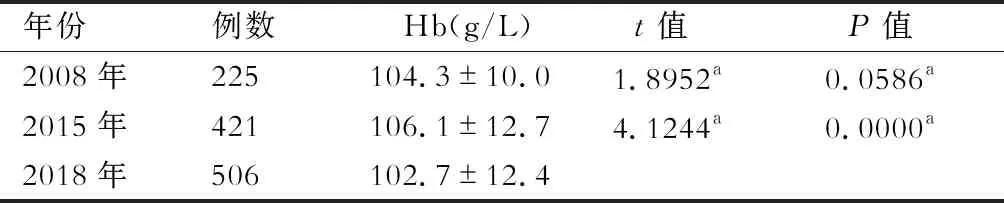
表2 2008年、2015年、2018年本院患者的Hb比较
6.HD患者钙磷代谢情况 年末473例患者进行了血钙、血磷检测,血钙(2.22±0.17)mmol/L,<2.1 mmol/L的患者占17.5%,2.1~2.4 mmol/L的患者占70%,>2.4 mmol/L的患者占12.5%,平均血磷(1.54±0.48)mmol/L,<1.13 mmol/L的患者占21.6%,1.13~1.78 mmol/L的患者占50.1%,1.79~2.26 mmol/L的患者占19.2%,>2.26 mmol/L的患者占9.1%。439例患者行全段甲状旁腺素(intact parathyroid hormone,iPTH)检测,<150 ng/L的患者占35.8%,150~300 ng/L的患者占25.5%,301~600 ng/L的患者占23.5%,>600 ng/L的患者占15.3%,其中服用含钙磷结合剂者77.8%,非钙磷结合剂者47.6%,维生素D3制剂者26.6%,拟钙剂的患者27.1%。
7.HD患者生存情况 透析时间<1年者12.7%,1~5年者43.3%,5~10年者25.4%,≥10年者18.7%,最长透析时间为33.4年。1年累计生存率95.4%。死亡32例,病死率5.8%,其中恶性肿瘤占34.4%,心脑血管疾病占28.1%,感染占12.5%,进行至ESRD占 9.4%。死亡患者透析时间<1年者7例,占21.9%,其中6例为恶性肿瘤,1~5年者占37.5%,5~10年者占28.1%,≥10年者占12.5%。主要死亡原因与2008年、2015年比较见图5。
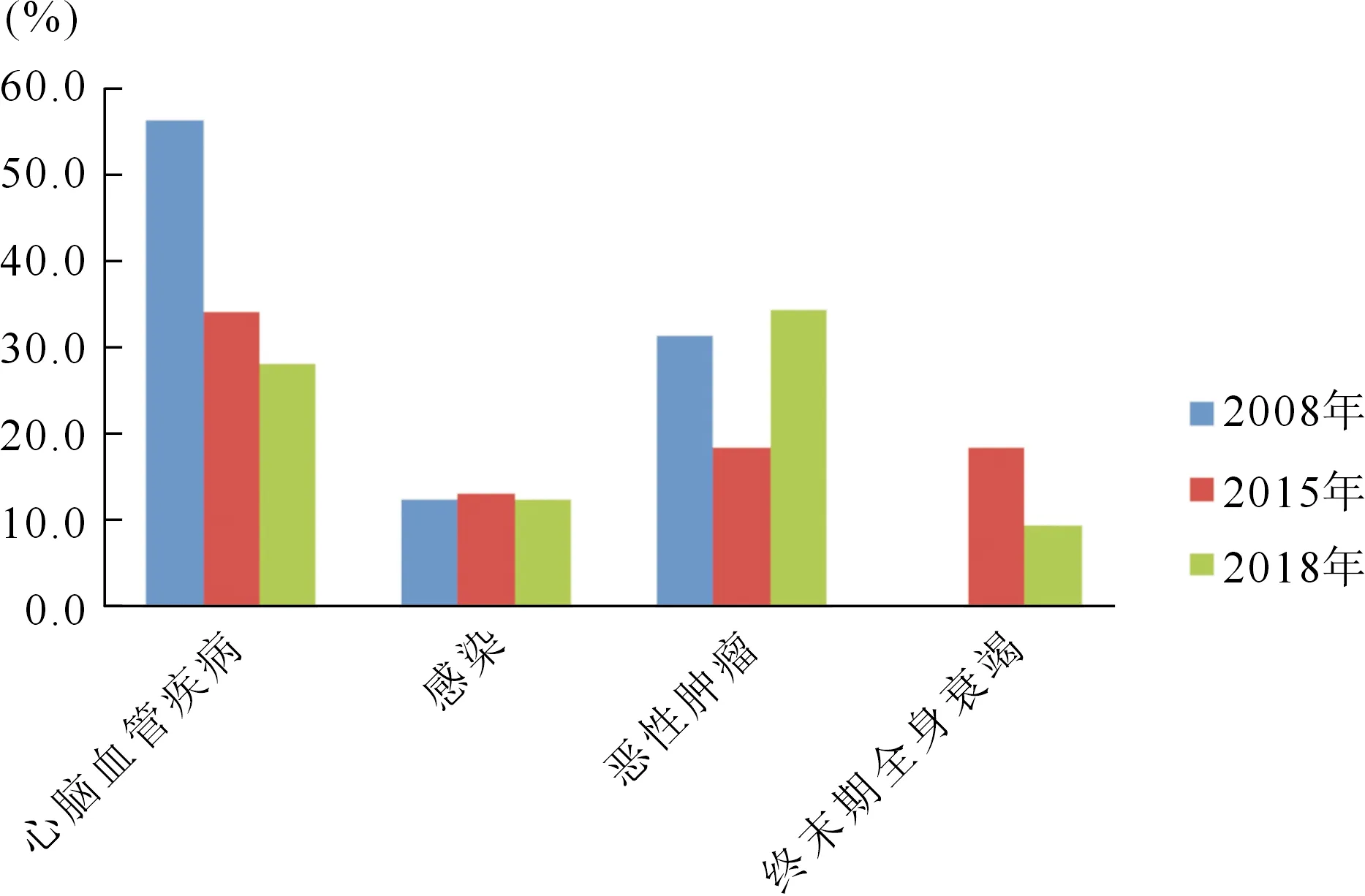
图5 2008年、2015年和2018年本院血液透析患者的死亡原因分析比较
讨 论
HD治疗是ESRD患者最重要的肾脏替代治疗手段之一。近年来,由于澳门人口老龄化,糖尿病、高血压等慢性疾病发病率上升,HD技术发展以及澳门优越医疗福利政策等因素,澳门HD患者人数不断增加,我院血液透析中心规模不断扩大,透析量及透析人数呈持续上升趋势。其中老年患者(>65岁)比例由2008年36.4%增长到2018年59.2%。我院集中了全澳70%的HD患者,分析和比较这些患者的数据,可大致了解澳门HD人群的特点和治疗现状。
DN是全球范围内ESRD的主要原因,2014年DOPPS(dialysis outcomes and practice patterns study)[5]数据显示,DN占ESRD原发病因近60%。10年前数据显示,在发展中国家,GN是ESRD的首要病因[6]。近年来,我国糖尿病发生率急速增加,2013年DN患者约2 430万[7]。基于此,我国慢性肾脏病(chronic kidney disease,CKD)的流行病学特征也因其而改变。2016年张路霞等[8]研究表明,DN已超过GN成为我国CKD的最主要原因。2008年本院HD患者原发病中GN为主要原因,而至2015年DN已超过GN,2018年DN比例高达42.6%,有逐年上升趋势,新增患者中DN已超过50%,与我国CKD流行趋势相符合,已接近欧美、东南亚等糖尿病高发国家和地区水平,DN早期防治任重道远。
血管通路是HD患者的生命线,尽量使用内瘘透析,控制导管使用率是血液透析中心管理的重要目标,中国血管通路专家共识建议血液透析中心AVF>80%,PC<10%[9]。本中心AVF使用率61.2%,与2008及2015年比较有所下降,低于DOPPS[5]和USRD(United States Renal Data System)数据[10]登记结果,导管使用率较高(29.9%),较2008及2015年有所上升,AVG使用率偏低(5.1%)。数据显示,本中心老年患者比例大幅上升,糖尿病患者比例逐渐增长,这些患者血管条件差,AVF建立困难,可能与近年来AVF使用率下降、导管使用率上升有关。由于长期导管存在感染、中心静脉狭窄、再循环等并发症,应考虑适当增加AVG的使用。近年来,本中心已加大与血管外科合作力度,AVG使用率较2008、2015年有所增加。2015年台湾地区数据显示,初次HD前AVF/AVG建立率为52%,长期HD前AVF/AVG建立率为81.4%[11],而我院新增患者首次HD使用导管者占77.5%,AVF/AVG仅22.5%。
透析充分性是衡量HD患者透析质量的重要指标。2015年KDIGO指南建议透析充分性标准为Kt/V≥1.2[12]。本中心2018年Kt/V水平较2008年及2015年明显升高,可能与近年来高通量透析器使用率增加有关。数据显示,本中心Kt/V达标率96.5%,与USRDS[10]、DOPPS[5]及中国台湾地区[11]数据接近,达到国际指南要求。
肾性贫血是HD患者最常见并发症,KDIGO指南建议HD患者Hb最佳范围100~120 g/L,不低于90 g/L[13]。本中心Hb<90 g/L者11.7%,90~119 g/L者80.1%,优于USRDS[10]、DOPPS[5]及中国台湾[11]数据,可能与长效促红细胞生成素的使用、静脉铁剂的使用及透析充分性高等因素有关。2018年Hb水平与2008年持平,较2015年下降,可能与本年度合并恶性肿瘤患者比例较高有关,这部分患者几乎都存在不同程度贫血,而且贫血原因复杂,不适合促红细胞生成素及静脉铁剂治疗,相关因素分析有待下一步研究证实。
HD患者常出现慢性肾脏疾病矿物质和骨代谢异常(chronic kidney disease-mineral and bone disorder,CKD-MBD),其显著增加HD患者病死率,CKD-MBD的管理对患者临床预后非常重要。2017年KDIGO指南推荐CKD3a~5D期尽量维持血钙、血磷在正常范围,并强调避免高钙血症,透析患者iPTH控制在正常标准的2~9倍[14]。本中心血钙正常者占70%,优于DOPPS[5]、USRD[10]、中国台湾[11]及上海[15]数据;血磷>1.78 mmol/L者占78.4%,血磷控制仍欠佳;iPTH 150~300 ng/L者占25.5%,与DOPPS[5]及中国台湾[11]数据接近,iPTH>600 ng/L者占15.3%,优于DOPPS[5]、上海[15]数据。数据显示,本中心钙磷代谢紊乱控制基本达到欧美发达国家及中国台湾地区水平,可能与近年来非钙磷结合剂及拟钙剂的普及使用有关。
本中心2018年HD患者病死率5.8%,低于USRD[10]及中国台湾[11]数据。1年累计生存率95.39%,高于USRD[10]及中国台湾[11]数据。2015年USRD数据显示HD患者首位死亡原因为心血管疾病(48%)[10]。2014年上海HD患者死亡原因中心血管疾病占55.9%,位居第一[15]。本中心2008年及2015年HD患者首位死亡原因为心脑血管疾病,但2018年首位死亡原因为恶性肿瘤(34.4%)。本年度患者中合并恶性肿瘤者占9.2%,32例死亡患者中原因为恶性肿瘤者11例,其中8例在进入透析时已确诊恶性肿瘤,且有6例透析时间<1年。澳门HD费用全部由政府资助,原则是不放弃任何一个患者,某些晚期肿瘤患者,只要生命体征平稳,仍可进入透析,这部分患者预期寿命短,病死率高。
HD患者通常随访稳定,有利于完整统计其资料。2008年、2015年本中心进行了透析登记分析,当时使用人力统计,费时费力,且数据不完整。2016年7月,我院HD中心信息管理系统上线,系统进行了充分地结构化处理,对重要数据都进行了自动定点采集。在此基础上,2018年我院联合中国东软集团开发了血液透析智能数据系统,对各种数据进行深度挖掘和利用[16],优化了透析登记模式和登记系统,扩展了登记内涵,对规范临床治疗及持续质量改进有重要指导意义。通过与国际及邻近地区数据对比,分析历年变化趋势及原因,可了解血液透析中心透析质量及管理水平,扬长补短,有助于大幅提升血液透析中心管理水平和效率。同时,也为建立全澳门透析登记系统奠定良好基础,为澳门政府医疗决策提供重要依据。

