新型炎症标志物NLR 和PLR 在妊娠期肝内胆汁郁积症患者中的变化及意义
李开敏
(黄河水利委员会黄河中心医院检验科,河南 郑州450003)
妊娠期肝内胆汁郁积症(intrahepatic cholestasis of pregnancy, ICP)是全球范围内最常见的妊娠期肝脏疾病,其病因学和致病机理涉及多重因素,研究证实环境因素、营养缺乏、激素变化以及遗传变异均与ICP 有关[1]。ICP 的常见表现为孕期第二、三个月皮肤瘙痒伴随血清转氨酶升高和(或) TBA水平升高[2]。 ICP 与妊娠期其他诸如急性脂肪肝和子痫前期等疾病在某些实验室检查结果类似。 分娩后48h 内ICP 的症状可消退,2~8 周异常的实验室结果可恢复正常[3]。 其中胆汁酸水平可影响妊娠结局,且与早产、羊水污染以及胎儿宫内死亡等风险的增加相关[4]。 目前,依赖超声波、胎心监护仪等均无法诊断ICP 孕妇胎儿妊娠结局,且亦无良好的血清学标志物以供选择。 新近研究发现嗜中性粒细胞和淋巴细胞比例(NLR)、血小板和淋巴细胞比例(PLR)、血小板体积(MPV)及红细胞分布宽度(RDW)等血液学炎症标志物在自身免疫性疾病和肿瘤中的诊断和预后评估中的价值, 但其在ICP中的研究甚少[5]。炎症是ICP 发病重要机制,近期有研究报道NLR 在ICP 中的诊断价值,但关于PLR、MPV 和RDW 在ICP 中变化尚不清楚。
1 材料和方法
1.1 研究对象 回顾性分析2014 年5 月到2018年4 月间于本院分娩且明确诊断为ICP 的妇女。诊断标准:孕妇TBA 水平≥10μmol/L 且伴随无法用其他情况解释的皮肤瘙痒的症状时可被诊断为ICP[6]。本研究共纳入161 名妊娠女性,排除标准:资料不完整、胎儿先天性畸形、多胎妊娠、存在慢性或急性肝脏疾病以及HELLP 综合症(hemolysis,elevated liver enzymes and low platelet syndrome,HELLP)。 共计103 例符合筛选标准的单胎妊娠女性被纳入研究。 依据TBA 水平将ICP 患者分为两组:轻度(<40μmol/L,n=58)以及重度(≥40μmol/L,n=45)[7]。 对照组选取同期年龄匹配的单胎妊娠健康女性,其选取同样遵循上述排除标准。
1.2 标本采集及处理 抽取入院当日清晨空腹静脉血6ml,其中3ml 分装至干燥管,3000rmp 10min离心分离血清。 日立7600 全自动生化分析仪测定TBA 水平,保证检测前室内质控在控,仪器处于正常运行状态。 另3ml 分装至EDTA-K2 抗凝管中,血细胞分析仪迈瑞5800 计数各类血细胞绝对值。并依据中性粒细胞、淋巴细胞、血小板等的绝对计数值计算NLR 和PLR。所有血液样本在抽取后2 h内全部完成检验过程。
1.3 统计学分析 利用GraphPad Prism 5.0 和SigmaPlot 12.5 统计软件分析,Kolmogorov-Smirnov test 检验数据的正态性,所有数据符合正态性分布,以均值±标准差(x±s)表示。两组间均数比较采用独立样本t 检验,多组间均数比较采用单因素方差分析,并行LSD-t 检验;计量资料采用卡方检验;受试者诊断曲线(ROC)用于评价诊断性能,以约登指数(Youden index,灵敏度+特异度-1)最大时所对应的点为最佳诊断界值(cutoff 值)。 P<0.05 为差异有统计学意义。
2 结果
2.1 ICP 组和对照组一般资料比较 ICP 组和对照组间年龄(28.33±5.61 vs 28.37±5.83,P>0.05)和妊娠次数(2.1±1.5 vs 2.2±1.4,P>0.05)差异无统计学意义。 与健康组相比,ICP 组分娩周数(36.3±2.4 vs 39.1±1.3 周,P<0.05) 和胎儿体重(2891±636.3g vs 3381±409.6g,P<0.05)均显著降低。 此外,重度ICP患者其年龄>35 岁比例(31.11% vs 18.97%)高于轻度ICP 患者,差异有统计学意义。 其他指标如肥胖人数比例、是否首次妊娠、是否试管受孕以及妊娠期是否使用黄体酮等差异无统计学意义,P>0.05。
2.2 对照组、轻度ICP 组及重度ICP 组血液学指标间的比较 与对照组比较,ICP 患者WBC、NEU、NLR、PLR 以及MPV 均不同程度的上调,且这些指标在重度ICP 患者中显著高于轻度ICP 患者,均高于对照组;而LYM 及RDW 在ICP 患者中则显著下降,且重度组低于轻度组,均低于对照组。 此外,PLT在三组研究对象中差异无统计学意义(P>0.05)。 见表1。
2.3 ROC 曲线评价NLR 和PLR 对ICP 的诊断性能 NLR 对于诊断鉴别ICP 具有较好的诊断价值,其曲线下面积(AUC)高达0.87(95% 置信区间0.839 2 至0.91000,P<0.0001);PLR 诊断价值与NLR 相近,其AUC 亦高达0.86(95% 置信区间0.8207 至0.8997,P<0.0001)。 依 据 约 登 指 数 确 定NLR 的cutoff 值为2.829,PLR 的cutoff 值为112.5。
3 讨论
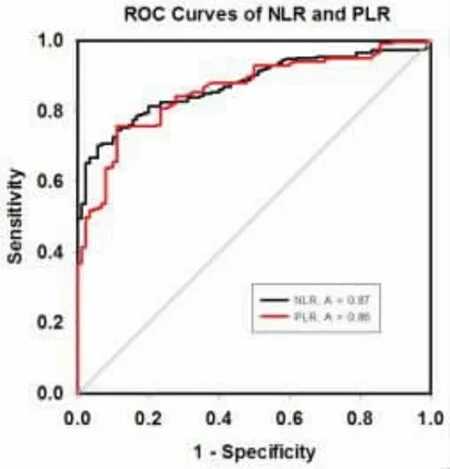
图1 NLR、PLR 对区分ICP 孕妇与健康孕妇的ROC 曲线
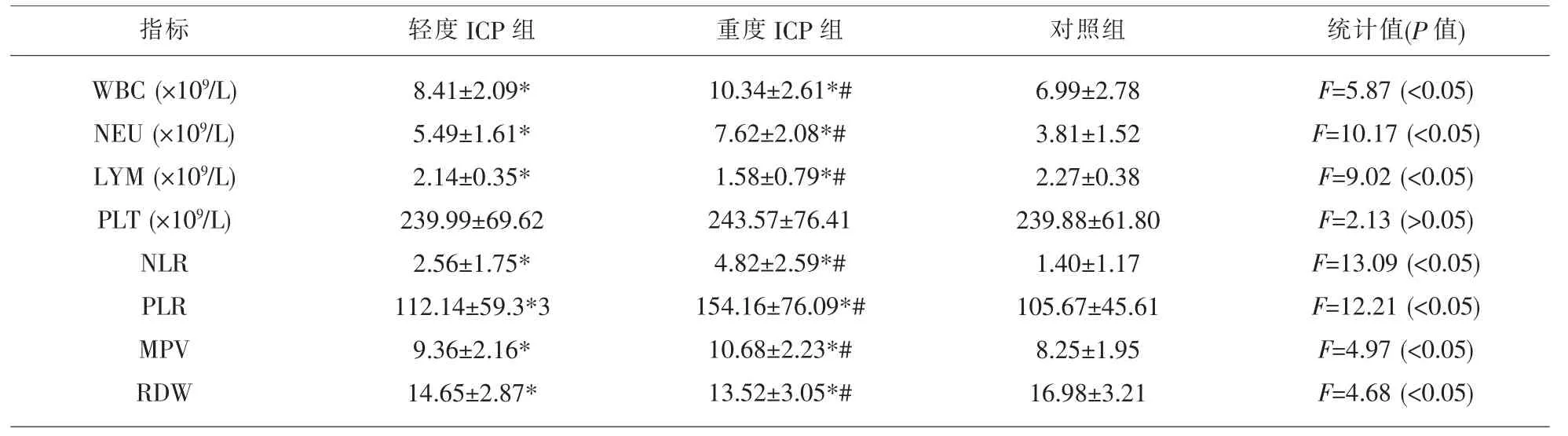
表1 三组研究对象血液学指标间的比较
ICP 是一类孕期会引起胎儿死亡率升高的肝脏疾病, 因此对疾病的早期诊断和严重性评估显得尤为关键[8,9]。 在本研究中,我们旨在探究新型炎症标志物如NLR 和PLR 与ICP 严重程度之间的关系。 结果发现ICP 患者这些炎症标志物显著升高,此外,MPV 的升高程度随着ICP 严重程度而增加。ICP 患者可能发生胎儿窘迫、早产、围产期缺氧以及子宫内胎儿死亡, 且TBA 水平升高被认为是发生以上并发症的原因。 与以往研究一致的是:我们观察到ICP 患者胎儿体重较轻、分娩周数较少以及在重度患者中年龄往往较高[10,11]。而肥胖、是否首次妊娠、 是否试管受孕以及妊娠期是否使用黄体酮等在轻重度患者中差异无统计学意义。
ICP 是一类炎症性疾病,其围产期结局与炎症密切相关。 胆汁酸被认为与炎症有关,其可直接影响肝细胞并刺激炎症介质的分泌,进而诱发中性粒细胞聚集和活化[12]。发掘新的适用于各层医疗机构且价格经济的新指标, 对于ICP 诊疗具有重要意义。 近年来,利用血常规参数衍生的全新炎症指标如NLR 和PLR 逐渐在各种炎症性疾病中加以研究证实。 以往有研究应用血液学标志物如WBC、MPV、NLR 作为ICP 的炎症标志物[13,14]。 但是,据我们所知,尚无研究调查ICP 和PLR 的关系。结果显示ICP 患者WBC、NEU、NLR、PLR 以及MPV 均不同程度上调,且这些指标在重度ICP 患者中显著高于轻度ICP 患者;而LYM 及RDW 在ICP 患者中则显著下降,且重度组低于轻度组。ROC 曲线显示N LR 和PLR 对于诊断鉴别ICP 具有较好的诊断性能,其AUC 均高达0.85 以上。与正常人相比ICP 患者的NEU 和LYM 计数降低,NLR 结果相似。 但本研究发现重度ICP 组的WBC 和NLR 的结果更高,LYM 计数更低,与轻度组相比,重度组的NLR更高。 此外,血液中血小板的体积是变化的,当它们变大时血小板的小颗粒黏连分子数量增加,其中MPV 用来表示血小板体积, 同时也是血小板活化的指标[15]。血小板释放凝血酶在炎症和血管再生中发挥作用,大的血小板体积是高凝血能力和纤维蛋白溶解能力的保证。 但是关于MPV 和重度ICP 关系以及MPV 和围产期结果关系的研究有限,即使ICP 患者MPV 升高的情况已被发现。 与本研究结果类似,Oztas 等[11]报道与对照组相比,ICP 的MPV更高, 当MPV 超过11.2fl 时早产出现的概率显著增加。
总之, 本研究初步证实新型炎症标志物NLR和PLR 以及MPV 和RDW 在ICP 患者中显著变化,并与疾病严重程度相关。 或可成为ICP 辅助诊断和严重程度评估的辅助标志物。 但在未来的研究中仍亟需进一步扩大样本量并系统性评价ICP与这些指标的关系。

