EGFR突变肺癌脑转移患者的预后评分系统比较
朱丽华,倪婷婷,范兴文,吴开良
1.复旦大学附属肿瘤医院放疗科,复旦大学上海医学院肿瘤学系,上海 200032;
2.镇江市第一人民医院放疗科,江苏 镇江 212003;
3.贵州省人民医院放疗科,贵州 贵阳550002
肺癌是全球发病率和死亡率最高的恶性肿瘤,每年有210万新发病例,80万死亡病例[1]。脑转移是肺癌的常见转移模式,10%的肺癌患者在首诊时即发现脑转移,40%~60%肺腺癌患者在病程中会发生脑转移[2-3],表皮生长因子受体(epidermal growth factor receptor,EGFR)基因和间变性淋巴瘤激酶(anaplastic lymphoma kinase,ALK)融合基因突变的患者发生脑转移的累积风险更是高达70%[4]。对肺癌脑转移患者进行预后分层有助于制定合理有效的治疗方案。目前,脑转移评分系统有1997年Gaspar等[5]提出的评估递归分区分析(recursive partitioning analysis,RPA),2004年Lorenzoni等[6]提出的脑转移基本评分(basic score for brain metastases,BSBM),2012年Sperduto等[7]提出的诊断特异性等级预后评估(diagnosis-specific graded prognostic assessment,DS-GPA)标准,2017年Sperduto等[8]提出的肺癌分子等级预后评估(lungmolecular graded prognostic assessment,lung-mol GPA)标准的[8]。脑部放疗和酪氨酸激酶抑制剂(tyrosine kinase inhibitor,TKI)是EGFR突变肺癌脑转移最重要的两种治疗方法[9]。本研究将比较4种评分系统对EGFR基因突变肺癌脑转移患者预后的预测作用。
1 资料和方法
1.1 临床资料
回顾性分析复旦大学附属肿瘤医院2008年3月—2018年3月确诊为肺腺癌伴脑转移的患者。纳入本研究标准:病理学检查证实的肺腺癌,EGFR基因突变,脑部磁共振成像(magnetic resonance imaging,MRI)或脑部计算机断层扫描(computed tomography,CT)诊断的脑转移,接受过EGFR-TKI治疗,接受过脑部放疗。
1.2 脑转移评分系统模型
用患者的生存情况进行PRA、BSBM、DSGPA及lung-mol GPA评分系统进行比较,对各预测模型进行评价。PRA评分标准[5]分为3级:Ⅰ级为年龄≤65岁,KPS评分≥70分,肿瘤原发病灶控制且无颅外转移患者;Ⅲ级为KPS评分<70分的患者;其余为Ⅱ级。BSBM评分系统[6]使用3个预后因素:KPS评分(50~70分、70~100分)、原发肿瘤是否控制及颅外转移有无存在,分别赋值为1和0,将其评分相加,其值在0(最差)~3(最好)之间。DS-GPA评分系统[7]使用4个预后因素:年龄(>60岁、50~60岁和<60岁)、KPS评分(<70分、70~80分、>80分)、颅脑外转移灶(有、无)、脑转移灶数量(>3、2~3和1),分别赋值为0、0.5、1,其评分相加,其值在0~4分之间。lung-mol GPA评分系统[8]使用5个预后因素:年龄(≥70岁和<70岁)、KPS评分(<70分、80分和90~100分)、颅脑外转移灶(有、无)、脑转移灶数目(>4、1~4)、基因状态(EGFR/ALK阴性、EGFR/ALK阳性),分别赋值为0、0.5和1,其评分相加,其值在0~4分之间。
1.3 统计学处理
本研究终点为总生存期(overall survival,OS),定义为从患者肺癌脑转移确诊时间到患者死亡时间。运用Kaplan-Meier法进行生存分析。将患者年龄、初诊是否脑转移、EGFR突变位点、KPS评分、脑转移有无症状、原发肿瘤是否控制、是否颅外转移、脑转移灶数目、脑部放疗参与方式及脑部放疗参与时间等因素进行log-rank法单因素分析和COX回归模型多因素分析。通过受试者工作特征(receiver operating characteristic,ROC)曲线计算每种评分系统的曲线下面积(area under curve,AUC),比较4种评分模型对生存期的预测能力,终点为患者脑转移3年存活情况。所有数据采用SPSS 19.0软件进行统计学分析,P<0.05为差异有统计学意义。
2 结果
2.1 患者特征
2008年3月—2018年3月共有1 120例肺癌脑转移患者,共对367例进行了EGFR基因检测,其中188例为EGFR基因突变,其中126例患者接受过TKI治疗和脑部放疗。患者的临床特征见表1。
2.2 总体生存和脑转移的预后因素指标
截至2019年3月,本研究中位随访时间49.0个月(范围1~105个月),患者的中位存活时间为39个月(95% CI:27.0~50.9个月)。1、2和5年总生存率分别是79.96%、69.03%和33.55%(图1)。单因素分析结果及多因素分析结果见表2。初诊脑转移、脑转移个数大于4个、KPS评分<70分、合并颅外转移灶及有症状脑转移患者预后较差,单因素分析时差异有统计学意义。多因素分析发现,KPS评分、是否合并颅外转移灶、初始时是否合并脑转移、EGFR位点、脑转移数量是EGFR突变肺腺癌脑转移的独立预后因素。
2.3 脑转移评分系统的预测作用
4种评分系统的生存曲线见图2。PRA评分为Ⅰ、Ⅱ和Ⅲ级患者中位生存时间分别为69.0个月(95% CI:38.0~100.0个月)、37.0个月(95% CI:23.0~51.0个月)和29.0个月(95%CI:20.9~37.1个月,P=0.032)。DS-GPA评分0~1.0、1.5~2.5和3.0~4.0分患者中位生存时间分别为25.0个月(95% CI:9.8~40.3个月)、39.0个月(95% CI:29.6~52.4个月)和未达到(P=0.124)。BSBM评分0、1、2和3分的患者中位生存时间分别为13.0个月(95% CI:0~26.3个月)、32.0个月(95% CI:26.8~32.2个月)、66.0个月(95% CI:37.1~94.9个月)、47.0个月(95% CI:19.4~74.6个月,P=0.002)。Lung-mol GPA评分1.0~2.0、2.5~3.0和3.5~4.0分患者中位存活时间分别为29.0个月(95% CI:20.1~37.9个月)和47.0个月(95% CI:17.9~76.1个月)和69.0个月(95% CI:17.4~120.6个月,P=0.006)。

表1 126个EGFR突变肺腺癌脑转移患者临床特征Tab.1 Clinical characteristics of 126 brain metastases patients with lung adenocarcinoma and EGFR mutations

图1 脑转移放疗患者生存曲线Fig.1 Survival curves of patients with brain metastases treated with radiotherapy

表2 单因素和多因素生存分析(log-rank检验和COX回归)Tab.2 Results of the univariate and multivariate analysis of survival
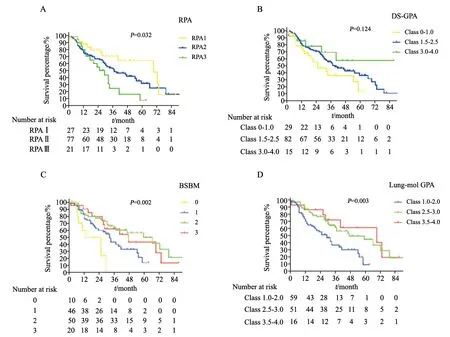
图2 RPA、DS-GPA、BSBM和lung-mol GPA评分系统的生存曲线Fig.2 Kaplan-Meier analysis of OS rates grouped according to RPA,DS-GPA,BSBM and lung-mol GPA
2.4 脑转移评分系统预测能力的比较
4种评分系统ROC曲线的AUC预测3年的生存概率差异均有统计学意义(P=0.022、0.038、0.027和0.020),4种评分系统的AUC值分别为0.619、0.608、0.615和0.621(表3)。

表3 各评分模型对生存预测的ROC曲线的AUCTab.3 AUC of each scoring model to predict survival
3 讨 论
本文回顾性分析了EGFR突变肺腺癌脑转移患者的预后因素,并评价了4种预后评分系统的适用性,进行了RPA、DS-GPA、BSBM和lungmol GPA脑转移评分系统的验证。研究发现,除了DS-GPA评分系统,其余3种模型均可较好地区分开患者的预后差异,ROC曲线显示,lungmol模型的AUC最高,提示lung-mol GPA模型是4种模型中最适用于EGFR突变肺癌脑转移患者的模型。
本研究入组的患者中位OS达39个月。最近,Li等[10]应用RPA、DS-GPA、BSBM和lungmol GPA脑转移评分系统对中国EGFR突变脑转移患者的预后进行验证,其中位生存时间为18.5个月,但其入组的104例患者中53.85%无脑部放射治疗的参与。在本研究中入组的126位EGFR突变的肺腺癌脑转移患者,均有全脑或立体定向放疗在内的脑部放疗的参与,这可能与本组患者良好的OS有关。脑部放疗参与的时间,虽然不是本次分析的重点,但似乎并未显著影响患者的OS,这与Magnuson等[11]报道的结果不一致,原因可能是本组包含一部分TKI耐药后出现的脑转移。Gow等[12]和Eichler等[13]证实具有EGFR突变的肺癌脑转移患者接受全脑放疗的敏感性超过非突变患者,且生存时间对比无EGFR突变患者更长。Sperduto等[14]发现肺癌脑转移患者的基因状态不同,生存预后差异明显。在本研究中,lung-mol GPA评分系统3.5~4.0分患者的中位OS高达69个月。
在本研究中,KPS评分、颅外是否有转移灶、脑转移灶数目、是否初诊脑转移、EGFR位点在多因素分析中均具有独立预后意义。在既往预后模型中,KPS评分和颅外是否有转移灶均为重要的评分指数[5-8],在本研究中同样发现二者具有重要的独立预后意义。与DS-GPA评分系统[7]脑转移灶数目划分不同,lung-mol GPA将脑转移的数目划分为1~4和4个以上,脑转移个数低于4个在EGFR突变患者中生存获益,这可能与本研究入组患者KPS评分>70分比例高及脑转移灶低于4个的患者立体定向放疗及手术参与度高相关。既往有文献报道脑转移灶与原发灶间隔时间越长,预后越好[15],本研究发现在初诊时诊断脑转移预后更差。与既往研究不同的是,年龄这一因素并不具有独立预后意义,这与Li等[10]针对中国EGFR突变肺癌脑转移人群的研究结果相同,推测可能与老年患者在TKI药物使用和立体定向放疗中获益相关。目前已有文献证实不同突变亚型TKI治疗效果不同,19外显子缺失和21位点突变存在差异,治疗后表现出不同的生物学行为,而其他少见突变的对TKI有效率低于常见突变[16]。本研究发现,EGFR缺失或突变位点的不同亚型在TKI联合脑部病灶放疗时具有独立的预后价值。
综上所述,KPS评分、颅外转移、初诊脑转移、EGFR位点、脑转移数量是EGFR突变肺癌脑转移的独立预后因素。除DS-GPA模型外,RPA模型、BSBM模型、lung mol-GPA模型均能较好地预测患者的预后,其中lung mol-GPA模型在4种模型中最优。

