脑出血术后脑积水形成的高危因素分析
范少平 宫崧峰
(1 深圳市龙华区人民医院神经外科 广东 深圳 518109)
(2 深圳市第二人民医院神经外科 广东 深圳 518000)
脑积水是颅内血肿清除术后的常见并发症,脑积水的的典型特征是脑脊液通路阻塞或脑脊液吸收障碍导致的脑室肥大[1-2]。如果不及时发现和有效治疗,脑积水会改变颅内微环境、影响脑功能的正常活动及延缓临床康复进程,并加重颅内出血术后并发症的发生。脑积水的早期诊断和治疗可以防止脑出血患者术后康复过程的患者进一步发生神经系统并发症[3]。有证据表明,脑脊液内的相关物质如蛋白浓度、炎症介质在脑积水患者中水平有明显升高,提示其可能是判断血肿清除术后脑积水发生的重要生物标记物[4]。为明确脑出血脊患者脑脊液内蛋白与其脑血肿清除术后脑积水的相关性,本实验针对本院的颅内血肿清除术后的患者的脑积水发生与脑脊液内蛋白浓度及相关分子展开持续跟踪随访,就二者的相关性进行分析,为脑出血术后患者脑积水的临床防治提供理论基础。
1.资料与方法
1.1 一般资料
选取2017 年6 月—2019 年10 月在我院神经外科行颅内血肿清除术的术后患者60 例。纳入标准:入院明确诊断后即急诊手术;排除标准:既往神经系统病史;术前CT 提示扩张的脑室或脑积水;颅内多发性损伤;随访过程脱落;两名医师对电子病历、影像学资料进行诊断, 具有不同诊断的患者也被排除在外。分组:采用多因素将患者进行分组:将患者分为男、女两组,按年龄区间将患者分为三组:18 ~44 岁,45 ~59 岁和≥60 岁。根据入院时的Glasgow 评分,患者分为两组(分别为≤8 和>8)。脑脊液蛋白浓度分为高组(>500μg/L)和正常组(≤500μg/ L)。最后,根据随访期间是否出现脑积水将患者分为两组。
1.2 手术方法
成功消毒麻醉,消毒铺巾。依次切开皮肤、皮下、肌层、骨膜。锯开颅骨,取下骨瓣备用。 暴露出血视野,充分引流血肿,彻底止血。去骨瓣减压,缝合皮瓣。术后扫描CT,明确颅内无活动性出血,送回病房。所有患者均在受伤后1 周,2 周,1 月,3 月,6 月接受随访评估,包括神经系统检查和脑部CT 扫描。CT 图像上存在脑积水的特征是侧脑室和第三脑室增大或额角指数≥33%,CT 周围的脑室周围出现“浸润综合征”(13、14)。并进行CSF 引流试验,留取脑脊液,检测脑脊液总蛋白浓度。
1.3 统计学方法
采用SPSS19.0 统计软件分析,将评估的4 个因素(性别、年龄、glasgow 评分、脑脊液总蛋白浓度)定义为自变量,将1个月内的患者脑积水预后定义为因变量。采用卡方检验对各变量进行分析。P<0.05 的差异被认为具有统计学意义。
2.结果
2.1 患者的临床因素与脑积水形成
总共有33.3%(20/60)的颅内血肿清除术后患者不伴有脑积水形成,66.4%(40/60)的患者颅内血肿清除术后形成脑积水。其中4 个独立因素与脑积水形成统计结果见表1。如表中所示:性别、年龄等一般资料与脑积水形成无统计学差异(P>0.05),而Glasgow 评分及脑脊液蛋白浓度与脑积水形成均具有显著相关性(P<0.001),(P=0.010)。
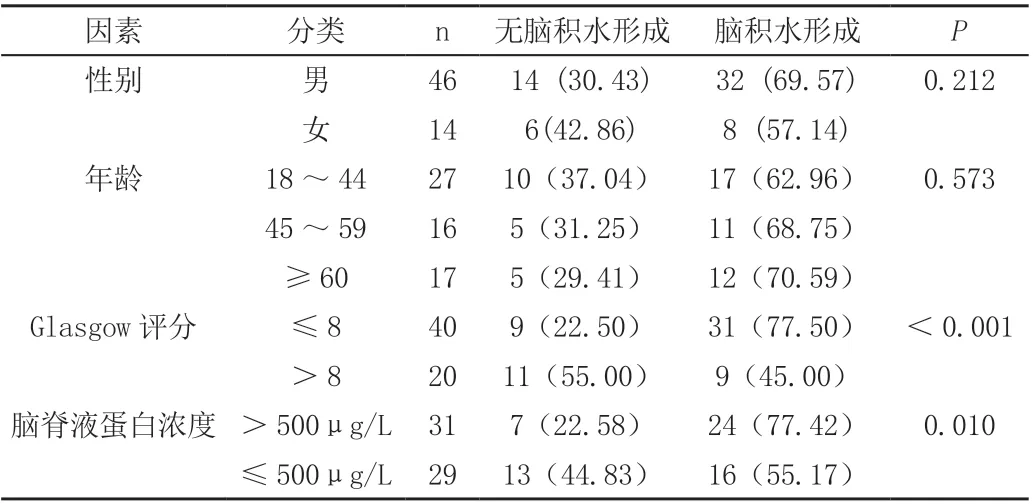
表1 60 例患者的临床因素以及与脑积水结局相关的危险因素比较[n(%)]
3.讨论
本实验通过单因素分析表明患者的入院Glasgow 评分、术后脑脊液总蛋白与脑积水形成的重要危险因素。而与年龄,性别等之间并无显著相关。与本文章相一致的是一项针对外伤性脑损伤的独立危险因素分析实验指出,Glasgow 评分是创伤后脑积水形成的重要独立危险因素[5]。然而,也有学者认为老年患者的蛛网膜下腔较宽,可以容纳较大量的蛛网膜下腔血,这增加了他们出现脑脊液循环障碍的风险[6]。这一循环障碍可能与老年人脑膜纤维化程度升高而脑脊液吸收能力下降有关[7]。因此高龄可能也是脑出血术后患者脑积水形成的高危因素之一。值得注意的是,Glasgow 评分在该研究中同样证实是独立的高危因素。然而,脑脊液总蛋白是脑脊液循环的重要成分,其是否在脑积水形成扮演重要角色有待进一步探讨。
脑出血术后引起的脑脊液循环障碍,其阻塞机制也可能是微小的血块或其他物质阻碍蛛网膜肉芽部位的脑脊液循环或直接阻塞第四脑室等,这将导致脑脊液吸收减少,脑脊液积聚并导致脑脊液内总蛋白升高[8]。脑出血术后的脑梗塞引起局部脑灌注减少以及微血管病变加重神经元的缺氧、坏死,导致坏死物质渗出。这些因素也加重了脑脊液循环障碍进一步加剧脑积水形成[9-10]。术后脑膜炎或感染可能是脑积水的最常见原因[11-12]。而这也可能导致脑脊液总蛋白升高。
综上,脑出血术后引起脑积水的高危因素众多,Glasgow 评分及脑脊液总蛋白作为神经外科的常见临床指征可以有效预测脑积水的形成,其在颅内出血术后的并发症防治有着重要的临床指导意义。

