70 例非小细胞肺癌患者免疫检查点抑制剂不良反应分析及护理对策
付恩锋,王艳,王洁
(国家癌症中心 国家肿瘤临床医学研究中心 中国医学科学院北京协和医学院肿瘤医院 内科病房,北京100021)
免疫治疗, 尤其是抗PD-1/PD-L1 治疗已经成为越来越多的肿瘤标准治疗方案。 肿瘤免疫治疗以免疫细胞为靶点,通过增强抗肿瘤免疫反应起效,可为患者带来长期获益[1]。 免疫治疗使患者获益的同时也会引起一系列免疫相关不良反应(irAEs),大多数是轻至中度的, 但也存在严重不良反应甚至致人死亡的可能[2]。 严重的免疫相关不良反应可直接导致患者暂时或终生停止免疫治疗,直接影响了患者的治疗效果。 关于免疫相关不良反应的管理,权威组织出台了多个指南和共识,使医务人员能够准确的判断免疫相关不良反应的分级并遵循处理原则作出相应处理。 但想要延长患者治疗周期,给患者带来长期获益,在患者免疫治疗期间对免疫相关不良反应的预防性护理尤其重要。 笔者总结了70 例非小细胞肺癌患者接受PD-1 免疫检查点抑制剂治疗的发生免疫相关不良反应的特点,并制定护理对策,报道如下。
1 临床资料
1.1 患者一般资料 2019 年1—10 月,共收治非小细胞肺癌行PD-1 免疫检查点抑制剂治疗患者70例。 男58 例,女12 例,年龄38~82(58.28±9.57)岁。经病理检查确诊为非小细胞肺癌, 临床分期: Ⅲ期35 例,Ⅳ期35 例。
1.2 治疗和输注方法 应用的PD-1 免疫检查点抑制剂为帕博利珠单抗注射夜(pembrolizumab)、纳武利尤单抗注射液 (nivolumab),2 种药由静脉药配置中心集体配置,好后送至科室,经双人核对,及时给患者进行静脉输注。 选择无菌、无热原、低蛋白结合的串联过滤输液器(孔径0.2 μm),用输液泵控制滴速,输液时间>30 min。
1.3 不良反应的评判标准及随访 根据 《2019 年CSCO 免疫检查点抑制剂毒性管理指南》[3]中免疫相关不良反应分级及主要处理原则进行分级和处理。所有患者每周期治疗结束后1 周内,行肝肾功能、甲状腺功能及血常规检查; 每治疗2 个周期进行胸部CT 检查;每个周期治疗结束后于1 周内进行电话随访,随访半年,询问患者是否出现不良反应。
2 免疫检查点抑制剂不良反应分析
2.1 免疫治疗完成情况 70 例非小细胞肺癌患者接受免疫治疗期间,2 例患者因不良反应而终止用药;1 例患者死亡,其余67 例患者继续治疗。70 例患者中,随访满6 个月67 例患者,随访率达95%。 其中,行2 周期治疗18 例,3 周期治疗12 例,4 周期治疗8 例,5 周期治疗14 例,6 周期治疗6 例,7 周期治疗4 例,8 周期治疗8 例。
2.2 种类与分级的分布
2.2.1 不良反应种类分析 食欲减退、 乏力症状发生率100%(70 例),这与Gettinger 等[4]的研究结果不同, 可能与70 例患者联合化疗有关;1 例患者发生心脏不良反应而死亡,发生率为1%,表明心脏不良反应虽然发生率低,但致死率高;其他19 例不良反应发生率为1%~5%,均是免疫治疗常见的不良反应,发生率较低,这与Puzanov 等[5]的结论相一致。
2.2.2 不良反应程度分布 4 级不良反应3 例(4%),1 例肝功能损伤,1 例发热, 均给予停药,1 例患者心脏不良反应死亡;1~2 级不良反应17 例(24%),表明免疫治疗不良发应发生率较低,并且发生的不良反应中以轻度不良反应为主, 重度不良反应发生较少见,但重度不良发应却给患者带来了严重后果。
从不良反应发生的种类上和程度上,都证明了免疫治疗的安全性和可观察特性, 但是偶尔也会发生危及生命的不良反应,需医护人员予以重视。 详见表1。
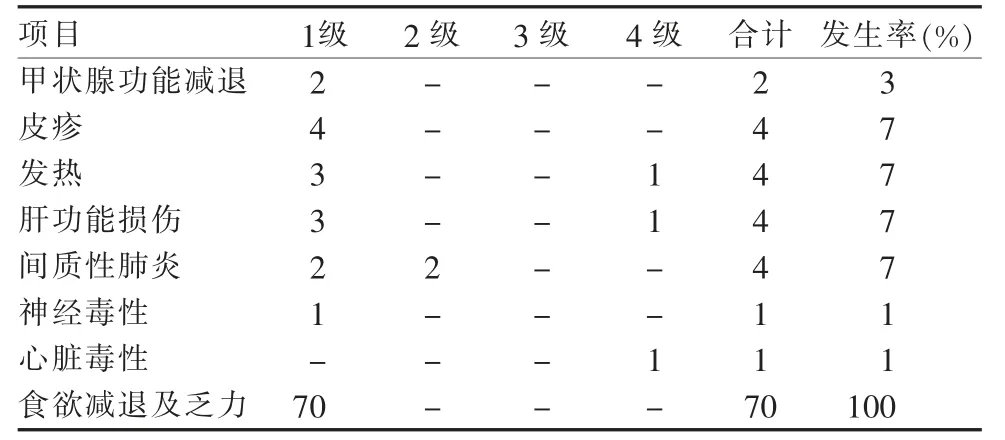
表1 70 例非小细胞肺癌患者免疫检查点抑制剂治疗发生不良反应情况分析(例,%)
2.3 治疗期间发生不良反应时间分析 70 例非小细胞肺癌患者, 食欲减退及乏力均在前2 个周期出现,与患者联合化疗相关;其他不良反应一共有20例,其中18 例患者发生免疫相关不良反应的时间是在前4 个周期,占90%,所有的免疫相关不良反应均在患者初治的前6 个周期出现, 这说明免疫检查点抑制剂的免疫相关不良反应出现在用药早期, 并与用药周期关系不大。 详见表2。
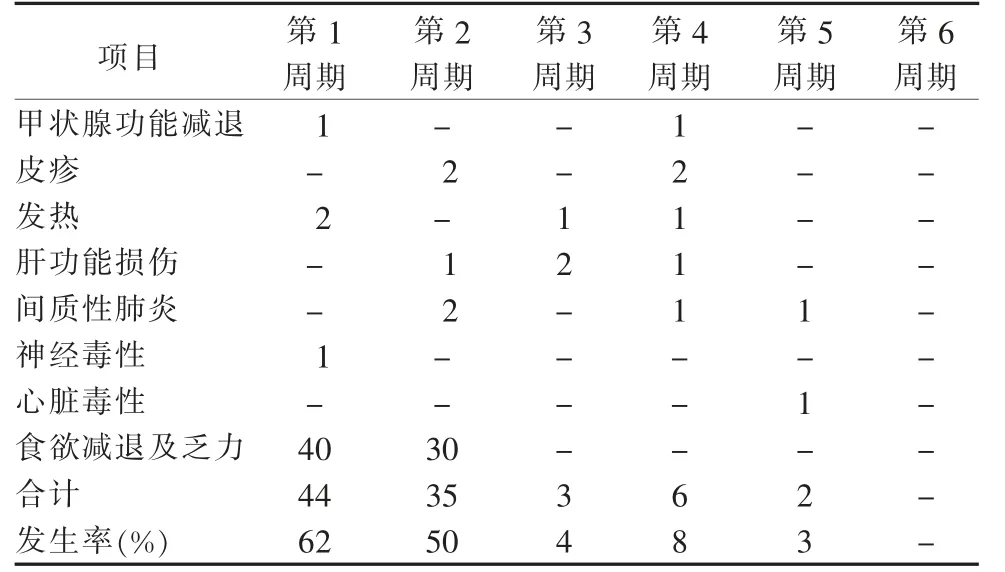
表2 70 例非小细胞肺癌患者免疫检查点抑制剂治疗不良反应发生时间(例)
3 护理对策
3.1 甲状腺功能减退的护理 本组发生2 例。 发现或可疑有甲状腺功能减退, 首先请内分泌科医生进行会诊, 根据医生确定的免疫相关不良反应分级来给予饮食和居家指导。 对于本身有甲状腺功能减退者,做好评估及用药宣教,让家属与医生做好用药沟通, 出院时叮嘱患者按时服药, 定时监测甲状腺功能。最后,告知每例患者免疫治疗后的1 周内监测甲状腺功能;经济条件允许者,在下次治疗前再次进行甲状腺功能检测,如有问题及时就医,以便早发现,早治疗,以防严重后果。 护士定期做好随访。
3.2 皮疹的护理 本组发生4 例。 评估患者发生皮疹的时机,在输液中发生皮疹,可考虑是否为输液反应,通知医生给予对症治疗;在输液后或回家后发生皮疹, 可考虑为免疫相关不良反应。 应评估皮疹面积,1 级皮疹<10%体表面积,2 级皮疹占10%~30%体表面积,3 级皮疹>30%体表面积。评估后详细记录症状出现的时间、部位、范围,通知医生。 同时,密切观察皮肤情况,做好护理,症状严重者遵医嘱给予激素治疗。 免疫治疗前,给予皮肤护理指导;告诉穿衣及居家生活的注意事项;因瘙痒可跟皮疹同时出现,也可单独出现,因此,护士在评估及随访时不可忽略。在免疫治疗期间, 告知患者出现瘙痒或者皮疹要及时通知医护人员,做好皮肤不良反应的预防工作。
3.3 发热的护理 本组发生4 例。 治疗前,向患者及家属做好探视陪伴制度的宣教,预防交叉感染;输入免疫检查点抑制剂时,我科全部采用孔径0.2 μm的过滤输液器, 并用输液泵严格控制输入时间>30 min,输注完毕要输注其他药物时,需更换符合要求的输液器,换下的输液器按要求处理丢弃。在输注过程中,严格无菌操作,做好手卫生,定时监测体温,加强巡视;每次患者治疗完毕,叮嘱卧床观察1 h。 在治疗时,做好上述护理措施,可有效预防输注反应的发生并可及早发现不良发应。如患者出现发热,立即暂停药物输入,更换输液器,输入生理盐水,通知医生查看患者, 根据医嘱给予对症处理, 定时监测体温。 住院期间做好基础护理,注意观察皮肤;出院时做好出院宣教,让患者每天通过微信报告体温。
3.4 肝功能损伤的护理 本组发生4 例。医生根据患者谷草转氨酶/谷丙转氨酶来判断患者免疫相关不良反应的级别,护士根据医嘱给予药物治疗,并进行用药宣教,每3 d 检测肝功能,观察大小便情况,嘱患者禁酒,给予饮食指导避免营养不良发生。 免疫治疗前,护士评估患者有无自身免疫性肝炎和病毒性肝炎, 如病情已经控制得当可进行免疫治疗[6];如患者有自生免疫性肝炎或病毒性肝炎,应叮嘱患者按时服药,定期检测肝功能,并进行病毒性肝炎的DNA 检测,以判断患者现阶段病情是否稳定,预防免疫相关不良反应的发生。
3.5 间质性肺炎的护理 4 例患者在免疫治疗期间出现间质性肺炎。 经对症处理后恢复,继续治疗。 非小细胞肺癌肺部免疫相关不良反应的发生率较高[7],医生根据患者X 线结果来判断患者免疫相关不良反应级别,并给予激素治疗,1 级患者每3 周评估1次,2 级患者每1~3 d 重新评估1 次,做得好患者用药前宣教,用药期间要密切观察患者有无新出现的干咳、气短、呼吸困难、感冒、发热等症状,如出现上述症状及时通知医护人员,注意防止感染,所有护理操作严格遵守无菌原则,预防肺部免疫相关不良反应的发生。
3.6 神经系统不良发应的护理 神经系统免疫相关不良反应较罕见,一旦出现未及时发现,可危及生命,2 项研究报道表明,其多发生在免疫治疗前4 个月[8-9]。 提示在前4 个月治疗过程中重点监测神经系统免疫不良反应的发生。本组1 例患者用药后出现头痛,属于非特异的神经系统症状,除外神经系统局部病变后,指导患者居家休息后自行恢复,持续治疗。
3.7 心脏不良反应的护理 本组发生1 例。 心脏不良反应属于罕见但严重且致命的免疫相关不良反应,其中心肌炎致死率最高,一般发生在首次用药后15~30 d[10]。 因此,做好预防措施,并及时发现,早期对症治疗是减少死亡的关键。在患者前期治疗中,定期监测患者心电图变化, 并每周进行相关实验室检查血肌钙蛋白、血脑钠肽或N 末端脑钠肽前体的监测, 护士做好患者住院期间的症状观察和出院后的随访,及早发现患者有无乏力、进行性加重的呼吸困难和外周水肿, 并要警惕其他免疫相关不良反应与心脏不良发应同时出现。
3.8 食欲减退及乏力的护理 本组发生70 例,患者出现食欲减退、乏力,与联合化疗相关。 护理措施与化疗导致的消化道症状相同。 做好患者及家属健康宣教, 并保证患者安全是护理重点, 在随访过程中,根据食欲减退及乏力的程度给予护理指导。
4 体会
4.1 区别免疫相关不良反应与化疗不良反应 在临床上,患者大多数都是化疗联合免疫治疗,两类药物发生的不良反应难以区别。 在医学界,至今并没有关于两类药物不良反应相关的鉴定标准,但是,国外学者Champiat 等[11]对此进行了相关研究,认为免疫疗法免疫相关不良反应呈剂量依赖性而非周期依赖性;在国外学者Brahmer 等[3]和国内学者王雅坤等[12]的研究中,认为免疫治疗患者在治疗1~2 周期时就可能出现不良反应,与本研究结论相同。因此,在患者免疫治疗的初期,护士应密切观察患者,如果出现不良反应需警惕是免疫相关不良反应,尽早鉴别,及时处理。
4.2 为存在免疫治疗相对禁忌证患者提供预见性护理 一直以来,合并自身免疫性疾病的患者、体弱和高龄患者、长期使用激素者及HIV 感染患者都是免疫治疗相对禁忌证人群, 护士要重点做好这4 种患者的入院评估,了解家族史和既往史、用药史、自身合并疾病的病情控制程度, 治疗过程中注意查看合并疾病的检查结果,做好预见性护理。
4.3 高度重视致死率高的心脏不良反应 2018 年3 月,《柳叶刀》 杂志发表关于应用免疫检查点抑制剂治疗后发生严重心肌炎的通讯报道, 研究者分析了应用免疫检查点抑制剂发生严重心肌炎的患者101 例,其中46 例重症心肌炎患者死亡,死亡率高达46%(46/101)[2]。 因此,需要警惕免疫检查点抑制剂罕见但后果严重的致死性不良反应发生。

