子宫动脉栓塞术对剖宫产瘢痕妊娠大出血患者的再生育的影响
李涛 闫焰芳 黄晓青 谢志江 谢亚楠
1邯郸市中心医院(河北邯郸056001);2磁县人民医院(河北邯郸056500);3邯郸市第一医院(河北邯郸056004)
剖宫产瘢痕妊娠(cesarean scar pregnancy,CSP)是一种特殊的妊娠囊植入子宫肌层和子宫瘢痕组织的异位妊娠[1]。CSP 的发生率为1∶2 216~1∶1 800,占有剖宫产史妇女的1.15%,占有剖宫产史妇女异位妊娠的6.1%[2-3]。现有的研究和专家共识认为子宫动脉栓塞术(uterine artery embolization,UAE)+清宫术(dilation&curettage,D&C)是一种治疗CSP 的首选的安全有效的方法,但鲜少有研究对该部分患者的再生育潜能进行后续研究[4-5]。虽然临床实践和一些研究中发现子宫动脉栓塞术的并发症如宫腔感染、卵巢早衰、闭经[6-7],但这些结果基本都是基于UAE 治疗有症状的子宫肌瘤而得出的。同时,部分研究[8-9]认为子宫动脉栓塞术治疗产后大出血的患者术后不良妊娠结局较高。基于以上的研究结果和我国二胎政策开放后人们对再生育的追求,探讨UAE+D&C 治疗CSP后患者的再生育的现状就显得十分必要,而进一步探讨对于伴有大出血的CSP 患者行UAE 治疗后对其再生育的影响的研究较少。因此本文探讨UAE 治疗CSP 对患者再次怀孕早期妊娠结局的影响,并进一步探讨瘢痕妊娠合并大出血是否是造成其不良妊娠结局的原因。
1 资料与方法
1.1 一般资料2011年1月至2018年12月在邯郸市中心医院妇产科住院或门诊收治的剖宫产瘢痕妊娠的214 例患者,根据PRON 等[10]推荐的诊断标准进行诊断并按照Vial 标准[11]将CSP 分为内生型和外生型。结合患者病史,休克指数,阴道出血情况,瘢痕妊娠类型,年龄和生育需求等来制定治疗措施。纳入标准:(1)有剖宫产史;(2)有闭经史,尿/血妊娠试验阳性;(3)超声学诊断标准(宫腔及宫颈管内未探及妊娠囊;妊娠囊位于子宫峡部前壁剖宫产瘢痕处;妊娠囊与膀胱之间的肌层变薄或连续性中断。排除标准:(1)首次治疗为UAE+D&C 或彩超引导下D&C 失败后转用其他治疗方式;(2)直接手术治疗;(3)既往造影剂过敏;(4)肝肾功能不全。
1.2 研究方法诊断明确后,根据是否大出血和治疗措施的不同将CSP 进行分组,大出血定义为:休克指数≥1,休克指数计算方式:脉率/收缩压(mmHg)。治疗措施分为UAE+D&C 和D&C 2 种,UAE 治疗成功后24~72 h 内行D&C。CSP 患者有大出血直接行UAE + D&C 治疗为A 组,CSP 患者无大出血行UAE + D&C 治疗为B 组,C 组直接行彩超引导下D&C 治疗(通常为门诊患者,内生型无大出血)。患者的入组时间和出组时间限定为2011年1月至2018年12月,CSP 患者治疗结束后告知至少避孕半年后方可再次妊娠。患者治愈后每半年随访1 次,平均随访时间为患者治疗结束后(36±6)个月。患者对本研究知情同意,通过门诊复查随访和电话随访相结合的方式获取随访结果,详细记录患者的再次妊娠情况。本研究将早孕妊娠结局的时间定义为早孕发现彩超发现妊娠囊(早孕40 d)至妊娠12 周之间。CSP 治疗后的自然妊娠率=自然妊娠例数/未避孕人数,再次CSP(recurrent CSP,RCSP)的发生率=发生RCSP 次数/再妊娠次数,自然流产率=自然流产例数/再次妊娠次数,未采取避孕措施规律性生活1年以上未怀孕定义为不孕症,不孕症患病率=不孕症例数/未避孕人数。
1.3 统计学方法使用SPSS 23.0 统计软件,患者临床资料如果是连续性变量使用标准t检验或者Mann.WhitneyU检验;计数资料两组之间使用χ2检验,Fisher 精确检验和Kruskal Wallis H 检验。使用单变量和多变量Logistics 回归分析计算比值比(odds ratios,OR)和95%置信区间(confidence intervals,95%CI)。使用表1中的因素为候选调整变量,当P<0.05 时纳入多变量回归方程。以P<0.05 为差异有统计学意义。
2 结果
2.1 患者基本资料特征本研究一共入组214 例有再次妊娠意愿的患者。按照治疗方式及是否有大出血分为3 组患者,有大出血UAE+D&C 治疗组21 例(A 组),无大出血UAE +D&C 治疗组65 例(B组),D&C 组128 例(C 组)。子宫瘢痕妊娠分型(内生型)和治疗前HCG 水平(≤5 000 IU/L)的比例在A组和B组均比C组低(P<0.05),其他情况差异无统计学意义。见表1。
2.2 临床结局A 组RCSP 发生率较C 组高,宫内妊娠率较C 组低,不孕症发生率较C 组高,且差异均有统计学意义(P<0.05)。自然流产率两组之间差异无统计学意义(P>0.05)。B 组RCSP 发生率较C 组高,且差异有统计学意义(P=0.04)。宫内妊娠率,不孕症发生率,流产率两组之间差异无统计学意义(P>0.05)。见表2。
2.3 多因素分析结果多因素分析结果,A 组较C组宫内妊娠率明显降低(OR=0.21,95%CI:0.11~0.72,P=0.02)。B 组和C 组两组之间无明显统计学差异(OR=0.78,95%CI:0.45~1.56,P=0.12)。妊娠囊直径对宫内妊娠率无显著影响(OR=0.82,95%CI:0.35~4.56,P=0.34)。子宫瘢痕妊娠分型(内生型)对宫内妊娠率无显著影响(OR=1.12,95%CI:0.86~3.56,P=0.22),治疗前HCG 水平(≤5 000 IU/L)对宫内妊娠率无显著影响(OR=0.82,95%CI:0.26~2.56,P=0.25)。
表1 CSP 有再次生育意愿患者临床资料的比较Tab.1 Comparison of clinical data of CSP patients with the intention to have another child 例(%),±s
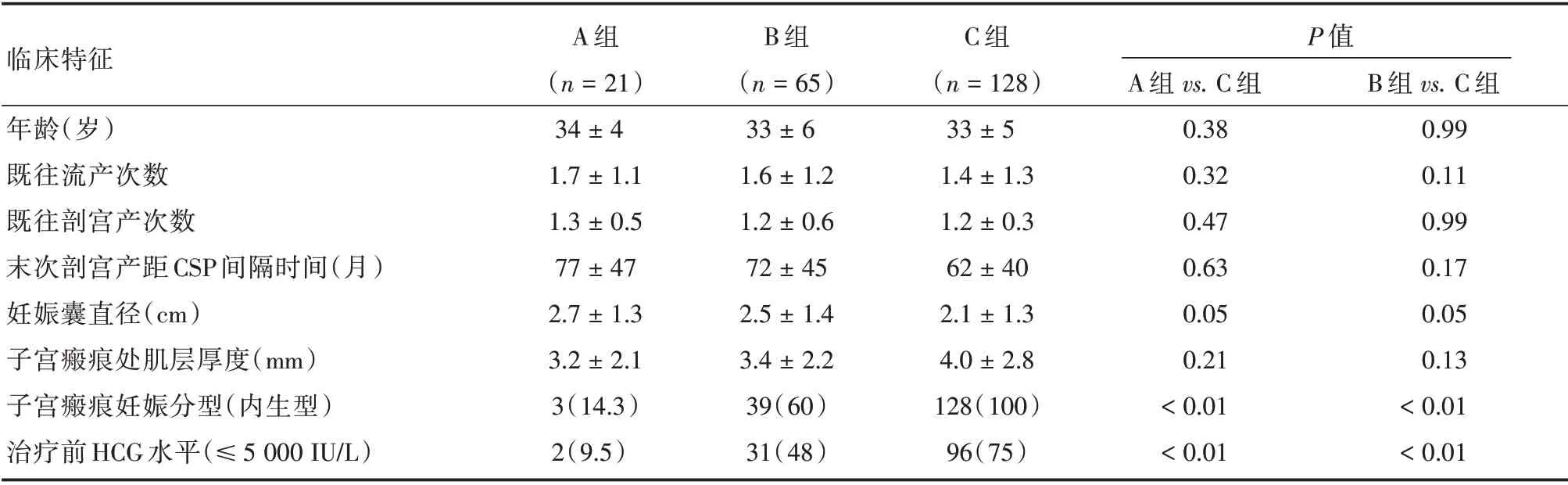
表1 CSP 有再次生育意愿患者临床资料的比较Tab.1 Comparison of clinical data of CSP patients with the intention to have another child 例(%),±s
临床特征年龄(岁)既往流产次数既往剖宫产次数末次剖宫产距CSP 间隔时间(月)妊娠囊直径(cm)子宫瘢痕处肌层厚度(mm)子宫瘢痕妊娠分型(内生型)治疗前HCG 水平(≤5 000 IU/L)A 组(n=21)34±4 1.7±1.1 1.3±0.5 77±47 2.7±1.3 3.2±2.1 3(14.3)2(9.5)B 组(n=65)33±6 1.6±1.2 1.2±0.6 72±45 2.5±1.4 3.4±2.2 39(60)31(48)C 组(n=128)33±5 1.4±1.3 1.2±0.3 62±40 2.1±1.3 4.0±2.8 128(100)96(75)P 值A 组vs.C 组0.38 0.32 0.47 0.63 0.05 0.21<0.01<0.01 B 组vs.C 组0.99 0.11 0.99 0.17 0.05 0.13<0.01<0.01
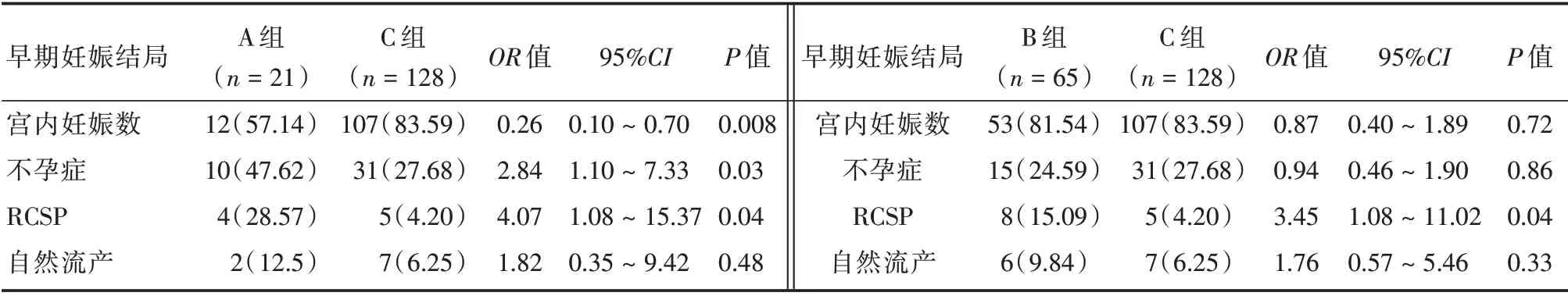
表2 3 组CSP 患者再次妊娠结局的单因素比较Tab.2 Single factor comparison of pregnancy outcomes in three groups of CSP patients 例(%)
3 讨论
剖宫产瘢痕妊娠,随着剖宫产率的升高和彩超诊断技术的提高,其发病率也逐渐升高[12]。随着我国二胎政策的开放,瘢痕妊娠治疗后再生育的要求也越来越多。因此治疗CSP 的目的就不仅是减少大出血和子宫破裂的风险,更是为了保持生育能力。但对于CSP 至今并没有一个标准化的治疗方案,子宫动脉栓塞术联合清宫术是广泛用于临床的一种治疗方式,而这种治疗方式对再生育的影响仍然有争议。部分研究[13-14]认为子宫动脉提供卵巢部分血供,因此在行UAE 治疗后会引起卵巢血供不足进而引起卵巢功能衰竭,影响患者的再生育能力。但另有研究[15]认为对于年轻的卵巢储备能力较好的患者UAE 治疗并不影响其再生育。多数研究[16-17]认为UAE 在治疗过程中X 线所释放出的辐射对卵巢功能无影响,但应尽量避免长时间的透视。本研究提示大出血的CSP 患者行UAE + D&C 治疗伴有宫内妊娠率的明显下降,潜在的原因可能是大出血时直接选择栓塞较大的血管如子宫动脉的起始段快速止血,术中栓塞的面积可能较无大出血患者大,进而影响到了卵巢和子宫内膜的血供。
本研究未发现子宫动脉栓塞术治疗不伴大出血的剖宫产瘢痕妊娠后再行清宫术对患者早期妊娠能力有影响。这与有大出血组的的结果不同,原因可能为无大出血时栓塞可能会超选择子宫的血管,对子宫内膜和卵巢血供影响较小。当然有些研究并没有得到这样的结果,原因可能有二:(1)CSP 伴有大出血在所有CSP 中所占比例并不高,导致其治疗结局被无大出血的CSP 患者所稀释,或得出相反的结论。(2)很少有研究将大出血这个因素考虑进去进行独立研究或亚组分析。这正是本研究的意义,本研究的结果提示应思考对于有再生育要求的CSP 患者其行UAE 治疗的措施时间点是否应前移,早诊断,特别是CSP 外生型,并不必等到其大出血时急诊行UAE 治疗。
本研究在单因素的分析中还研究了CSP 治疗后其他几种早期妊娠结局,包括了RCSP、不孕症和自然流产。自然流产率在无论有无大出血的CSP 患者中,行UAE+D&C 治疗与行彩超引导下D&C 治疗无差异。国内外很多研究表明瘢痕妊娠治疗后患者有再生育需求时,RCSP 几率明显升高[18]。本研究也证明了这一点,而且进一步证实UAE+D&C 相较直接彩超引导下D&C 治疗剖宫产瘢痕妊娠后其再生育时再次瘢痕妊娠的几率更高,无论CSP 是否伴有大出血。当然RCSP 在人群中的发生率很低,但对于临床工作中却偶有发生,这就要求在患者初次CSP 选择治疗方式时应慎重并将结局充分告知有再生育愿望的患者。另外,有些研究表明UAE 治疗后子宫动脉无法正常显影,因此再次选择UAE 时或有其他腹部外科手术时需充分考虑到因子宫动脉闭塞及侧支循环建立而导致治疗失败,甚至误断其血供的可能。有研究[19]报道认为手术治疗(开腹、阴式、腹腔镜下子宫瘢痕妊娠切开清除+修补术)CSP 能够降低RCSP 的发生,这不失为一种选择,当然这需要进一步的前瞻性的随机对照的研究证实。
也有很多研究[20-21]认为UAE 治疗导致患者不孕症患病率上升,当然这些研究有很多是基于UAE治疗有症状的子宫肌瘤或腺肌瘤得出的结论,本研究也提示在伴有大出血的CSP 患者行UAE 治疗后单因素分析提示其不孕症发生率较高,其原因可能也是UAC 影响了卵巢和子宫内膜的血供,导致患者卵巢储备功能减低或子宫内膜生长不良,当然也有可能是CSP 患者本身合并子宫瘢痕憩室导致的不孕。但因为受样本量的影响本研究并没有行多因素分析因而UAE 治疗CSP 后不孕症的发生的情况还有待进一步的研究。
综上所述,当治疗CSP 选择UAE + D&C 作为治疗方式时,大出血可能是术后对早期生育结局的重要影响因素。当然本研究的样本量有限,尚需更大的样本量及更长的随访时间,以获取更为客观的研究结果并最终了解再妊娠中晚期的结局。

