64排螺旋CT脑血管造影在动脉瘤性蛛网膜下腔出血诊断中的应用
温见春,张 幸
(云阳县人民医院 放射科,重庆 404500)
脑动脉瘤是一种常见的颅内肿瘤,由脑动脉管壁异常、动脉粥样硬化或感染等造成的动脉血管局限性扩张引起[1]。这种瘤体有一定程度的破裂风险,一旦发生破裂就很可能引发动脉瘤性蛛网膜下腔出血,严重威胁患者的生命,因此脑动脉瘤致死率和致残率均较高[2]。所以患者一旦发现脑动脉瘤,需要尽快诊断并制定治疗方案,而且在制定方案前需要检查患者瘤体是否存在破裂,是否发生蛛网膜下腔出血[3]。
目前在临床上一般采用影像学检查手段对脑动脉瘤进行诊断,包括各种不断迭代的造影技术[4]。传统脑动脉瘤诊断的“金标准”为数字减影血管造影(digital subtraction angiography,DSA),可显示动脉瘤瘤体、瘤颈、载瘤动脉等,从而指导手术方案的制定[5],但是数字减影血管造影检查会有约2%的术后并发症概率[6],可能会影响后续治疗方案的推进,而且费用也较为昂贵,还需进一步优化。近年来CT设备不断更新换代,CT技术也随之发展变化,CT血管造影(computed tomography angiography,CTA)的问世扩展了CT造影技术在脑动脉瘤诊断中的应用[7]。多层螺旋CT血管造影技术,尤其是近年来发展的64排螺旋CT脑血管造影,在脑动脉瘤诊断中体现出简便、准确的优点[8]。64排螺旋CT脑血管造影不仅无创,而且能够获取更清晰的图像信息,对脑动脉瘤手术方案的制定有非常大的帮助,所以其在临床上的使用也越来越广泛[9]。
本研究通过分析64排螺旋CT脑血管造影对动脉瘤性蛛网膜下腔出血的诊断结果,评价了其诊断的灵敏度、特异性和准确性,探究了其在脑动脉瘤蛛网膜下腔出血诊断中的临床效果,为动脉瘤性蛛网膜下腔出血的治疗方案制定提供更多实验数据和方案参考。
1 资料与方法
1.1 一般资料
选择2018年6月1日~2019年6月1日于我院就诊的脑动脉瘤患者,按照病例纳入和排除标准,共有152例患者入组。纳入标准:患者确诊为脑动脉瘤;患者临床诊断怀疑脑动脉瘤破裂导致蛛网膜下腔出血。排除标准:患者合并严重心、肝、肾、肺等重要脏器功能障碍;患者合并自身免疫性疾病;患者曾接受过对脑动脉瘤的治疗。
152例患者均行64排螺旋CT脑血管造影检查和数字减影血管造影检查,并进行手术,年龄23~78岁,平均(45.4±13.08)岁,其中男81例、女71例。此研究已经征得患者及其家属同意,并已获得本院医学伦理委员会的批准。
1.2 方法
1.2.164排螺旋CT脑血管造影检查
所有病例均采用GE Optima CT670 64排螺旋CT机对进行脑血管造影检查,管电压120 kV,管电流150 mAs,层厚、层距均为0.5 mm。患者经右侧肘正中静脉注射非离子型对比剂,行头部血管容积扫描。采用仰卧位,头先进,CT扫描范围为头颅枕骨大孔至颅顶。获得平扫图像后利用预监测扫描技术进行增强扫描,将原始图像传送至处理站后进行容积再现、最大密度投影、多层面重组、曲面重组,对三维重建得到的图像进行阅片和诊断。
1.2.2数字减影血管造影检查
所有病例均采用西门子Artis zee ceiling大型平板数字减影血管造影机进行脑血管造影检查,通过Seldinger方法在患者股动脉进行穿刺,对颈动脉和椎动脉进行血管造影。造影剂剂量为10 mL,流速为5 mL/s。对投影照射得到的图像进行阅片和诊断。
1.3 观察指标
1.3.1灵敏度、特异性、准确率、阳性预测值和阴性预测值
将64排螺旋CT脑血管造影的诊断结果与数字减影血管造影及手术诊断结果进行比较,计算64排螺旋CT脑血管造影诊断动脉瘤性蛛网膜下腔出血的灵敏度、特异性、准确率、阳性预测值和阴性预测值。
1.3.2脑动脉瘤瘤体最大直径、瘤颈最大直径和出血灶直径
对比64排螺旋CT脑血管造影结果与手术中实际测量的脑动脉瘤瘤体最大直径、瘤颈最大直径和出血灶直径。
1.3.3动脉瘤检查对瘤体、瘤颈和载瘤动脉的显示效果
对比64排螺旋CT脑血管造影和数字减影血管造影对患者瘤体、瘤颈和载瘤动脉的显示效果。
1.4 统计学分析
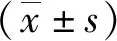
2 结果
2.1 64排螺旋CT脑血管造影对152例脑动脉瘤患者动脉瘤性蛛网膜下腔出血的诊断结果
经数字减影血管造影及手术,确诊140例患者发生动脉瘤性蛛网膜下腔出血,12例未发生;64排螺旋CT脑血管造影诊断动脉瘤性蛛网膜下腔出血139例,13例未发生。见表1。
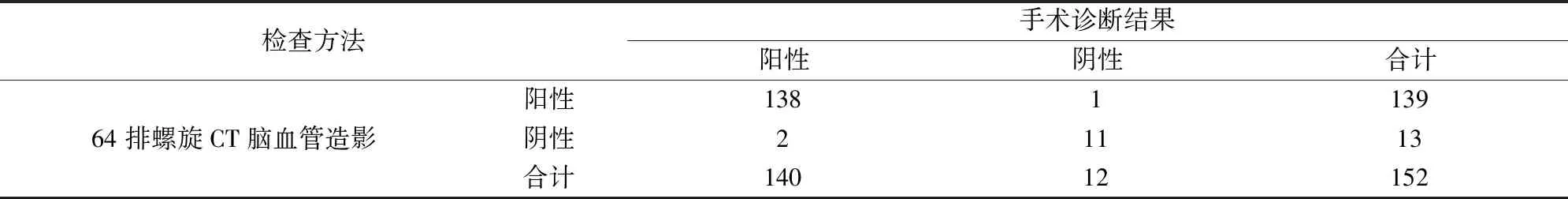
表1 64排螺旋CT脑血管造影对152例动脉瘤性蛛网膜下腔出血患者的诊断结果(n)
2.2 64排螺旋CT脑血管造影与数字减影血管造影及手术诊断结果比较
与数字减影血管造影及手术诊断结果相比较,64排螺旋CT脑血管造影对脑动脉瘤患者动脉瘤性蛛网膜下腔出血的诊断灵敏度、特异性、准确率、阳性预测值和阴性预测值的差异均不具有统计学意义(P>0.05)。见表2。
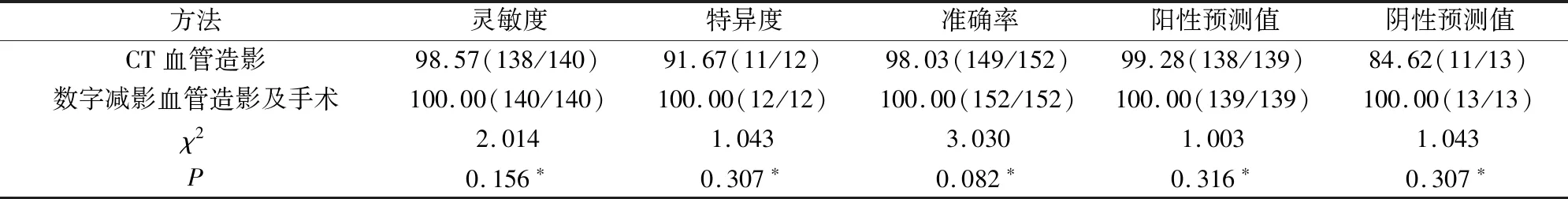
表2 64排螺旋CT脑血管造影与数字减影血管造影及手术对152例脑动脉瘤患者动脉瘤性蛛网膜下腔出血的诊断结果比较(%)
2.3 64排螺旋CT脑血管造影结果与手术中实际测量的动脉瘤瘤体最大径、瘤颈最大径和出血灶直径的比较
64排螺旋CT脑血管造影结果与手术中实际测量的动脉瘤瘤体最大径、瘤颈最大径和出血灶直径比较,差异均不具有统计学意义(P>0.05)。见表3。
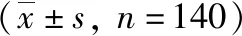
表3 64排螺旋CT脑血管造影结果与手术中实际测量的动脉瘤瘤体最大径、瘤颈最大径和出血灶直径比较
2.4 64排螺旋CT脑血管造影与数字减影血管造影对瘤颈、瘤体和载瘤动脉的显示效果比较
64排螺旋CT脑血管造影与数字减影血管造影对动脉瘤的空间关系和三维形态的显示效果对比,64排螺旋CT脑血管造影对于动脉瘤瘤颈方面的显示优于数字减影血管造影检查,详见表4。

表4 64排螺旋CT脑血管造影与数字减影血管造影对瘤颈、瘤体和载瘤动脉的显示效果比较
3 讨论
蛛网膜下腔出血是脑动脉瘤患者的常见并发症,临床上常用数字减影血管造影作为诊断蛛网膜下腔出血的“金标准”,以诊断动脉瘤的存在、瘤体空间关系和三维形态,得到的诊断结果可以用来指导手术方案的制定[10]。虽然数字减影血管造影检查的准确率和灵敏度都很高,但是这种技术在临床存在一定局限性,包括费用高、对患者造成一定程度创伤等[11]。近年来16~64排螺旋CT脑血管造影技术的发展在一定程度上改变了现有的局面,这种建立在容积采集技术和三维重建技术上的方法对于颅内动脉瘤的显示能力甚至可以超过数字减影血管造影[12]。有研究报道称CT脑血管造影与数字减影血管造影对于脑动脉瘤的诊断敏感性和特异性无显著差异[13],而且多层螺旋CT脑血管造影诊断颅内动脉瘤具有很高的准确性和特异性,可以准确检测动脉瘤瘤体、瘤颈和载瘤动脉[14]。同时随多层螺旋CT脑血管造影技术的不断革新,患者检查时受到的X射线有效剂量大幅降低,减少了对人体的伤害[15]。因此,多层螺旋CT脑血管造影目前在临床上是一种可取代数字减影血管造影诊断脑动脉瘤的替代方法。
本研究结果说明64排螺旋CT脑血管造影诊断的可信度是可以代替数字减影血管造影的;经过比较,64排螺旋CT脑血管造影结果与手术中实际测量的动脉瘤各项数据也无显著差异,而且64排螺旋CT脑血管造影相比数字减影血管造影在反映动脉瘤的三维形态和空间关系方面更有优势。
虽然64排螺旋CT脑血管造影诊断准确率较高,而且有一定的优势,但在临床使用中仍有一定的局限性。首先,64排螺旋CT脑血管造影对于影像的分辨率不如数字减影血管造影,对于一些瘤径较小的动脉瘤无法很好地显示[16];其次,64排螺旋CT脑血管造影无法观察血流的动态,难以判断血流方向[17];64排螺旋CT脑血管造影的图像质量也会被环境影响[18]。所以64排螺旋CT脑血管造影和数字减影血管造影两种诊断方法各有利弊,在临床使用中可以根据患者的实际情况进行选择或者二者互补使用。对于怀疑有动脉瘤性蛛网膜下腔出血的患者可以先进行筛查,尽量避免不必要的检查。除此之外,64排螺旋CT脑血管造影的图像结果可以为数字减影血管造影提供投照角度的参考,利于后者投照角度的调试[19];也可以为数字减影血管造影的结果补充信息,两种检查相互辅助排除假阳性和假阴性结果[20]。
综上所述,64排螺旋CT脑血管造影在动脉瘤性蛛网膜下腔出血的诊断和手术方案制定中有重要意义,不仅简便、准确,而且能够与数字减影血管造影相互补充,适合在临床推广使用,为诊断和治疗提供有效信息。

