通督调神针法配合热敏灸治疗脑卒中后痉挛性瘫痪40例
吴 杰,李佩芳,王 涛,孙培养,李 难,刘 辉,伍晓瑛,郎秋雯,李晓婷
(1.安徽中医药大学第二附属医院,安徽 合肥 230061;2.安徽中医药大学研究生院,安徽 合肥 230012;3.江苏省徐州市中心医院,江苏 徐州 221009)
脑卒中是一组急性起病的脑血管疾病,以局灶性神经功能缺损为其主要特征,包括脑出血、脑梗死、蛛网膜下腔出血等,具有高病死率、高复发率和高致残率等特点,严重危害患者健康,影响患者生活质量。根据流行病学调查研究,脑卒中的致死率在全球排名为第2位,而在中国排名为第1位[1]。60%~80%的脑卒中存活患者遗留不同程度的功能障碍[2]。而痉挛性瘫痪是较为严重的脑卒中后遗症之一,其主要临床表现为瘫痪侧肢体肌力减退,肌张力增高,腱反射亢进,从而导致运动功能障碍和姿态异常,直接影响患者生活质量。如何有效地改善痉挛性瘫痪对脑卒中患者至关重要,也是现代康复医学所面临的主要难题之一。笔者运用通督调神针法配合热敏灸治疗脑卒中后痉挛性瘫疾,取得较好的临床疗效,现报道如下。
1 临床资料
1.1 诊断标准 脑卒中的中医诊断标准参照国家中医药管理局《中风病诊断与疗效评定标准(试行)》[3]。西医诊断标准参照2007年中华医学会神经病学分会修定的《中国脑血管病防治指南》[4],痉挛性瘫痪诊断标准参照改良Ashworth标准[5]。
1.2 纳入标准 ①符合上述诊断标准;②年龄40~80周岁;③首次发生脑卒中,病程小于6个月;④意识清楚,查体合作,无失语及严重的认知障碍;⑤患者具有知情权并且自愿参加本次试验研究;⑥首次发病或者既往有脑卒中的病史但没有后遗症。
1.3 排除标准 ①不符合西医脑卒中后痉挛性瘫痪诊断标准;②2周内接受过其他抗抑郁治疗或正参加其他临床试验者;③病情不稳定者,如出现神志异常、胃肠道应激性出血;④同时患有心脑血管、肝脏、肾脏和造血系统等严重危及生命的原发性疾病及精神病患者;⑤临床资料收集不完全或不完善者;⑥怀孕及哺乳期妇女、晕灸者或对艾灸排斥者;⑦近1个月内接受过与本疾病相关的中西医治疗者。
1.4 一般资料 80例患者均为2018年1月至2019年10月安徽中医药大学第二附属医院住院患者,均按照要求完成研究,无脱落病例。按照随机数字表法将患者分为治疗组和对照组,每组40例。对照组:男28例,女12例;年龄42~78岁,平均年龄(63.20±7.48)岁;脑出血14例,脑梗死26例;病程11~165 d,平均病程(55.35±21.57)d。治疗组:男25例,女15例;年龄40~77岁,平均年龄(61.90±7.76)岁;脑出血12例,脑梗死28例;病程15~175 d, 平均病程(55.38±21.35)d。两组患者性别、年龄、病程、脑卒中类型比较,差异均无统计学意义(性别:χ2=0.503,P=0.478;年龄:t=0.763,P=0.448;病程:t=-0.294,P=0.769;脑卒中类型:χ2=0.228,P=0.633)。
2 方法
2.1 治疗方法
2.1.1 治疗组 采用通督调神针刺[6]配合热敏灸疗法治疗。①主穴:针刺风府、大椎、百会、腰阳关、至阳;艾灸肩髃、天井、三阳络、外关、阳陵泉、悬钟。②取穴标准:依据国家标准《腧穴名称定位》[7]取穴。③针刺操作:对选用的穴位进行无菌操作后,使用0.25 mm×25 mm和0.30 mm×40 mm一次性针灸针(苏州天协针灸器具厂生产的“华佗牌”不锈钢针灸针)。百会穴:将针身与皮肤表面呈15°左右或沿皮肤更小角度刺入0.5~0.8寸。风府穴:直刺0.5~1.0寸。水沟穴:针尖方向斜向鼻中隔,使用提插手法,以针刺使患者流泪为准。大椎穴:直刺1~1.2寸。至阳穴:直刺0.8~1.0寸。腰阳关穴:直刺1~1.5寸。以上主穴针刺均施以高频率(大于120 r/min)、小幅度捻转手法30 s,留针40 min,20 min时各行针1次。针刺结束后起针时边捻边提,取针,按压针孔,患者休息片刻后方可离开。热敏灸操作:对准穴位进行无菌操作后,选用江西省中医院生产的特制绒艾精艾条(规格为2.2 cm×16 cm),选择侧卧或仰卧体位,充分暴露患侧部位,用点燃的艾条在患侧周围的曲池、阳陵泉、血海、合谷区域,距离皮肤3 cm左右施行温和灸。当患者感受有艾热发生透热、扩热、传热和非热觉中1种以上感觉时,即为发生腧穴热敏化现象,该探查穴点为热敏化腧穴[8]。重复上述步骤,直至所有热敏化穴被探查出。在以上热敏化强度最强的穴位上施用艾条温和悬灸,每日2次,每次施灸时间均以热敏灸感的消失为准,治疗5 d,第6天开始改为每日1次,连续治疗8周,治疗前、治疗4周末及治疗8周末进行疗效评价。并在每次灸疗之前或之后进行30 min针刺治疗。④疗程:每日针刺1次,共治疗8周。
2.1.2 对照组 针刺采用单纯通督调神法,取穴、操作和疗程均与治疗组相同。
2.2 疗效判定
2.2.1 肢体痉挛程度评定 采用改良的Ashworth量表(modified Ashworth scale, MAS)[9]评定肢体痉挛程度。以肘、膝关节为观察对象。分为0级、Ⅰ级、Ⅰ+级、Ⅱ级、Ⅲ级和Ⅳ级。0级为正常,肌张力无增加;级别越高,肌张力则越高。
2.2.2 日常生活能力评定 采用修订的Barthel指数(modified Barthel index, MBI)[10]117评定日常生活能力。评定内容根据患者的实际情况,在每个项目对应的得分上标记。评定内容分为上下楼梯、穿衣、进食、洗澡、修饰、如厕、控制二便等。分为4个等级:完全依赖、需极大帮助、需部分帮助、完全独立。总分为各项得分之和。0级:生活自理,日常生活活动能力良好,不需他人帮助,100分。Ⅰ级:轻度功能障碍,能够独立完成部分日常活动,但仍需一定帮助,61~99分。Ⅱ级:中度功能障碍,需要极大帮助才能完成日常生活活动,41~60分。Ⅲ级:重度功能障碍,不能完成大部分的日常活动和生活,或完全需要他人照料,≤40分。MBI评级越高,得分越低,表明患者的日常生活能力越差。
2.2.3 脑卒中后残疾程度评定 采用改良的Rankin量表[10]111来评定脑卒中后残疾程度。分为0、1、2、3、4、5分。0分为正常,分值越高,残疾程度越高。疗效评定标准:0分,完全无症状;1分,尽管有症状,但无明显功能障碍,日常工作和生活能完成;2分,轻度残疾,不能够完成发病前所有活动,但不需他人帮助照料日常事务;3分,中度残疾,需部分帮助,但能独立行走;4分,中重度残疾,日常生活需要别人帮助,不能独立行走;5分,重度残疾,二便失禁,卧床,完全依赖他人照料日常生活。Rankin量表评分越高,表明患者的神经功能受损越严重。
2.2.4 神经功能缺损评定 采用美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)[10]90-91评定患者神经功能的缺损程度。主要从意识与定向力、凝视、视野、面瘫、上肢运动、下肢运动、共济失调、感觉、语言、构音障碍、忽视这11个方面来进行评分。评分范围为0~42分,分数越高,神经受损越严重。0~1分:正常或近乎正常;2~4分:轻度卒中或小卒中;5~15分:中度卒中;16~20分:中度或重度卒中;21~42分:重度卒中。评分>16分者很有可能死亡,而<6分者很有可能恢复良好;每增加1分,预后良好的可能性降低17%。
2.2.5 临床痉挛程度的评定 采用临床痉挛指数(clinical spasm index, CSI)[11]评定脑卒中后患者肢体痉挛程度。CSI包含阵挛、腱反射、肌张力共3个方面的评定。总分为16分,0~9分为轻度痉挛,10~12为中度痉挛,13~16分为重度痉挛。

3 结果
3.1 不同时点两组患者MAS分级比较 不同时点两组患者MAS分级见表1。广义评估方程分析结果显示,治疗组与对照组比较,MAS分级的优势比(odds ratio,OR)为1.728,差异有统计学意义(P<0.05);治疗4周末、8周末分别与治疗前比较,MAS分级的OR值分别为4.349、2.316,差异均有统计学意义(P<0.05)。结果说明治疗组在改善MAS分级方面明显优于对照组,随着治疗时间延长,MAS分级改善程度越明显。见表2。
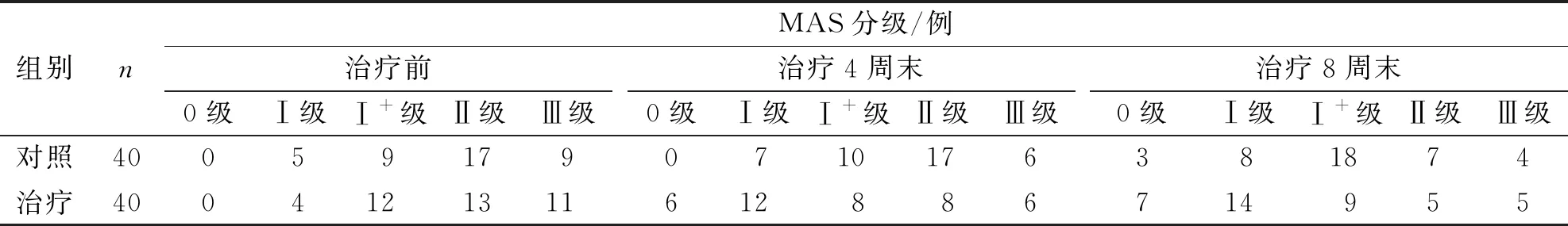
表1 不同时点两组患者MAS分级
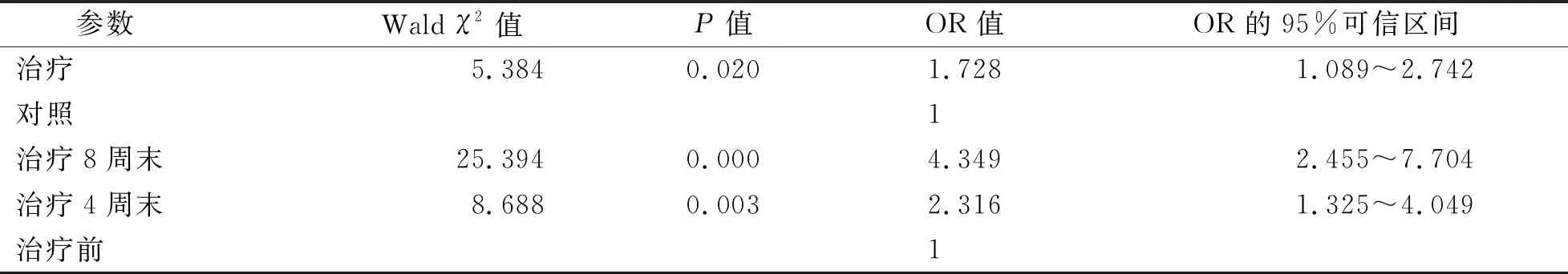
表2 不同时点两组患者MAS分级比较的广义评估方程分析结果
3.2 不同时点两组患者MBI、改良Rankin、NIHSS和CSI评分比较 治疗前两组患者MBI、改良Rankin、NIHSS和CSI评分比较,差异均无统计学意义(P>0.05)。随治疗时间延长,两组患者MBI评分逐渐升高,改良Rankin、NIHSS和CSI评分逐渐降低;治疗8周末,两组患者MBI评分显著高于治疗前和治疗4周末(P<0.05),改良Rankin、NIHSS和CSI评分显著低于治疗前及治疗4周末(P<0.05);治疗4周末,治疗组患者MBI评分显著高于对照组(P<0.05),改良Rankin和CSI评分显著低于对照组(P<0.05);治疗8周末,治疗组仅CSI评分显著低于对照组(P<0.05)。见表3。

表3 不同时点两组患者MBI、改良Rankin、NIHSS和CSI评分比较
4 讨论
脑卒中后痉挛性瘫痪属于中医学“中风”后“痉证”范畴,其病位在脑。各种针灸特色疗法治疗脑卒中后痉挛性瘫痪在临床上应用广泛。热敏灸为江西中医药大学第一附属医院陈日新首创,现已被广泛运用于治疗多种疾病,其疗效确切。本研究在肩髃、天井、三阳络、外关、阴陵泉、悬钟附近进行热敏探查,因敏施灸,改善和恢复患者肢体运动功能。同时配合通督调神针法,通调督脉,调神益髓,疏通经络。
结果显示:随治疗时间延长,两组患者MAS分级逐渐改善,MBI评分逐渐升高,NIHSS、改良Rankin、CSI评分逐渐降低;治疗组在改善MAS分级方面明显优于对照组,治疗4周后治疗组MBI评分、改良Rankin评分、CSI评分较对照组明显改善(P<0.05),治疗8周后治疗组CSI评分较对照组明显改善(P<0.05)。结果提示,通督调神针法配合热敏灸显著改善脑卒中患者的肢体痉挛程度,提高患者的生活质量。但治疗4周及8周后,两组患者NIHSS评分的差异无统计学意义(P>0.05),提示在改善脑卒中后痉挛性瘫痪患者神经功能缺损方面,通督调神针法与热敏灸联用并不优于单用通督调神针法。笔者认为其原因可能有3个方面:①脑卒中后肢体痉挛与中枢性运动抑制系统受损相关,患者患肢感觉功能下降,导致在施灸过程中患者的腧穴热敏化感觉迟钝或不敏感,治疗结束时患者对热敏现象的描述不准确。②在进行通督调神针刺和热敏灸时,由多人进行操作,在热敏点的寻找及热敏现象消失时间节点的把握方面不够精准。③本研究样本量偏少。
综上所述,热敏灸配合通督调神针法治疗脑卒中后痉挛性瘫痪具有较好的临床疗效,患者痉挛症状明显改善。针对当前的研究结果,下一步应注意以下几点:①脑卒中后康复治疗是一个长期的过程,随着治疗时间的延长,患者对灸法刺激的敏感性逐渐下降,导致患者的日常生活功能恢复不明显,但热敏灸在改善患者肢体痉挛方面疗效明显,值得深入研究。②因患者住院时间有限,影响临床疗效的观察,应随访6~12个月,以得到有助于指导临床治疗的数据。③单用热敏灸治疗脑卒中后痉挛性瘫痪的研究较少,其机制尚未明确,应加强相关基础性实验研究。

