耐药病原体社区获得性肺炎的降钙素原水平及意义
吴思燕, 张 淼, 陈 碧, 李元芹, 朱洁晨, 朱述阳
(徐州医科大学附属医院,徐州 221000)
社区获得性肺炎是世界范围内的主要健康问题之一,该病具有较高的发病率和死亡率[1-3]。尽管目前病原学检测方法有了改进和提高,使用先进的微生物学检测技术,社区获得性肺炎(community acquired pneumonia,CAP)患者病原体检出率仍不足40%,在临床实践中,该检出率甚至会更低[4]。CAP治疗的基础是基于可能致病病原体的经验性治疗[5]。对于住院治疗的CAP患者,指南推荐的标准经验治疗方案为单用β-内酰胺类或联合多西环素、米诺环素/大环类酯类或单用呼吸喹诺酮类药物[6-9]。随着院外医疗服务和技术的发展,由多重耐药菌(multi-drug resistant,MDR)病原体引起的肺炎不仅仅限于医院,社区中多重耐药菌病原体导致的肺炎开始迅速增多[10]。MDR病原体需要应用与CAP指南推荐的最初经验药物不同的抗菌药物治疗[11-12]。降钙素原(procalcitony,PCT)具有较高的敏感性和特异性,常用来指导下呼吸道感染和肺脓毒症的抗生素治疗。监测PCT的变化趋势可以作为抗生素治疗效果的评估手段,当PCT水平较低时是不使用或停用抗生素的参考指标[13]。而对于CAP中,经验性药物治疗难覆盖的MDR感染,关于其PCT水平特点研究的报道较少,通过收集338例CAP患者相关资料,完善其PCT、病原学检测等相关实验室检查,了解MDR病原体感染的CAP患者其临床特征,探讨PCT水平在MDR病原体感染的CAP患者的临床诊疗价值,便于在临床工作中对MDR病原体感染的CAP患者诊疗提供新的思路。
1 对象与方法
1.1 研究对象
回顾性研究2018年8月—2019年3月在徐州医科大学附属医院确诊的CAP患者,共338例。
纳入标准:采用美国胸科协会/美国传染病协会指南的CAP诊断标准:①社区发病或具有明确潜伏期的病原体感染在入院后于潜伏期内发病的肺炎;②肺炎相关临床表现:新近出现的咳嗽、咳痰或原有呼吸道疾病症状加重,伴或不伴脓性痰/胸痛/呼吸困难/咯血;发热;肺实变体征和(或)闻及湿性啰音;白细胞计数>10×109/L或<4×109/L,伴或不伴中性粒细胞核左移;③肺部影像学检查显示片状、斑片状浸润性阴影或间质性改变,伴或不伴胸腔积液。符合①~③中任何一项,并除外肺结核、肺部肿瘤、非感染性肺间质性疾病、肺水肿、肺不张、肺栓塞、肺嗜酸性粒细胞浸润症及肺血管炎等后,可建立临床诊断[14]。
1.2 分组设计
对338例诊断为CAP的患者,按PES评分系统分为低风险MDR组、中风险MDR组、高风险MDR组,按病原学培养结果,分为MDR病原体组和非MDR病原体组,回顾性分析其临床特征。通过徐州医科大学附属医院院伦理委员会批准。
1.3 临床资料
1.3.1 一般资料
姓名、性别、年龄、既往病史、既往90 d内抗生素使用情况、此次就诊前的诊疗情况、是否有合并症等。
1.3.2 辅助检查资料(抗生素使用前完善以下检查)
PCT、C反应蛋白、白细胞计数、中性粒细胞计数、病原学检测、胸部影像学等。
1.4 相关定义
(1)降钙素原:降钙素原是降钙素前肽,是一种无激素活性的糖蛋白。与感染和脓毒症的相关性很好,目前已经被推荐用于细菌感染性脓毒症的诊断、分层、治疗监测和预后评估[13]。
(2)MDR:指对通常敏感的常用的3类或3类以上抗菌药物同时呈现耐药的细菌。
(3)PES(pseudomonas aeruginosa,enterobacteriaceae extend-spectrumβ-lactamases,meticillin-resistant staphylococcus aureus)评分:Prina等[15]构建的PES评分系统。分数在0~12,该评分表能帮助临床医师考虑是否对潜在耐药病原体行抗生素覆盖。
音乐,是一种能勾人魂魄的东西。在它的环绕下,我的背沉重地粘在了椅背上,整个人都快埋进靠椅里了。她双腿并得很拢,略微右倾,十指交叉着,放在两腿之间。她的眼光,如同射穿了我的心,嘴角又一次微微上扬,真的很细微。“想家了?”她身子前倾问道,伴随而来的,是一股浓烈的香水味,略带刺鼻。“想。”这是我今晚最简短的回答,因为我在沉默,是一种想家时一贯的沉默,没有人能分享和述说。
(4)PSI(pneumonia severity index)评分:基于20项临床资料对肺炎患者进行累积评分,根据评分结果分为5个风险等级,随着风险等级的升高,患者30 d死亡率随之增加。PSI评分常用来识别短期死亡风险低的患者以及可能需要门诊治疗的患者[16-20]。
(5)CURB-65(confusion blood,urea nitrogen,respiratoryrate,blood pressure-65)评分:根据临床资料对肺炎患者进行累积评分,评分0~1分30 d死亡风险低,评分2分30 d死亡风险中等,评分>3分30 d死亡风险高[21]。
1.5 统计学处理
采用SPSS 22.0软件进行统计分析。计量资料若符合正态分布和方差齐性以均值±标准差表示,组间比较采用SNK(Student Neuman Keuls)检验。若计量资料不服从正态分布和(或)不满足方差齐性以中位数(25%分位数~75%分位数)表示,组间比较Kruskal-Wallis H检验。计数资料以频数表示,比较采用R×C(row×column)表卡方检验或Fisher精确检验,并使用Bonferroni校正。P≤0.05为差异有统计学意义。
2 结果
2.1 一般资料
(1)各个风险组比较如表1所示,高风险MDR组患者与低、中风险组相比,男性患者居多,年龄较大,住院周期长,基础疾病较多,多具有近期抗生素使用史,肺炎严重程度重,ICU入住率高,死亡率高(差异具有统计学意义,P<0.05)。
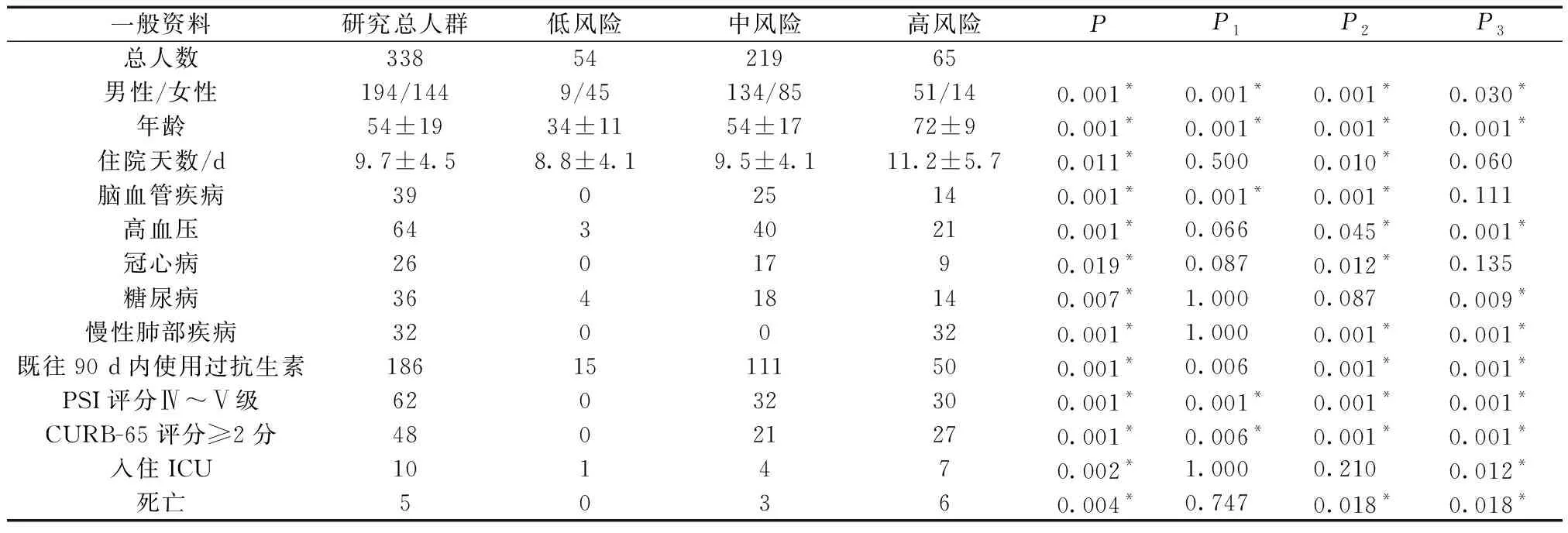
表1 各MDR风险组一般资料比较Table 1 Comparisons of general information among MDR risk groups
(2)MDR病原体组一般资料:如表2所示,MDR病原体感染的患者,以男性居多,年龄较大,多合并有慢性肺部疾病,多有近期抗生素使用史,死亡率高(差异具有统计学意义,P<0.05)。
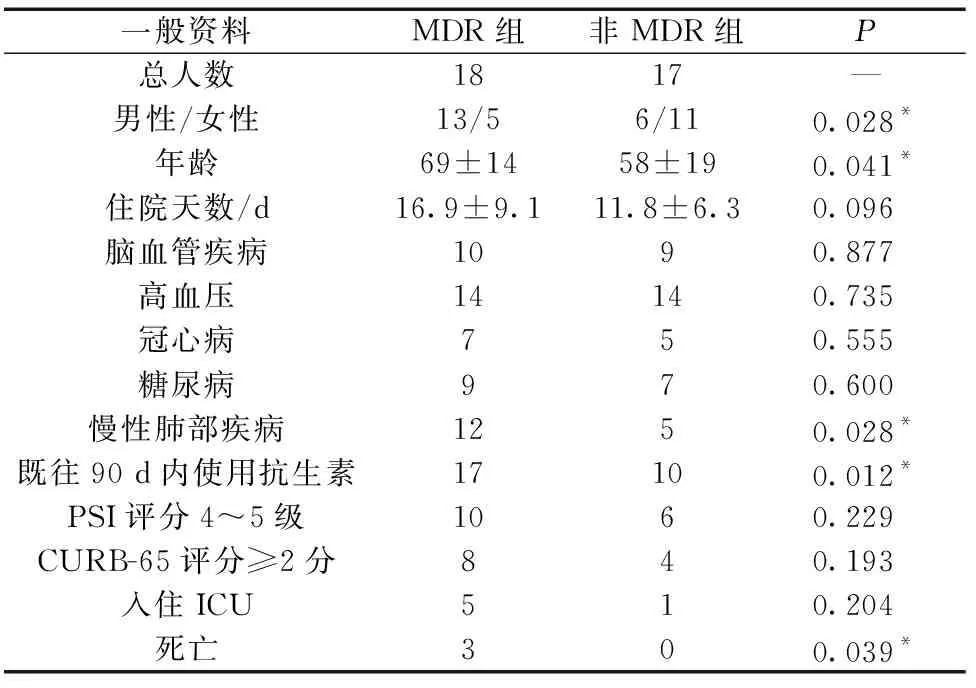
表2 病原学组一般资料Table 2 General information of the pathogen groups
2.2 临床资料
(1)如表3所示,病原学阳性患者中,MDR病原体组患者18人,非MDR病原体组患者17人。其中MDR病原体组共检测出菌株23,其中革兰阴性菌21株,革兰阳性菌1株,真菌1株;非MDR病原体共检测出菌株25株,其中革兰阴性菌13株,革兰阳性菌7株,真菌5株。

表3 病原学阳性组病原体种类比较Table 3 Comparison of species in the positive results of pathogen culture
(2)各个MDR风险组血PCT及各项炎症指标比较:如表4所示,低、中、高风险组患者PCT水平依次降低,差异具有统计学差异(P<0.05),中、高风险组PCT水平差异不明显,低、中风险组及低、高风险组有明显差异。白细胞计数、中性粒细胞计数、C反应蛋白水平,在低、中、高风险 MDR组中依次升高,差异具有统计学意义(P<0.05)。低、中、高风险组血沉水平无明显差异(P>0.05)。
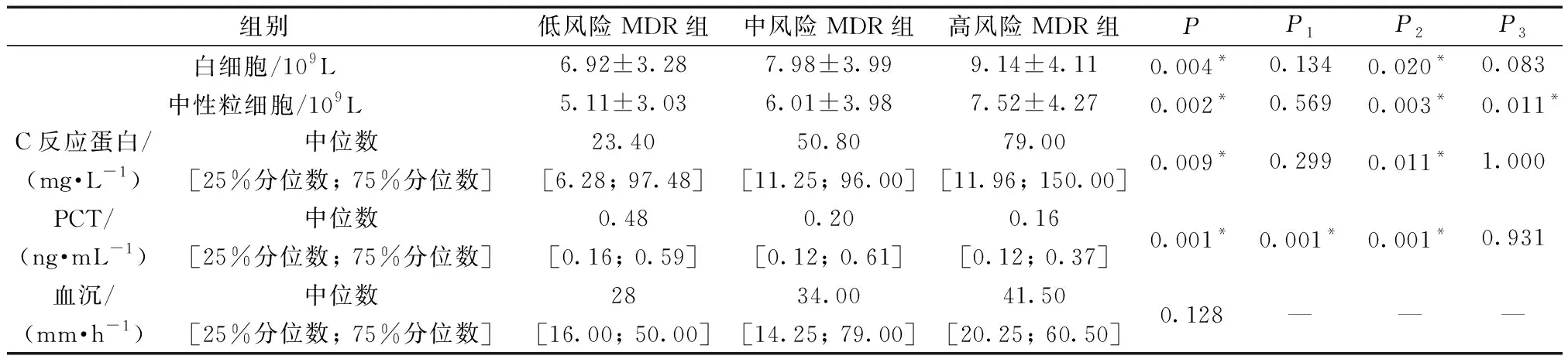
表4 各MDR风险组临床资料比较Table 4 Comparison of clinical data among MDR risk groups
(3)MDR病原体组血PCT及各项炎症指标比较:如表5所示,MDR组PCT水平低于非MDR组,差异具有统计学意义(P<0.05)。MDR组和非MDR组在白细胞计数、中性粒细胞计数、C反应蛋白、血沉等水平无明显差异(P>0.05)。
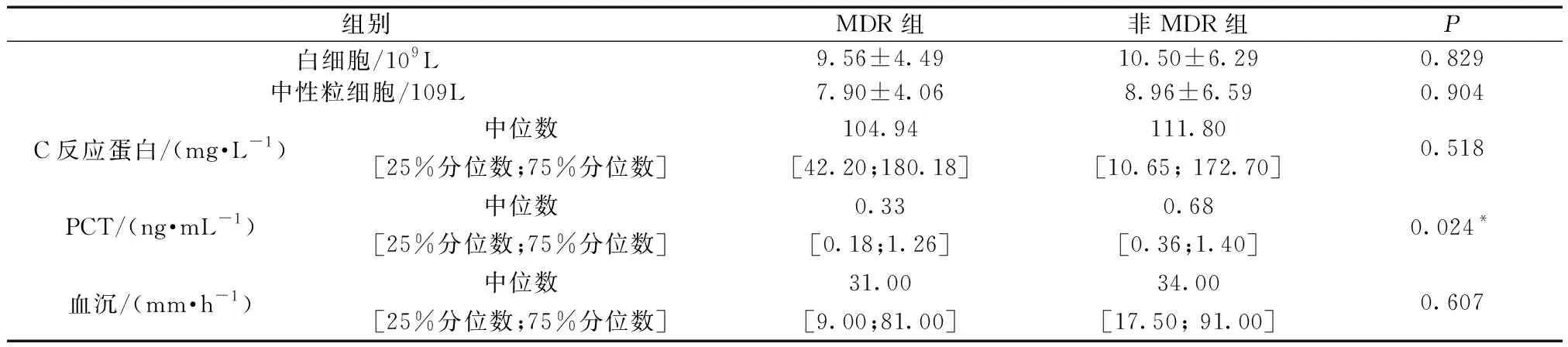
表5 病原学组临床资料比较Table 5 Comparisons of clinical data in the etiology groups
2.3 相关性分析
PCT与PES评分的相关性分析: 使用Spearman等级相关分析法分析显示 (表6), PCT水平与PES

表6 PCT水平与PES评分的相关性分析Table 6 Correlation analysis of PCT level and PES score
2.4 对感染MDR危险因素的多因素Logistic回归分析
将MDR病原学组一般资料(表2)中有统计学差异的4个因素:性别、年龄、慢性肺部疾病、既往90 d内抗生素使用纳入多因素Logistic回归分析,结果发现年龄和既往90 d内抗生素使用是感染MDR病原体的独立危险因素(表7)。
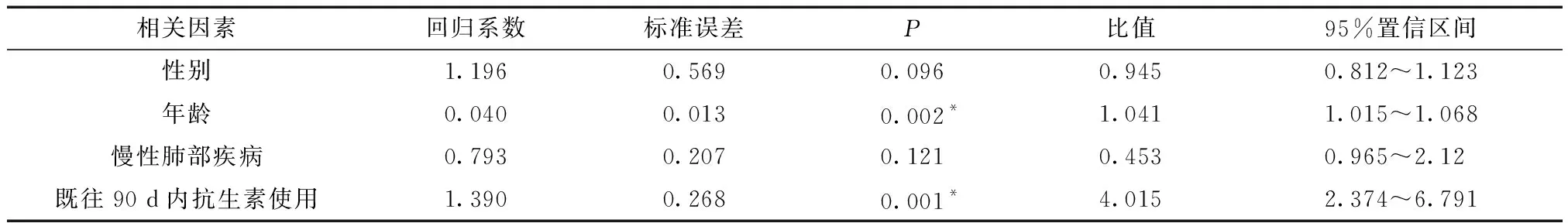
表7 MDR病原体感染危险因素的多因素Logistic回归分析结果Table 7 Multivariate Logistic regression analysis of risk factors for MDR pathogen infection
3 讨论
目前CAP治疗方案仍是基于可能致病病原体和临床症状的经验性治疗[22]。在细菌性CAP中,及时启动抗感染治疗至关重要,延迟治疗可能导致死亡率的增加[23]。当CAP患者病原学尚未明确时,临床医师在抗生素治疗同时需对患者进行耐药病原体感染的风险评估,做出最优的抗生素治疗方案,缩短患者病程,及减少抗生素滥用的发生[24]。低、中、高风险组患者PCT水平依次降低,差异具有统计学差异(P<0.05),MDR组PCT水平低于非MDR组,差异具有统计学意义(P<0.05)。使用Spearman等级相关分析显示PCT水平与PES评分负相关,随着PES评分的升高即随着耐药风险的升高,PCT水平反而降低。对感染MDR病原体的多因素Logistic回归分析提示年龄和既往 90 d 内抗生素使用是感染MDR病原体的独立危险因素。因此,尚未明确病原学的CAP患者,依据PCT指导抗生素使用时,对于PCT水平不高的CAP患者,需综合患者既往用药史及年龄,不排除MDR病原体感染的可能。
研究表明产广谱β内酰胺酶肠杆菌感染感染的主要危险因素有:反复使用抗菌药物、留置导管(如中心静脉或动脉置管、经皮胃或空肠造瘘管、导尿管等)、存在结石或梗阻、反复住院、曾入住ICU、老年人、糖尿病等[25-27]。MRSA(meticillin-resistant staphylococcus aucreus)感染的危险因素有:男性,年龄>74岁、糖尿病、COPD(chronic obstructive pulmonary disease)、近期住院史、近期氟喹诺酮类药物使用史、重症肺炎等。铜绿假单胞菌感染的危险因素有:近期住院史、免疫抑制、COPD、偏瘫、近期吸入糖皮质激素、近期使用β内酰胺类/头孢菌素类/碳青霉烯类抗生素、重症肺炎等[28]。从以上危险因素中可以看出,共同点是近期住院史和近期抗生素使用史。研究中病原学明确的MDR组与非MDR组相比,在性别比例、年龄、既往90 d内抗生素使用史、慢性呼吸系统疾病史上有明显差异,差异具有统计学意义。且对感染MDR病原体危险因素的多因素Logistic回归分析显示,既往90 d内抗生素使用史是感染MDR病原体的独立危险因素,这与研究结果相似。
老年患者呼吸系统的屏障和免疫功能衰减,呼吸道上皮细胞减少,黏膜变薄,腺体萎缩,免疫球蛋白减少及器官的储备能力下降,多存在呼吸道纤毛摆动减弱、呼吸器官衰老、肺泡组织弹性降低及支气管肺泡组织弹性降低。因而老年患者的呼吸道易造成分泌物淤积,极易成为细菌的繁殖场所[28]。老年患者多合并多种基础疾病,且其机体的自身免疫力降低,增加了呼吸道感染的机会。并且老年患者为慢性肺部疾病的高发人群,此类疾病患者肺部气流受阻,可造成MDR病原体在气道定植增加,增加气道黏液分泌,破坏纤毛的活力,甚至形成生物被膜,引起上皮结构受损,降低肺的清除能力,进而增加MDR病原体的感染风险。研究结果显示,高风险MDR组患者年龄大于低、中风险MDR组年龄,且多合并慢性肺部疾病,差异具有统计学意义。病原学阳性MDR组患者与非MDR组相比,多合并慢性肺部疾病,且年龄较大,差异具有统计学意义。且对感染MDR病原体危险因素的多因素Logistic回归分析显示,年龄是感染MDR病原体的独立危险因素,这与前人研究结果相似。
生理情况下,甲状腺C细胞产生极少量的PCT。当细菌感染时,除甲状腺C细胞外,肝脏的巨噬细胞和单核细胞,肺、肠道组织的淋巴细胞及内分泌细胞都能合成分泌PCT,此时血清PCT水平会明显升高。Oberhoffer等[29]研究表明,脂多糖可直接促进PCTmRNA的表达和蛋白质翻译,在短时间内诱导大量PCT生成。Dandona等[30]指出细菌内毒素是诱导PCT产生的最主要刺激因子,健康人注射少量的细菌内毒素就能刺激PCT的合成 。临床上高水平的PCT表明严重的感染可能,需要抗生素治疗,低水平PCT表明轻度的临床感染可能,可无须抗生素治疗[31]。病原学阳性的MDR组,以革兰阴性杆菌感染为主。革兰阴性菌细胞壁由脂多糖组成,以产生内毒素为主,可直接刺激机体产生和释放大量的PCT,从而引起PCT的显著升高。MDR病原体可形成生物膜物理性屏障从而降低菌体内药物浓度以及增厚细胞壁和改变脂多糖结构使抗菌药物的渗透减少等,这成为阻碍抗生素穿透生物被膜的一道屏障[32]。同时细菌细胞壁增厚、生物被膜的存在也会减少细菌毒素的生成及释放,可能使革兰阴性菌为主的MDR病原体组的内毒素的生成及释放受到抑制,因而PCT水平受到抑制。另外老年患者气道黏膜萎缩,小气道塌陷,IgA分泌减少,T细胞水平下降,中性粒细胞趋化能力减弱,且常合并基础病,如糖尿病、慢性肺部疾病等,极大降低了老年患者的免疫力[36]。甲状腺C细胞,肝脏的巨噬细胞、单核细胞,肺、肠道组织的淋巴细胞及内分泌细胞功能减弱,造成PCT的合成及分泌减少,因而血PCT水平升高不明显。MDR病原体组患者年龄较大,多合并肺部疾病,近期有抗生素使用史,以上因素可能是其PCT水平不高的原因。
白细胞/中性粒细胞计数、C反应蛋白、血沉等是临床上常用的炎症指标,对细菌感染的特异性较低。除细菌感染外,妊娠、剧烈运动、饱餐、高温及严寒可引起白细胞及中性粒细胞的升高;结缔组织病、心脑血管疾病、代谢综合征等疾病可引起C反应蛋白的升高;结缔组织病、组织损伤及坏死、动脉粥样硬化、慢性肾炎等均可引起血沉的升高。各组间在性别、糖尿病、动脉粥样硬化、季节等存在差异,因此不排除以上因素引起的非特异性感染指标的升高,需要排除干扰因素后更深入的研究。
研究样本量相对较少,病原体检测阳性率较低,这可能与病原学留取的规范性,病原学送检的及时性、感染的严重程度、病原学类型有关。此外,研究结果应谨慎解释,因为在其他地区可能出现不同的耐药病原体和不同的抗生素耐药性。在进一步的研究中,大量纳入研究人群,扩大研究地域范围,评估更多的检验指标和耐药病原体感染的危险因素,以探究耐药病原体感染的临床特征。
综上所述,所研究MDR病原体组PCT水平低于非MDR病原体组,以革兰阴性菌感染为主,患者以男性居多,年龄较大,多合并慢性肺部疾病,多具有近期抗生素使用史,死亡率高。故临床上依据PCT水平指导抗生素使用时,需结合患者年龄、用药史等资料,考虑PCT水平低时仍存在的感染,尤其是MDR病原体的感染。因此依据PCT水平指导抗菌药物治疗时需要谨慎分析。
4 结论
MDR病原体感染的患者以革兰阴性菌感染为主,患者以男性居多,年龄较大,多合并慢性肺部疾病,多具有近期抗生素使用史,死亡率高。年龄和既往90 d内抗生素使用史是CAP患者感染MDR病原体的独立危险因素。对于年龄较大且近期有抗生素使用史的CAP患者,其PCT水平可能升高不明显。虽然PCT水平能反应感染的严重程度,但临床上依据PCT水平指导抗生素使用时,需结合患者的年龄及近期抗生素使用史,考虑PCT水平低时仍存在的感染,尤其是MDR病原体的感染。

