手术前后血流流变学、血流动力学参数变化对全髋关节置换术后管理的指导价值
李晓龙 苏振炎 张益宏 姬健钧
(开封市中心医院骨科二病区,河南开封 475000)
全髋关节置换术(total hip arthroplasty,THA)可有效缓解髋关节疼痛、改善功能障碍,提高生活质量[1,2]。但是THA的手术过程复杂、创伤大,且手术人群多为身体机能差、合并症多的老年患者,因此增加了THA的术后管理难度。假体周围骨折、恶心呕吐、感染、下肢深静脉血栓形成(deep vein thrombosis,DVT等术后并发症显著延长THA术后的平均住院时间。我国THA术后平均住院时间为(13.1±3.5)d[3],显著长于欧美国家的(5.3±1.6)d[4]。DVT是THA术后最常见的并发症[5],如何预测DVT发生对THA术后管理尤为重要。近年来,临床上寻找了多种指标来预测DVT 的发生,但受患者自身纤溶系统和凝血系统之间的差异影响[6],指标的特异度和灵敏度均不高。监测患者自身血流流变学、血流动力学参数变化可以避免自身纤溶系统和凝血系统带来的影响,更好地反映了血液状态和静脉血流速度。本研究通过动态监测THA术前及术后血流流变学、血流动力学参数,从而指导THA术后管理,现报道如下。
1 资料与方法
1.1 纳入与排除标准
纳入标准:①术前肝、肾、心、肺等脏器功能无明显异常;②术前2 周内未使用抗凝类药物;③美国医师协会麻醉分级(American Society of Anesthesiolo⁃gists,ASA)为Ⅰ级或Ⅱ级;④术前红细胞压积(hema⁃tocrit,HCT)>35%;⑤临床资料完整。
排除标准:①恶性肿瘤者;②血液系统疾病者;③长期服用免疫抑制剂者;④纤维蛋白溶解异常、纤维蛋白原异常、血栓抑制剂缺乏等先天性高凝状态者;⑤经超声或相关检查提示术前存在静脉血栓或静脉曲张的患者。
1.2 研究对象
依据纳入和排除标准,前瞻性选择2017 年1 月至2018 年12 月开封市中心医院行THA 治疗的61 例患者。其中男29 例,女32 例,年龄62~78 岁,平均年龄(69.5±8.5)岁。本研究经开封市中心医院伦理委员会批准,所有患者均签署知情同意书。
1.3 监测方法及观察指标
1.3.1 血流动力学参数监测:采用多功能监护仪(贵州贝森特医疗科技有限公司,型号:BeneView T5)动态监测所有患者术前、术后1 h 及术后1 d 的平均动脉压(mean artery pressure,MAP)、心率(heart rare,HR)、中心静脉压(central venous pressure,CVP)。
1.3.2 血流流变学参数监测:所有入组患者术前、术后1 h、术后1 d 分别抽取静脉血4 ml,采用全自动血液流变仪(泰安市康宇医疗器械有限公司,型号:HF5000)检测纤维蛋白原(fibrinogen,FIB)、HCT、红细胞聚集指数、血浆黏度、全血高切黏度、全血中切黏度、全血低切黏度等。
1.3.3 术后DVT 情况及分组:根据患者术后的临床症状、血清D-二聚体、超声检查等相关检查指标,判断患者术后是否出现DVT,将发生DVT 的患者纳入DVT组,未发生DVT的患者纳入非DVT组。
1.3.4 观察指标:记录DVT 组及非DVT 组患者术前、术后1 h、术后1 d 的血流流变学及血流动力学参数,计算各时间点之间的变化幅度(△1=术后1 h-术前,△2=术后1 d-术前,△3=术后1 d-术后1 h)。
1.4 统计学方法
使用SPSS 24.0统计学软件进行统计学分析。计量资料经统计学分析均符合正态分布,以表示,采用t检验进行比较;率的比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组一般情况
61例患者THA术后围手术期内24例(39.3%)出现DVT,37 例(60.7%)未出现DVT。两组患者的性别、年龄、ASA 分级、体重指数(body mass index,BMI)、术中失血量、术中输液量、术中输血量以及手术时间的比较,差异均无统计学意义(P>0.05,表1)。
2.2 两组的血流动力学参数
DVT组术前、术后1 h、术后1 d的MAP、HR、CVP与非DVT 组比较,差异均无统计学意义(P>0.05)。DVT 组及非DVT 组术后1 h、术后1 d 的MAP、HR、CVP 与术前比较,差异均有统计学意义(P<0.05)。DVT组MAP、HR、CVP的△1、△2、△3与非DVT组对比,差异有统计学意义(P<0.05)。详见表2。
2.3 两组的血流流变学参数
DVT组术前、术后1 h、术后1 d的FIB、HCT、红细胞聚集指数、血浆黏度、全血高切黏度、全血中切黏度、全血低切黏度与非DVT组比较,差异均无统计学意义(P>0.05)。DVT组及非DVT组术后1 h、术后1 d的FIB、HCT、红细胞聚集指数、血浆黏度、全血高切黏度、全血中切黏度、全血低切黏度与术前比较,差异均有统计学意义(P<0.05)。DVT 组FIB、HCT、红细胞聚集指数、血浆黏度、全血高切黏度、全血中切黏度、全血低切黏度的△1、△2、△3 与非DVT 组比较,差异均有统计学意义(P<0.05)。详见表3。
3 讨论
DVT作为THA术后的常见并发症,容易引发致死性肺栓塞[7,8]。本研究发现THA围手术期出现DVT的比率为39.3%,大多无明显临床症状,主要以D-二聚体升高及超声检查所发现,与既往研究结果一致[8,9]。有报道显示高龄、合并糖尿病、BMI较高、麻醉方式、饮酒、吸烟等是DVT的高危因素[10-15],但仍未形成统一共识。
本研究发现DVT组与非DVT组患者在年龄、BMI、手术时间等因素的差异均不具有统计学意义(P>0.05)。而DVT 组及非DVT 组术后1 h、术后1 d 的MAP、HR、CVP、FIB、HCT、红细胞聚集指数、血浆黏度、全血高切黏度、全血中切黏度、全血低切黏度与术前比较,差异有统计学意义(P<0.05),说明THA术后患者均出现一定程度的血液黏稠度增加、血流速度缓滞现象。导致这一现象的原因可能与THA手术过程复杂有关,因为手术创伤大,需要使用麻醉类药物,术后需要卧床休息,而术后长时间卧床休息会导致下肢血液循环变缓,进而激活纤溶系统和凝血系统,增加血液黏稠度,使血液处于高凝状态[16]。血液高凝状态和静脉血流滞缓也是DVT的两个主要原因[16,17]。本研究发现DVT 组和非DVT 组在术前、术后1 h 和术后1 d 的MAP、HR、CVP、FIB、HCT、红细胞聚集指数、血浆黏度、全血高切黏度、全血中切黏度、全血低切黏度比较,差异均无统计学意义(P>0.05),可能是纳入对象自身的纤溶系统和凝血系统存在差异,以及纳入病例数偏少对结果产生一定影响。为规避患者纤溶系统和凝血系统之间差异,对术前、术后1 h、术后1 d 的MAP、HR、CVP、FIB、HCT、红细胞聚集指数、血浆黏度、全血高切黏度、全血中切黏度、全血低切黏度进行差值分析,结果发现DVT 组与非DVT 组比较,差异有统计学意义(P<0.05),可见DVT组患者THA术后的血流动力学、血流流变学等指标较术前改变幅度较大,且术后1 d内仍未能有效缓解或者仍持续改变者,更容易出现DVT,说明这类患者的自身纤溶系统和凝血系统对麻醉类药物、手术应激、长期卧床等因素反应更加敏感。
表2 两组患者血流动力学参数比较()
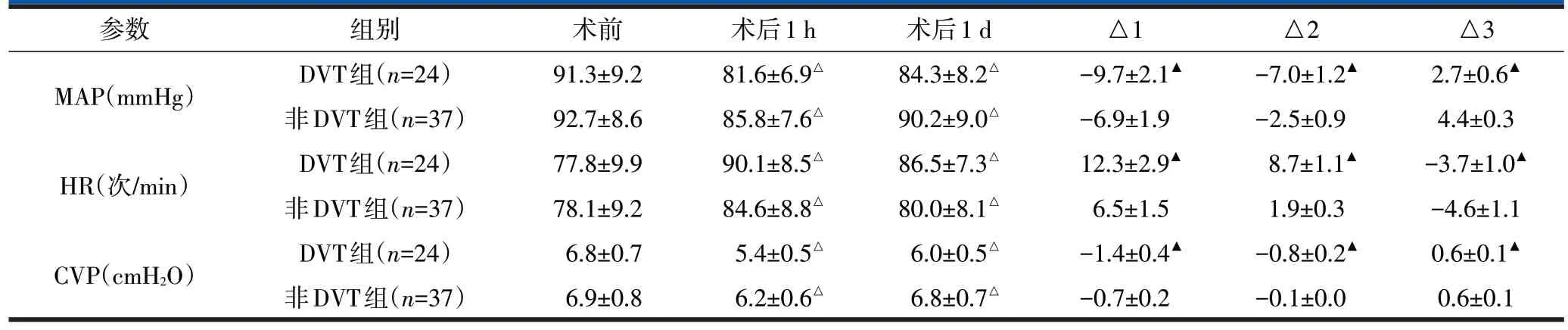
表2 两组患者血流动力学参数比较()
注:△与术前比较,P<0.05;▲与非DVT组比较,P<0.05
表3 两组患者血流流变学参数比较()
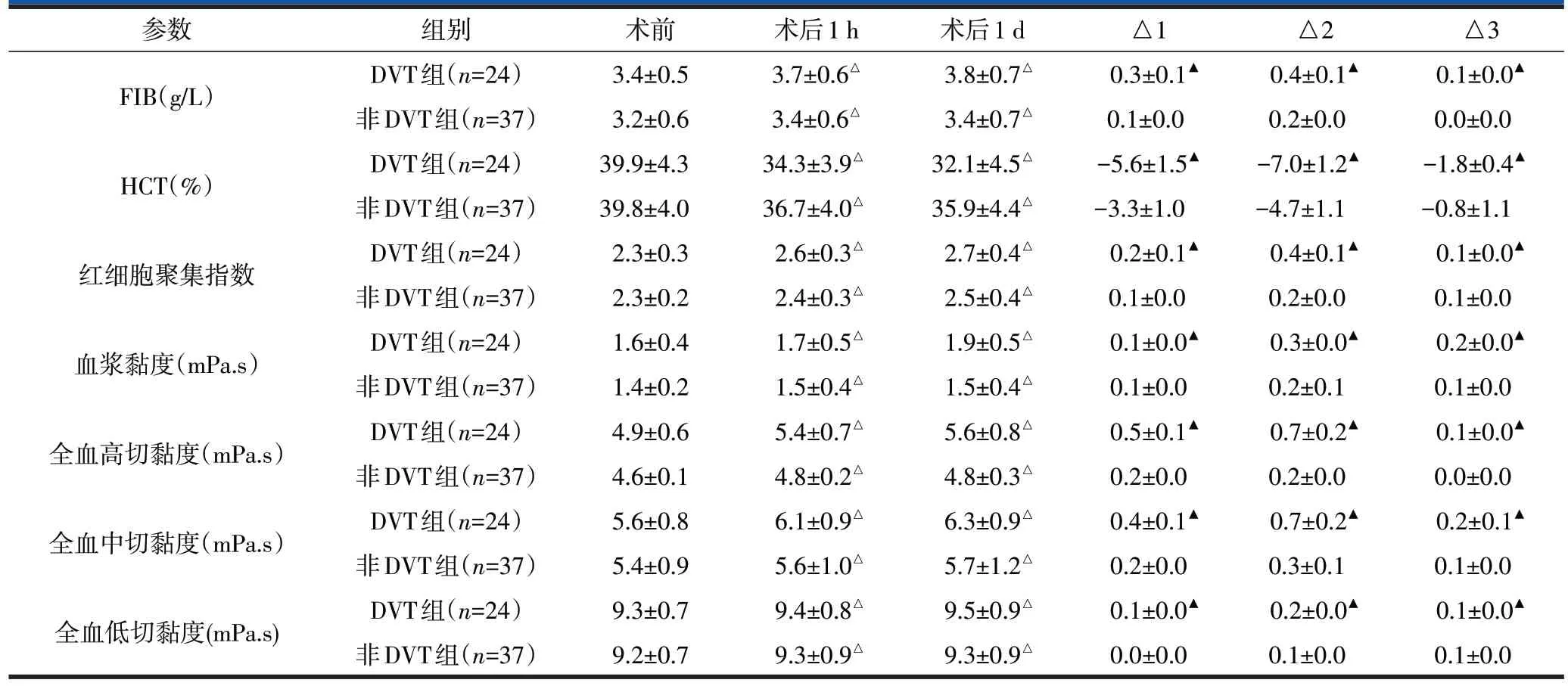
表3 两组患者血流流变学参数比较()
注:△与术前比较,P<0.05;▲与非DVT组比较,P<0.05
对于血液黏稠度、血流速度较术前改变幅度较大者或改变幅度仍在进一步扩大者,必要时应采取有效的干预措施:①借助重力原理,协助患者进行适当的抬腿训练(双下肢抬高)、下肢屈伸运动、股四头肌收缩运动、踝泵运动等,促使下肢静脉血液回流,降低DVT风险;②进行双下肢向心按摩,同时采取小腿-大腿静脉泵、空气波压力治疗仪等加压方式来改善患者下肢的血液淤滞现象[18];③睡觉时穿上医用弹力袜(有压力阶梯),促使其血液循环,降低血栓发生概率;④定期测量患肢皮温和周径,询问患者主观感受,根据病情,适当采用低分子肝素钠、利伐沙班等相关抗凝类药物进行抗血栓治疗[19,20]。
综上,THA术后患者均会出现一定程度的血液黏稠度增加、血流速度缓滞现象。需要密切关注THA术后血液黏稠度、血流速度较术前改变幅度较大者或改变幅度仍在进一步扩大者,必要时应采取有效干预措施。

