右心房压力联合二氧化碳通气当量斜率预测慢性血栓栓塞性肺动脉高压患者预后的价值研究
李文婷,袁平,吴常伟,刘锦铭
慢性血栓栓塞性肺动脉高压(CTEPH)是指来自右心或静脉系统的血栓,引起一次或反复发生的肺血栓栓塞导致的血栓机化、肺动脉管腔狭窄甚至闭塞、肺血管重塑等一系列病理改变所引起的肺动脉压力升高,最终导致右心功能衰竭的一组临床综合征。目前认为血栓机化和肺血管重塑是CTEPH 的关键组成部分[1]。该病自然预后较差,尽早对CTEPH患者进行预后评估,具有重要的临床意义。
右心漂浮导管检查及肺动脉造影为诊断CTEPH 的“金标准”。右心导管检查可明确血流动力学情况,是评估右心功能和预后的重要工具之一[2]。近年来,心肺运动试验(CPET) 也逐渐成为评价预后的检查手段,是一种能够全面客观地把握患者的运动反应、功能受损程度和心肺功能储备的无创性检测方法[3]。本文目的在于研究有创右心导管检查和无创心肺运动试验对于CTEPH 患者不良心血管事件发生的预测价值,并探讨两者联合是否能提高预测效能。
1 资料与方法
研究对象:回顾性纳入了2012年1月至2016年1月在同济大学附属上海市肺科医院首次诊断为CTEPH 的患者71例,纳入的CTEPH 患者均无手术指证。71例患者中有3例失访,1例死于非心血管原因,此4例患者未纳入研究。纳入研究的67例患者的平均年龄为(59.13±12.44)岁,其中男性26例,女性41例。单用5-磷酸二酯酶抑制剂治疗25例,单用内皮素受体拮抗剂治疗4例,单用前列环素类似物治疗6例,采用5-磷酸二酯酶抑制剂联合内皮素受体拮抗剂或5-磷酸二酯酶抑制剂联合前列环素类似物(双药联合治疗)25例,无靶向药物治疗7例。随访时间为1.5~76.0 个月,随访中位时间为49.0 个月。期间有10例患者因急性心力衰竭事件再住院,8例患者因心血管事件死亡。此18例患者为事件组,其余49例为无事件组。排除标准:合并其他心肺疾病的患者;肝、肾等重大器官功能异常患者;影响激素代谢的疾病或使用影响激素代谢药物的患者;存在心肺运动试验禁忌证的患者。
一般资料:记录患者的相关临床资料,包括年龄、性别、身高、体重,计算体重指数(BMI)、六分钟步行距离(6MWD)、N 末端B 型利钠肽原(NT-proBNP)、世界卫生组织肺动脉高压功能分级(WHO-FC)。
记录右心导管测得的血流动力学参数包括肺血管阻力(PVR)、平均右心房压(mRAP)、平均肺动脉压(mPAP)、平均肺毛细血管楔压(mPAWP)和心脏射血指数(CI)。记录心肺运动试验参数包括心率、运动负荷、氧脉搏、摄氧量、二氧化碳(CO2)排出量、分钟通气量、潮气末氧分压、潮气末CO2分压等。采用V-slop 法确定无氧阈点。摄氧效率平台采用连续90 s 的摄氧量/min 通气量的最大平均值。CO2通气当量(VE/VCO2)斜率为从运动开始到通气补偿点间的斜率。
研究终点和随访:本研究纳入的CTEPH 患者均以药物治疗,记录患者的靶向药治疗方案。患者出院后每3 个月随访一次,随访方法为门诊随访或电话随访。本研究的临床终点为急性心力衰竭住院和心血管死亡的复合事件。无事件患者的末次随访时间为2018年12月。如临床事件的诊治过程在外院发生,则以病历资料为金标准。
统计学方法:数据分析采用SPSS17.0 软件处理。符合正态分布的连续变量用均数±标准差()表示,组间比较用独立样本t检验;不符合正态分布的计量资料用中位数(四分位数)表示,组间比较采用MannWhitney U 检验;分类变量采用构成比表示,组间比较用卡方检验。采用单因素和多因素Cox 比例风险回归模型(逐步回归法)筛得独立预测因素。ROC 曲线确定AUC值和最佳截定值。如获得多个独立预测因素,则根据最佳截定值将其联合分组后构建新的多因素Cox 比例风险回归模型以评价联合预测的效能。采用Kaplan-Meier 曲线进行生存分析。P<0.05 定义为差异有统计学意义。
2 结果
2.1 两组患者一般资料、血流动力学参数及心肺运动试验参数的比较(表1、2)
事件组与无事件组患者在性别、年龄、体重指数、六分钟步行距离、NT-proBNP、WHO-FC、靶向药治疗方法方面的差异无统计学意义。在血流动力学方面,事件组PVR、mRAP 高于无事件组,差异有统计学意义(P<0.01),两组间mPAP、mPAWP、CI 的差异无统计学意义。在心肺运动试验方面,事件组的峰值运动负荷、峰值氧脉搏、峰值摄氧量、无氧阈时潮气末CO2分压、峰值潮气末CO2分压低于无事件组,事件组的VE/VCO2斜率、无氧阈时潮气末氧分压、峰值潮气末氧分压高于无事件组,差异均有统计学意义(P<0.05)。其余心肺运动试验的参数在两组间的差异均无统计学意义(P>0.05)。
2.2 单因素Cox 比例风险回归分析(表3)
单因素分析显示:NT-proBNP、PVR、mRAP、峰值氧脉搏、峰值运动负荷、峰值摄氧量、无氧阈时潮气末氧分压、峰值潮气末氧分压、无氧阈时潮气末CO2分压、峰值潮气末CO2分压、VE/VCO2斜率可预测CTEPH 患者的急性心力衰竭事件和心血管死亡事件。
表1 两组患者一般资料、血流动力学参数的比较()

表1 两组患者一般资料、血流动力学参数的比较()
注:6MWD:六分钟步行距离;WHO-FC:世界卫生组织肺动脉高压功能分级;NT-proBNP:N 末端B 型利钠肽原;mRAP:平均右心房压;mPAP:平均肺动脉压;mPAWP:平均肺毛细血管楔压;PVR:肺血管阻力;CI:心脏射血指数。*:中位数(四分位数)。1 mmHg=0.133 kPa
表2 两组患者心肺运动试验参数的比较()

表2 两组患者心肺运动试验参数的比较()
注:VE/VCO2 斜率: 二氧化碳通气当量斜率。1 mmHg=0.133 kPa

表3 单因素Cox 比例风险回归分析结果
构建多因素Cox 比例风险回归分析(表4):mRAP 和VE/VCO2斜率是CTEPH 患者急性心力衰竭和心血管死亡事件的独立预测因素,向前逐步法和向后逐步法结果是一致的。

表4 多因素Cox 比例风险回归分析结果
2.3 ROC 曲线
将多因素Cox 比例风险回归分析中得出的两个独立预测因素mRAP 和VE/VCO2斜率进行ROC 曲线绘制,mRAP 的AUC值 为0.73,P值 为0.004。VE/VCO2斜率的AUC值为0.74,P值为0.003。
根据约登指数(敏感度+特异度-1)的最大值确定最佳截定值。mRAP 的最佳截定值为6 mmHg(1 mmHg=0.133 kPa),敏感度为77.6%,特异度为72.2%。VE/VCO2斜率的最佳截定值为55.61,敏感度为55.6%,特异度为91.8%。
2.4 Kaplan-Meier 生存曲线(图1)
按照mRAP 和VE/VCO2斜率的最佳截定值将患者分为mRAP>6 mmHg(n=24)和mRAP ≤6 mmHg(n=43);VE/VCO2斜率>55.61(n=14)和VE/VCO2斜率≤55.61(n=53)并进行Kaplan-Meier 生存曲线分析。Kaplan-Meier 生存曲线显示,与mRAP ≤6 mmHg 患者比较,mRAP>6 mmHg 的患者无事件生存率更低,log-rank值为14.18,P<0.001。与VE/VCO2斜率≤55.61 患者比较,VE/VCO2斜率>55.61的患者无事件生存率更低,log-rank值为20.85,P<0.001。
2.5 mRAP 和VE/VCO2 斜率的联合预测价值(表5)
联合mRAP 和VE/VCO2斜率的最佳截定值,将患者分为:mRAP >6 mmHg、VE/VCO2斜率>55.61(n=8);mRAP >6 mmHg、VE/VCO2斜 率≤55.61(n=16);mRAP ≤6 mmHg、VE/VCO2斜 率>55.61(n=6);mRAP ≤6 mmHg、VE/VCO2斜 率≤55.61(n=37)4 种类型。以mRAP ≤6 mmHg、VE/VCO2斜率≤55.61 患者作为参照,将联合因素和表3 中的因素构建新的多因素Cox 比例风险回归模型,结果显示:mRAP >6 mmHg、VE/VCO2斜率>55.61 患者的HR=24.263,95%CI:5.000~117.743,P<0.001,提示当患者 的mRAP>6 mmHg、VE/VCO2斜 率>55.61 时,发生急性心力衰竭和心血管死亡事件的风险为mRAP ≤6 mmHg、VE/VCO2斜率≤55.61患者的24.263 倍。mRAP >6 mmHg、VE/VCO2斜率≤55.61 患者和mRAP ≤6 mmHg、VE/VCO2斜率>55.61 患者相对于mRAP ≤6 mmHg、VE/VCO2斜率≤55.61 患者的风险倍数分别为8.580 倍和13.728 倍。
采用Kaplan-Meier 曲线进行生存分析(图2),mRAP >6 mmHg、VE/VCO2斜 率>55.61 患者的无事件生存率低于mRAP >6 mmHg、VE/VCO2斜率≤55.61,mRAP ≤6 mmHg、VE/VCO2斜率>55.61和mRAP ≤6 mmHg、VE/VCO2斜率≤55.61 的患者,log-rank值 为28.45,P<0.001。mRAP 和VE/VCO2斜率联合后的log-rank值高于单个指标,提示两者联合后的预测效能更高。

图1 Kaplan-Meier 生存曲线

表5 mRAP 和VE/VCO2 斜率的联合预测的Cox 比例风险分析
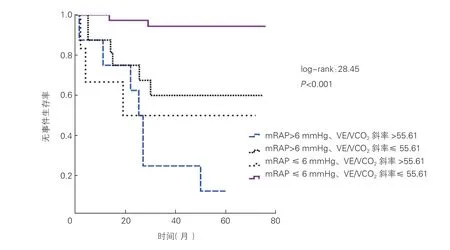
图2 Kaplan-Meier 生存曲线
3 讨论
CTEPH 是指一次或反复发生的肺血栓栓塞导致血栓机化、肺动脉管腔狭窄闭塞、肺血管重塑,从而引起肺动脉压力进行性升高,最终导致右心室衰竭的一组临床综合征。曾经的数据显示,未经治疗的CTEPH 自然预后极差[4]。近年来,随着CTEPH诊治水平的提高及靶向药物的应用,CTEPH 的生存率逐渐得到改善[5]。
早期识别高危的CTEPH 患者并给予合理的治疗方案尤为重要。目前有多个指标可以从不同的病理生理角度来评价肺动脉高压疾病的严重性,如肺血管阻力、右心房压力、心排血量、NT-proBNP、六分钟步行距离[6]。然而,每个指标只能反应部分的病理生理改变。尚无单一指标可以全面反映肺动脉高压的严重程度并预测预后。由此,指南推荐应用多项指标,从不同病理生理角度来综合评价肺动脉高压的严重程度,识别高危患者并评价预后[7]。本研究发现,NT-proBNP 血流动力学参数包括肺血管阻力、平均右心房压,心肺运动试验的多项指标均可预测CTEPH 患者的心力衰竭和心血管死亡事件,其中,右心导管测得的平均右心房压和心肺运动试验的VE/VCO2斜率为独立预测因素。
右心导管测得的血流动力学是评估右心功能和预后的有效工具之一。近年来的研究显示,心脏射血指数和右心房压力是反映肺动脉高压患者右心功能的主要血流动力学参数[8-12]。本研究发现,右心导管测得的平均右心房压与CTEPH 患者的不良预后独立相关,这和以往研究结果一致[11-12]。本文未发现心脏射血指数的组间差异,分析原因如下,CTEPH 是一种进行性疾病,随着肺血管阻力逐渐增加,导致右心室后负荷增加。早期阶段,通过右心室收缩增强和心室重构,保持心排血量在正常的范围内。到了疾病后期,出现右心室收缩功能下降及心室扩张,心室排血量失代偿下降。但是,心排血量不完全由心室收缩力决定,当右心室收缩功能下降时,可以通过增强右心房的“储血”功能和“收缩腔”功能来代偿心室排血量[13]。因此心脏射血指数也许不能及时反应出病情恶化,而右心房压力的升高则能更及时地反映出右心功能的恶化。
近年来,心肺运动试验因其可在运动状态下整体、准确、定量、客观地评估受试者的心脏和肺循环功能状态,故对于评价肺动脉高压严重程度及预后方面有很好的优越性[14-15]。本研究显示心血管参数如峰值氧脉搏、运动耐力参数如峰值运动负荷、代谢参数如峰值摄氧量、通气参数如VE/VCO2斜率、换气参数包括无氧阈时潮气末CO2分压、峰值潮气末CO2分压等指标均和CTEPH 患者的不良预后相关。提示心肺运动试验可从不同的功能状态整体地评价病情的恶化趋势。
本研究得出VE/VCO2斜率为CTEPH 患者急性心力衰竭住院和心血管死亡的独立预测因素。在以往的研究[16-18]结果中,VE/VCO2斜率也作为肺动脉高压不良结局的预测因素。
VE/VCO2斜率主要反映通气效率,VE/VCO2斜率越大,通气效率越低。其大小和心排血量、死腔量、通气血流比、中枢和外周化学感受器有关[19]。肺动脉高压患者的肺血管阻力升高致右心排血量下降,从而引起通气血流比失调、死腔量增加,进而导致通气效率下降。并且,CTEPH 兼具“肺血管重塑”和“慢性血栓形成”双重病理生理机制,血栓局部的通气灌注失调尤为明显。VE/VCO2斜率从上述角度反映了CTEPH 的病理生理改变,因此可以很好地预测其预后。Berghaus 等[20]的研究提示,在CTEPH 队列中,VE/VCO2斜率和NT-proBNP 的相关系数强于其他心肺运动试验参数。本文的研究对象均为CTEPH 患者,结果也显示了VE/VCO2斜率为心肺运动试验参数中最强的预测因素。近来的研究发现,VE/VCO2斜率对心血管相关事件的预测存在优势。Poggio 等[21]的Meta 分析中(12 篇文献,2 628例患者),VE/VCO2斜率对心力衰竭患者的严重心血管事件的预测效能高于峰值摄氧量。Sarullo等[22]的研究中,VE/VCO2斜率预测心力衰竭患者1年内心血管死亡事件的效能优于峰值摄氧量。本研究的终点事件为心力衰竭和心血管死亡,故VE/VCO2斜率体现出了其预测优势。
在本研究中,有创参数平均右心房压和无创参数VE/VCO2斜率均显现了良好的预测能力。并且,两者联合后构成新的预测模型对CTEPH 患者的预后评估更有价值。新预测模型为CTEPH 患者预测心力衰竭和心血管死亡事件的发生提供了更充分的依据。该模型联合了有创参数和无创参数,从更多的病理生理角度评价了肺动脉高压的严重程度。临床工作中,一旦发现两项指标均升高的患者,需加以重视警惕,提高意识。本研究的不足之处在于单中心、样本量少。国内对CTEPH 的预后风险分层的研究较少,故有待进一步多中心、大样本的研究。
利益冲突:所有作者均声明不存在利益冲突

