退变性腰椎管狭窄患者多裂肌萎缩与椎管狭窄程度的相关性研究
郑桂锋 韩欣颖 李小鹏 厉锋 徐兆万 张扬 陈乃旺 王军
退变性腰椎管狭窄症 ( degenerative lumbar spinal stenosis,DLSS ) 是脊柱外科常见的疾病之一,是指腰椎中央管、侧隐窝、神经根管由于骨性或纤维结构的异常增生,导致管腔内径狭窄、血管神经结构受压而产生一系列的临床症状。其在 50 岁以上的人群中发病率可高达 1.7%~8.0%[1]。以往对 DLSS 的发病原因及发病机制的研究多集中在对三关节复合体退变的研究。近年有关学者开始关注多裂肌与腰椎退变性疾病的相关性,也有研究表明多裂肌退变与慢性下腰痛之间存在密切联系[2-3]。目前已有许多关于 DLSS 与多裂肌萎缩程度的相关研究,但关于 DLSS 患者狭窄节段多裂肌的萎缩程度与椎管狭窄程度、症状侧的相关性研究既往未见文献报道。回顾性分析 2017 年 1 月至 2019 年 10 月,潍坊市人民医院治疗的 116 例 DLSS 患者的临床资料,通过其腰椎 MRI 评估多裂肌萎缩程度,以分析其与狭窄节段、狭窄程度及症状侧的关系。报告如下。
资料与方法
一、纳入标准与排除标准
1. 纳入标准:( 1 ) 根据临床表现及影像学检查确诊为单节段中央管狭窄型、侧隐窝狭窄型腰椎管狭窄症;( 2 ) 腰椎 MRI 等影像学资料完善;( 3 ) 主要观察指标为多裂肌萎缩程度。
2. 排除标准:( 1 ) 神经根管狭窄型腰椎管狭窄患者,多节段腰椎管狭窄患者,腰椎不稳继发的腰椎管狭窄症;( 2 ) 影像学资料不全者;( 3 ) 伴有其它脊柱相关疾病,如脊柱肿瘤、脊柱畸形等;( 4 ) 既往腰椎骨折、手术史。
二、一般资料
本组共纳入 116 例,其中男 24 例 ( 20.7% ),女 92 例 ( 79.3% );年龄 39~69 岁,平均 ( 54.04± 4.31 ) 岁;L3~4狭窄 11 例 ( 9.5% ),L4~5狭窄 86 例 ( 74.1% ),L5~S1狭窄 19 例 ( 16.4% )。所有患者主观感觉双侧症状均有较明显差异,将症状重侧视为症状侧。
三、研究方法
1. 多裂肌萎缩程度评估:收集并截取患者 L3~4、 L4~5、L5~S1层面的腰椎 MRI 的 T2WI 轴位图像,应用 Image Proplus 图像处理软件在截取层面上勾勒出多裂肌轮廓并分别记录两侧多裂肌的横截面积 ( multifidus muscle cross-sectional area,CSA ),用同样的方法测量两侧多裂肌的净横截面积 ( fat-free multifidus muscle cross-sectional area,FCSA ),即无脂肪浸润的多裂肌的横截面积。计算两者的比值 ( FCSA / CSA ) 以评估多裂肌萎缩程度,该比值越小,说明脂肪浸润程度越重,多裂肌萎缩越严重 ( 图1 )。 以上数据均由 2 位医师分别测量后取平均值。
2. 腰椎管狭窄程度评估:目前,国际上尚无统一的 DLSS 椎管狭窄程度的分级标准。笔者课题组试图使用间歇性跛行的距离来划分椎管狭窄的严重程度。将本组患者分为 6 组:1 组:跛行距离 ≤ 100 m; 2 组:100 m<跛行距离 ≤ 200 m;3 组:200 m<跛行距离 ≤ 300 m;4 组:300 m<跛行距离 ≤ 400 m;5 组:400 m<跛行距离 ≤ 500 m;6 组:跛行距离>500 m。其中,1 组 53 例,2 组 24 例,3 组 17 例, 4 组 12 例,5 组 8 例,6 组 2 例。
四、统计学处理
采用 SPSS 19.0 软件进行统计学分析。计量资料用 x-±s 表示。患者 L3~4、L4~5、L5~S1层面多裂肌萎缩程度的比较采用方差分析;纳入者多裂肌萎缩程度与椎管狭窄程度的相关性分析采用 Pearson 检验;症状侧与对侧多裂肌萎缩程度比较采用独立样本 t 检验。P<0.05 为差异有统计学意义。
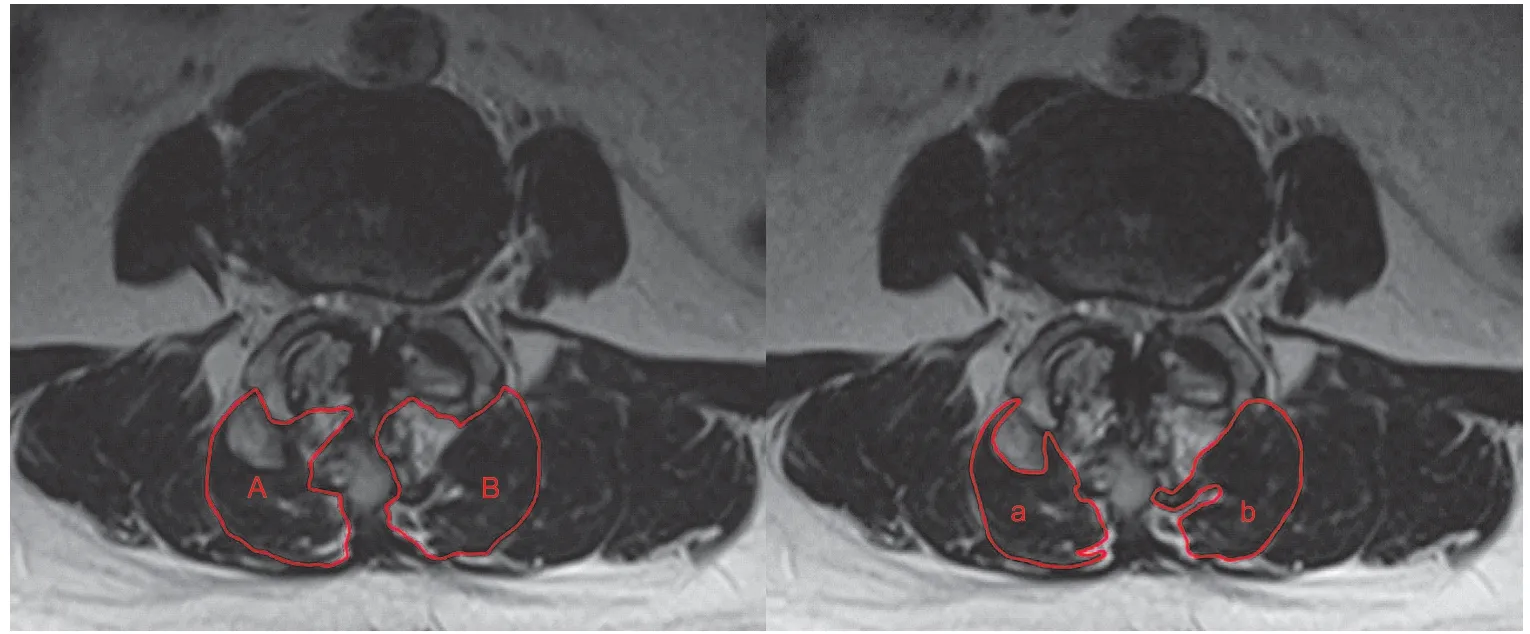
图1 多裂肌萎缩程度评估方法 ( A:右侧多裂肌横截面积;B:左侧多裂肌横截面积 ) a:右侧多裂肌净横截面积;b:左侧多裂肌净横截面积F i g.1 Evaluation of multifidus atrophy ( A: Crosssectional area of the right multifidus; B: Cross-sectional area of the left multifidus ) a: Fat-free cross-sectional area of the right multifidus; b: Fat-free cross-sectional area of the left multifidus
结 果
一、狭窄节段与非狭窄节段的多裂肌萎缩程度
本组狭窄节段与非狭窄节段相比,多裂肌萎缩程度的差异有统计学意义 (P<0.05 );而非狭窄节段之间多裂肌萎缩程度差异无统计学意义 (P>0.05 ) ( 表1 )。
二、椎管狭窄程度与多裂肌萎缩程度
根据跛行距离将 116 例患者分为 6 组,其中 1 组 TFCSA / TCSA 的值为 0.731±0.016,2 组为 0.759±0.014,3 组为 0.770±0.009,4 组为 0.782±0.010,5 组为 0.795±0.003,6 组为 0.795± 0.001。将 6 组数据行方差分析,差异有统计学意义 (F=67.722,P<0.001 )。其中,1 组、2 组、3 组、4 组 TFCSA / TCSA 两两比较差异有统计学意义 (P<0.05 ),5 组与 1 组、2 组、3 组、4 组 TFCSA / TCSA 相比差异有统计学意义 (P<0.05 ),6 组与 1 组、 2 组、3 组 TFCSA / TCSA 相比差异有统计学意义 (P< 0.05 ),而 6 组与 4 组、6 组与 5 组 TFCSA / TCSA 相比差异无统计学意义 (P>0.05 ),这可能与 6 组样本量过少有关。采用 Pearson 检验分析跛行距离与多裂肌萎缩的相关性,116 例跛行距离与多裂肌萎缩程度显著相关 (P<0.001,r=0.842 ) ( 图2 )。
三、症状侧与对侧的多裂肌萎缩程度
所有患者主观感觉双侧症状均有较明显差异,将症状重侧视为症状侧。计算 116 例症状侧与对侧的 FCSA / CSA 的值。将两组数据行独立样本t检验,两组差异有统计学意义 (t=3.128,P=0.002 ) ( 图3 )。
表1 本组狭窄节段与非狭窄节段间 TFCSA / TCSA 比较 ( ± s,% ) Tab.1 Comparison of TFCSA / TCSA between diseased segment and non-diseased segment ( , % )
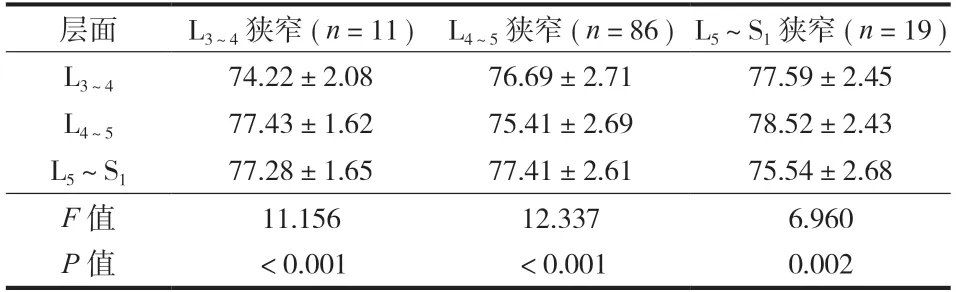
表1 本组狭窄节段与非狭窄节段间 TFCSA / TCSA 比较 ( ± s,% ) Tab.1 Comparison of TFCSA / TCSA between diseased segment and non-diseased segment ( , % )
注:TCSA:双侧多裂肌横截面积;TFCSA:双侧多裂肌净横截面积。L3~4 狭窄:L3~4 层面与非狭窄层面之间差异有统计学意义 ( P<0.05 ),而非狭窄层面之间差异无统计学意义 ( P>0.05 );L4~5 狭窄:L4~5 层面与非狭窄层面之间差异有统计学意义 ( P<0.05 ),而非狭窄层面之间差异无统计学意义 ( P>0.05 );L5~S1 狭窄:L5~S1 层面与非狭窄层面之间差异有统计学意义 ( P<0.05 ),而非狭窄层面之间差异无统计学意义 ( P>0.05 ) Notice: TCSA: total multifidus cross-sectional area; TFCSA: total fat-free multifidus cross-sectional area. L3-4 spinal stenosis: differences between L3-4 and non-stenosis segments were statistically significant ( P < 0.05 ), but not statistically significant among non-stenosis segments ( P > 0.05 ). L4-5 spinal stenosis: differences between L4-5 and non-stenosis segments were statistically significant ( P < 0.05 ), but not statistically significant among non-stenosis segments ( P > 0.05 ). L5 - S1 spinal stenosis: differences between L5 - S1 and non-stenosis segments were statistically significant ( P < 0.05 ), but not statistically significant among non-stenosis segments ( P > 0.05 )
?
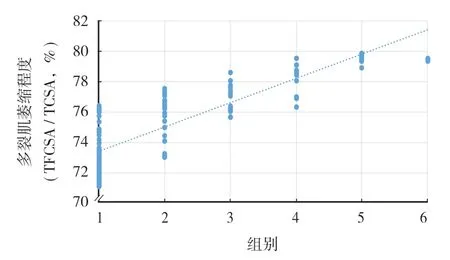
图2 多裂肌萎缩与跛行距离的关系Fig.2 Relationship between multifidus atrophy and claudication distance
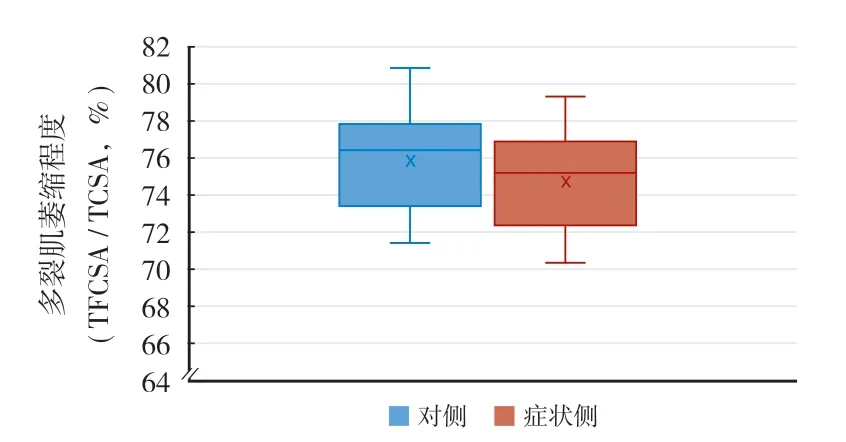
图3 症状侧与对侧多裂肌萎缩程度比较Fig.3 Comparison of multifidus atrophy between symptomatic side and contralateral side
讨 论
以往认为,DLSS 主要是由于三关节复合体 ( 椎间盘及相邻椎体、关节突关节 ) 退变所致,病变可以起始于任一关节,但最终结果为三关节同时受累。近年来,许多研究表明在腰椎退行性病变的发生发展过程中,维持脊柱稳定的主动系统 ( 肌肉、肌腱 ) 亦起到重要作用[4-5]。随着机体老化,肌肉会出现不同程度的萎缩,在影像学上主要表现为肌肉横截面积的减小、肌肉量的减少,进而导致其收缩张力降低[6]。Shahidi 等[7]研究发现,与健康人相比,患有慢性腰椎疾病的人的腰部肌肉成像中能观察到更明显的脂肪浸润。同样,组织学上也发现慢性腰椎疾病患者腰部肌肉的肌纤维横截面积较健康人减小更明显[8]。
当维持腰椎稳定的被动系统 ( 椎间盘、关节突关节等 ) 发生退变时,在局部会出现腰椎不稳。当三关节复合体退变较轻时,尚有椎旁肌维持腰椎稳定。但若腰椎不稳继续进展,椎旁肌在长期超负荷运作的情况下会出现肌细胞能量代谢障碍,进而出现萎缩、脂肪浸润等退行性变的表现[9]。而在腰椎椎旁肌中,多裂肌对维持腰椎的动态稳定最为重要,约占椎旁肌的 2 / 3,远高于骶棘肌及腰大 肌[10]。此外,多裂肌的形态与其它椎旁肌相比,具有纤维短小及横断面较大的特征。这种特征使得多裂肌在相对窄小的空间能产生较大的作用力,以维持脊柱后方的稳定[3]。当腰椎突然失衡时,它能预先收缩,使相邻的 1~3 个椎体间张力显著增加,减少椎体间的位移,维持腰椎的正常力线[11-12]。故其对于维持腰椎稳定是非常重要的。
一、DLSS 患者狭窄节段与非狭窄节段的多裂肌萎缩程度
本研究共纳入 116 例 DLSS 患者,其中 L3~4狭窄 11 例,L4~5狭窄 86 例,L5~S1狭窄 19 例。通过评估多裂肌在 L3~4、L4~5、L5~S1层面的萎缩程度,笔者发现狭窄节段与非狭窄节段多裂肌萎缩程度存在差异,狭窄节段多裂肌萎缩程度较非狭窄节段更明显。通常认为多裂肌由脊神经后根的内侧支单一支配,狭窄节段神经根受压可能是导致多裂肌萎缩更加明显的原因。Hodges 等[13]研究发现神经根损伤后,多裂肌因失去神经支配导致退变加速,并被脂肪和结缔组织替代。在解剖位置上,多裂肌位于脊柱最内侧,是附着面积最大的椎旁肌。当椎间盘、关节突关节、韧带等发生退变时,产生的炎症因子及免疫反应首先影响到的就是多裂肌[3]。而对于多裂肌退变与腰椎管狭窄之间的因果关系尚存在争议。
二、DLSS 患者椎管狭窄程度与多裂肌萎缩的相关性
通过比较本组患者椎管狭窄程度与多裂肌萎缩程度,发现椎管狭窄的程度与多裂肌萎缩程度之间存在明显的相关性。笔者认为,腰椎管狭窄程度越严重,则该节段多裂肌退变也越明显。狭窄程度较重的 DLSS 患者多出现神经压迫,神经的持续卡压会导致神经水肿,持续的炎性刺激和机械性压迫产生疼痛刺激,刺激传入到中枢神经系统后又会反射性地抑制多裂肌活动,长时间的收缩抑制则会加重多裂肌退变,后者又会进一步使腰椎失稳,从而陷入恶性循环[14]。
三、DLSS 患者双侧多裂肌萎缩程度比较
本研究中所有纳入者主观感觉双侧症状均有较明显差异。通过分析左右两侧多裂肌萎缩程度,笔者发现,症状较重侧多裂肌萎缩的程度更重。这可能与症状重侧因疼痛导致的失用性萎缩有关。
DLSS 是中老年人的常见病及多发病,在临床上较为常见。其病因及发病机制涉及诸多因素,其中多裂肌的退变就是一个比较重要的原因。笔者认为,多裂肌退变与 DLSS 患者的狭窄节段及狭窄程度存在相关性。Wallwork 等[15]研究发现,慢性腰痛患者的多裂肌萎缩是局限性的,而不是全身性的,这为临床上仅表现为腰痛,而未累及神经、脊髓的 DLSS 患者通过腰背肌锻炼改善腰痛提供了依据。而对于累及神经、脊髓的 DLSS 患者则建议早期手术干预。
本研究尚存在一定的局限性:( 1 ) 缺乏健康人群对照;( 2 ) 样本量较小,可能无法代表不同狭窄程度 DLSS 患者的整体特点;( 3 ) 多裂肌退变与多种因素有关,无法排除其它因素对多裂肌退变的影响;( 4 ) 本研究为回顾性研究,无法确定导致腰椎管狭窄的主要原因,要明确主要原因需行相关的前瞻性研究。
综上所述,DLSS 患者的狭窄节段较非狭窄节段多裂肌退变程度更重,病变节段多裂肌退变程度与椎管狭窄程度存在明显的相关性,双侧症状不对称者症状重侧多裂肌退变更明显。

