血液透析室感染管理控制的PDCA循环模式
桑艳芳 张燕洁
[摘要] 目的 分析PDCA循环模式在血液透析室感染管理控制中的效果。方法 纳入2018年6月—2019年6月期间血液净化患者86例,使用随机数字表法将患者平均分为两组,43例/组,对照组采用血液透析室常规管理,观察组采用PDCA循环模式,比较两组血液净化患者的管理质量。结果 观察组手培养合格率、护理操作正确率、物表培养合格率、空气培养合格率、感控知识合格率和透析液和透析用水合格率均高于对照组,差异有统计学意义(P<0.05)。观察组并发症发生率低于对照组,差异有统计学意义(P<0.05)。结论 PDCA循环模式在血液透析室感染管理控制中的效果确切,可以提升血液透析室工作达标率,有利于降低不良事件的发生率。
[关键词] 血液透析室;感染;管理控制;PDCA循环模式
[中图分类号] R19 [文献标识码] A [文章编号] 1672-5654(2020)05(a)-0048-03
PDCA Cycle Model of Hemodialysis Room Infection Management Control
SANG Yan-fang1, ZHANG Yan-jie2
1.Heze Medical College, Heze, Shandong Province, 274000 China; 2.China Resources Jining Pharmaceutical Co., Ltd, Jining, Shandong Province, 272000 China
[Abstract] Objective To analyze the effect of PDCA circulation mode in infection management and control of hemodialysis room. Methods 86 patients with blood purification from June 2018 to June 2019 were included. The patients were divided into 2 groups, 43 cases/group by random number table. The PDCA circulation model was used to compare the management quality of two groups of blood purification patients. Results The qualified rate of hand culture, the correct rate of nursing operation, the qualified rate of surface culture, the qualified rate of air culture, the qualified rate of sensory control knowledge, and the qualified rate of dialysate and dialysis water were higher in the observation group than in the control group. significance. The incidence of complications in the observation group was lower than that in the control group(P<0.05)was statistically significant. Conclusion The PDCA circulation mode has a clear effect on infection management and control in the hemodialysis room, which can improve the rate of work in the hemodialysis room.
[Key words] Hemodialysis room; Infection; Management control; PDCA cycle mode
血液透析是臨床上常见的血液净化方式之一,但是血透患者存在诸多并发感染因素,主要是为血液透析室的侵入性操作,且患者免疫力相对低下,导致该科室的感染发生率较高[1]。PDCA循环管理法是一种新型科学化的管理方式,该研究于2018年6月—2019年6月间选取86例患者为对象,旨在评价PDCA循环模式在血液透析室感染管理控制中的效果,报道如下。
1 资料与方法
1.1 一般资料
选择86例血液净化患者用随机数字表法将患者平均分为两组,对照组(43例)采用血液透析室常规管理,观察组(43例)采用PDCA循环模式。
对照组,患者的年龄33~73岁,平均年龄(49.59±4.59)岁;男性和女性血液净化患者分别为21例和22例;透析年限在1~10年,平均透析年限在(5.31±2.31)年。
观察组,患者的年龄31~70岁,平均年龄(49.49±4.13)岁;男性和女性血液净化患者分别为22例和21例;透析年限在1~11年,平均透析年限在(5.29±2.15)年。
两组血液净化患者的资料(年龄、性别、透析年限)比较,差异无统计学意义(P>0.05)。
纳入标准:①患者经过血尿检查和肾功能检查,需要进行血液透析治疗;②每星期透析的次数≥3次。排除标准:①消化道系统感染患者;②严重心肾脏器系统疾病患者;③恶性肿瘤患者。
1.2 方法
对照组行采用血液透析室常规管理,为患者展开常规健康教育、饮食护理、生活护理等基础性护理。
观察组采用PDCA循环模式。①P:计划,调查患者感染发生率、不良事件情况,由血透室工作人员联合感控科工作人员共同分析血透室感染的可能因素,并且将因素列出。针对工作人员、透析室环境、患者自身因素和科室管理4个方面进行分析[2]。②D:实施,置管前,在患者血液透析前,进行彻底消毒,常规铺巾后为患者注入肝素。护理人员应全面了解患者的疾病情况,尤其重点对血红蛋白、血脂、括凝血酶原时间、活化部分凝血活酶时间、凝血酶时间、纤维蛋白原等指标进行掌握,遵医嘱给予患者抗凝剂。对患者予以健康教育,告知患者如何管理和保护其置管位置,在日常生活中应保持敷料的清洁与干燥,避免外力压迫或撞击置管区域[3]。置管时,护理人员需增加巡护频率,针对患者透析器及管理中血液状态、颜色予以观察,一旦发现伴有凝血问题需及时联系主治医师,遵医嘱增加抗凝剂剂量,并应用生理盐水冲洗。对患者穿刺部位严密观察,有感染或红肿马上拔针;对敷料进行及时更换,大范围进行消毒,将深静脉利用率提升;如果患者出现皮肤瘙痒,予以清凉药油外涂。置管后,加强感染的监控与预防,定期更换敷料,坚持无菌操作原则,对导管进行霉菌处理,使用纱布包裹后进行固定。在透析结束后,护理人员在无菌化操作下针对患者的内瘘位置加以清洁和消毒,避免患者发生感染问题[4]。③C:检查,感控小组参与各项措施的实施,检查护理的操作细节,通过与患者沟通掌握具体的护理质量。④A:处理,每个月作为一个循环周期,采用例会的方式,检查科室环境、工作人员。患者和质量改进的整体情况,对于存在的问题进行纠正,提出改进措施,将新制定的护理措施落实在下一个循环过程中[5]。
1.3 观察指标
①观察2组手培养合格率、护理操作正确率、物表培养合格率、空气培养合格率、感控知识合格率和透析液和透析用水合格率。
②观察2组并发症发生率,包括穿刺针刺伤、皮下血肿、内瘘感染、穿刺处渗血等。
1.4 统计方法
86例血液净化患者数据在确认无误后,输入SPSS 20.0统计学软件处理分析,手培养合格率、护理操作正确率、物表培养合格率、空气培养合格率、感控知识合格率和透析液和透析用水合格率、并发症发生率采用(%)表示,组间差异性采用χ2检验,P<0.05为差异有统计学意义。
2 结果
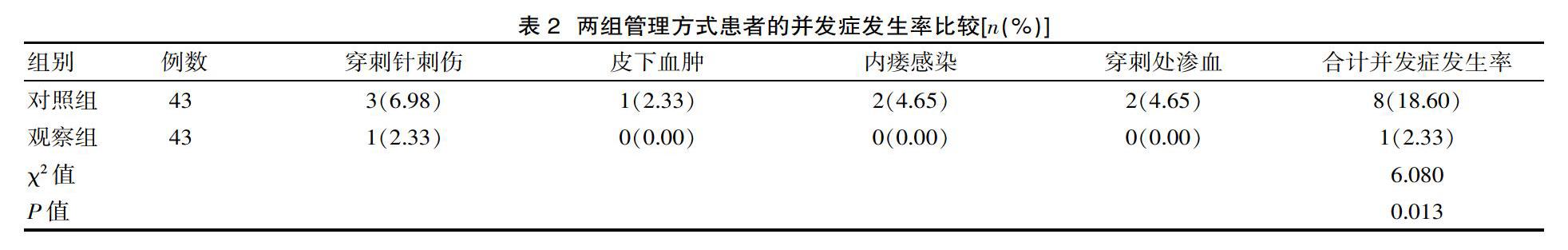
2.1 观察两组管理方式的达标率
观察组手培养合格率、护理操作正确率、物表培养合格率、空气培养合格率、感控知识合格率和透析液和透析用水合格率均高于对照组,两组管理方式的达标率比较,组间差异有统计学意义(P<0.05),见表1。
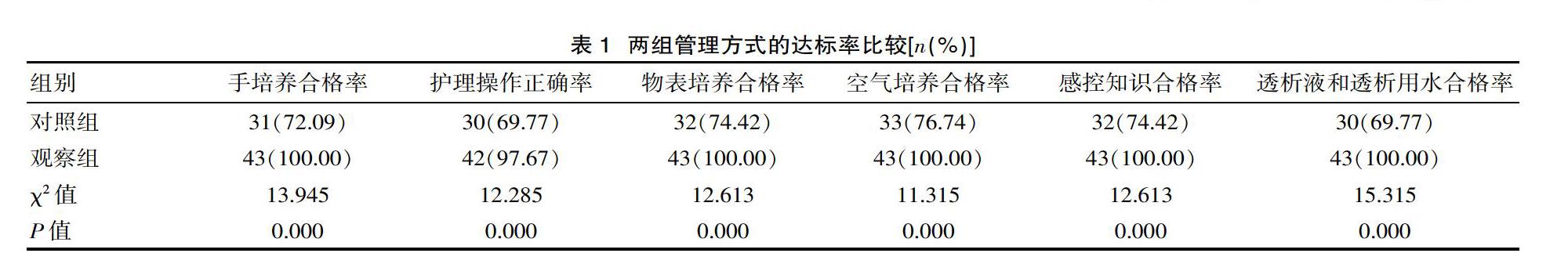
2.2 观察两组管理方式的并发症发生率
观察组穿刺针刺伤、皮下血肿、内瘘感染、穿刺处渗血等并发症发生率低于对照组,两组管理方式的并发症发生率比较,组间差异有统计学意义(P<0.05),见表2。
3 讨论
血液透析治疗是保证肾脏疾病患者生存率的重要措施,血液透析室风险性较大的手段,随着医疗技术及透析技术的发展,肾功能衰竭患者生存期限随之延长,但是血液透析治疗对护理工作的要求较高,临床上需要预防血液透析置管感染[6]。预防血液净化导管相关性血流感染是血液净化治疗的关键,直接影响患者的治疗效果。
随着医疗服务质量的提高,患者对临床护理的要求也相应提高。用PDCA循环模式是指医护人员在扎实的医学理论基础上,根据对患者体征、症状、病情进行一系列评估,对疾病发生发展中可能出现的潜在性问题和隐患做出准确预测和判断,及时尽早给患者实施相应的防治护理措施,减少患者的不良反应,达到最佳的治疗效果[7]。
血液透析患者的临床护理中,采用PDCA循环模式,通过置管前掌握患者的基本情况提升安全性;通过健康教育提升患者对透析置管的掌握度。通过增加巡护频率,做好患者的观察,降低患者并发症的发生率;通过置管后的防控,有效防止医源性感染的出现,降低患者的不安全性因素,提升置管安全[8]。PDCA循环模式可以更好的对血液透析室感染进行管理,能够对可能出现的危险因素进行早期评估,以此制定针对性的管理措施,不断发现问题和解决问题,以此提升血液透析室的整体质量[9]。
根据该次数据显示:观察组手培养合格率、护理操作正确率、物表培养合格率、空气培养合格率、感控知识合格率和透析液和透析用水合格率均高于对照组,观察组并发症发生率(穿刺针刺伤、皮下血肿、内瘘感染、穿刺处渗血等)低于对照组(P<0.05)。充分说明:在血液透析室感染管理控制中采用PDCA循环模式可以提升血液透析室工作达标率,具有臨床推广价值。
综上所述,血液透析室感染管理控制的PDCA循环模式效果确切,可以是血液透析室管理质量维持在一个良性循环中。
[参考文献]
[1] 陈美珠.PDCA质量环在血液透析室感染控制管理中的应用[J].齐鲁护理杂志,2017,23(11):119-121.
[2] 屈燕燕.PDCA循环法在血液透析室感染控制中的应用体会[J].临床医药文献电子杂志,2019,6(44):35-36.
[3] 苏惠娟,莫秀飞,关淑兴.PDCA循环结合智能化网络管理在血液透析患者自我管理模式中的应用[J].海南医学,2018, 29(11):1626-1628.
[4] 张艳萍,姚桂.PDCA循环法在血液透析室感染控制中的应用观察[J].世界临床医学,2016,10(2):218.
[5] 朱虹,余萍.环节质量控制在血液透析室医院感染管理中的效果[J].中国卫生标准管理,2019,10(15):133-136.
[6] 鞠伟伟,辛爱菱.环节质量控制在血液透析室医院感染管理中的应用效果研究[J].中国卫生产业,2018,15(10):134-135.
[7] 单体妹.采用环节质量控制管理对降低血液透析室医院感染的效果分析[J].中国卫生产业,2018,15(17):96-98.
[8] 智剑涛.血液透析室医院感染控制的管理体会[J].中国医药指南,2018,16(30):297-298.
[9] 陈霞.环节质量控制在血液透析室医院感染管理中的应用研究[J].中国卫生产业,2017,14(16):56-57.
(收稿日期:2020-02-06)

