新生儿重症监护室硬件设施改造对医院感染控制与运行效益的影响
田佳, 杨丽萍
我国全面放开两孩政策后,高危妊娠、妊娠合并症、异常分娩等致使新生儿重症监护的医疗服务需求极剧增加[1-3]。但大部分新生儿重症监护室(neonatal intensive care units,NICU)对此准备不足,在硬件设施、人力资源配置等多方面无法满足需求,存在医疗质量与安全的巨大隐患。其中,医院感染是最易被忽视的因素之一。NICU的硬件设施对于医院感染控制十分重要。NICU的硬件设施与NICU的环境卫生、“三区两通道”,以及特殊感染的隔离与保护性隔离等密切相关,为了符合医院感染控制的国家标准、行业标准的要求,NCIU的硬件设施亟待改造[4]。但对NICU进行硬件设施改造需要考虑NICU运行效益的影响[5-6]。目前,NICU设施改造对医院感染控制与运行效益的研究尚未见报道,因此,本文进行了相关研究。
1 对象和方法
1.1 研究对象
以武汉市某三级甲等综合性教学医院的NICU为观察对象。NICU为无陪护病室,设有非感染新生儿病室和感染新生儿病室,现有床位30张,医师10人,护士18人,保洁员1人。
1.2 研究方法
硬件设施改造包括改造建筑布局和优化医用设备两部分。改造时间为2015年1-6月。对比分析改造前2014年1—12月和改造后2015年7月—2016年6月的相关数据。
1.2.1 参考标准以原卫生部颁布的《新生儿病室建设与管理指南(试行)》(卫医政发〔2009〕123号)为参考标准。
1.2.2 改造建筑布局病区总面积不变,扩大治疗区面积,压缩办公区面积和医务人员生活区面积。扩大感染新生儿病室,由1个单独隔离间增加到5个。改造后每床净使用面积达到3 m2,床间距达到1 m。建立医务人员专用通道、患者专用通道、清洁物品专用通道和医疗废物专用通道。改造患儿家属接待区,由面对面开放式改造为玻璃阻隔半开放式。见表1。
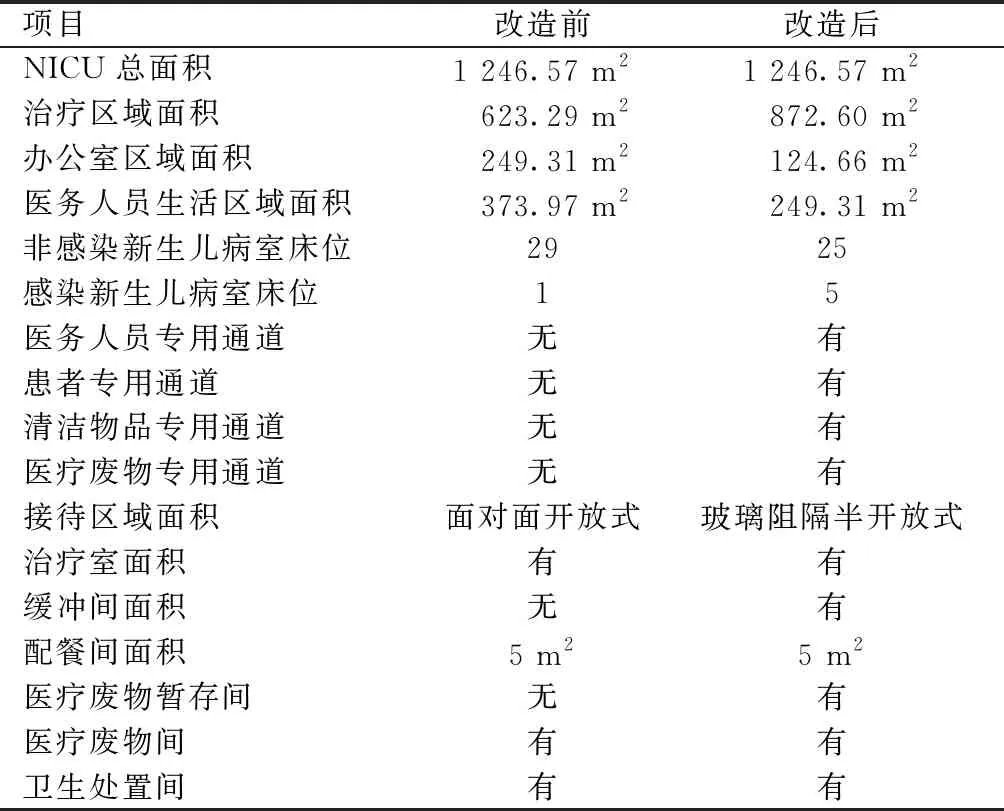
表1 NICU建筑布局优化前后情况的对比
1.2.3 优化医用设备将非感染新生儿病室和感染新生儿病室的2台空气消毒机更换为垂直层流装置,其余区域空气消毒机数量不做改变。增加非接触式水龙头的数量。取消抹布,更换为一次性表面消毒纸巾。取消可重复使用奶瓶,更换为一次性奶瓶。取消可重复使用的湿化瓶,更换为一次性湿化瓶。购置患儿床旁彩色视频语音通话交流系统。见表2。

表2 NICU优化医用设备的情况
1.3 统计方法
应用SPSS 19.0统计软件进行分析,医院感染相关计数资料的组间比较采用卡方检验,以P<0.05为差异有统计学意义。
2 结果
2.1 NICU医院感染控制质量监测指标结果
NICU的医院感染的诊断依据是《医院感染诊断标准(试行)》(卫医发〔2001〕2号)。NICU改造前和改造后一年NICU住院人数分别为957人和1 127人,其中发生医院感染人数分别有34例(3.55%)和24例(2.13%),发病率明显下降(P<0.05)。见表3。改造后,呼吸机相关肺炎(ventilator associated pneumonia,VAP)和血管导管相关血流感染(catheter related blood stream infection,CRBSI)的千日感染率均下降。见表4。
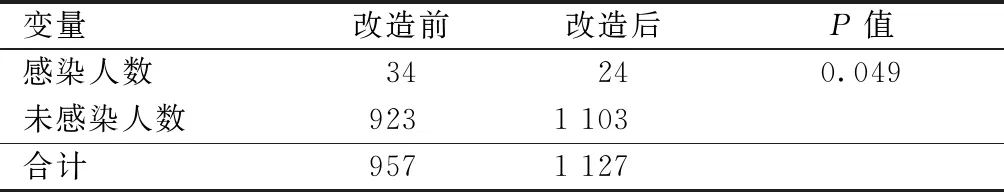
表3 改造前后NICU医院感染发生情况的对比
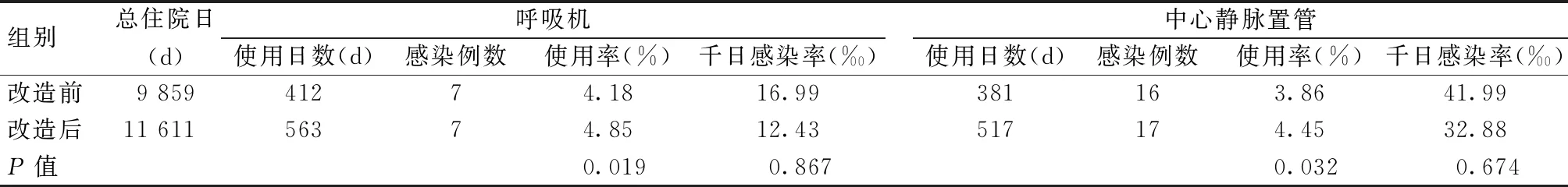
表4 改造前后VAP和CRBSI发生情况的对比
2.2 NICU运行基本监测指标结果
改造前后出院例数由957人上升为1 127人,增长17.76%。住院死亡率从1.56%降低至1.14%。出院患者平均住院日未发生变化,均为10.30 d。每住院人次费用由20 575 817元上升为23 118 895元,增长12.36%,自费部分比例从37.82%增加至56.98%。药费比例从34.84%降至26.82%,医用材料收入比例从8.78%降至6.44%降低。医院感染控制直接费用比例从0.17%上升至0.32%。利润率从1.34%上升至2.04%。
3 讨论
本研究表明,NICU硬件设施的改造有效提高了医院感染控制质量。环境类别从II类环境提升至I类环境,医院感染发病率、VAP和CRBSI发病率均有效降低。改造后,NICU布局与流程十分规范,医务人员生活区域与工作区域彻底分开,彻底做到“医患分开、洁污分开、人货分开”。手卫生设施得到改善,为正确洗手和提高手卫生依从性提供了保障。建立了感染新生儿病室,使NICU具备了收治乙肝、丙肝、梅毒、艾滋病等传染病新生儿的能力。NICU在应对多重耐药菌感染、罗尔斯顿菌属感染等特殊感染时,均采取了非常规范的隔离措施,未发生交叉感染。值得一提的是,改造患儿家属接待区,由面对面开放式改造为玻璃阻隔半开放式。玻璃阻隔半开放式谈话有效阻隔飞沫,杜绝肢体接触,防止医务人员的工作服和手的污染。购置患儿床旁彩色视频语音通话交流系统,减少家属进入的必要性,有效防止了由人员流动造成的污染。
面对医疗市场化竞争,NICU作为医疗机构的一部分,必须提高运行效益。各NICU通常认为医院感染控制会增加运行成本,致使运行效益下降。因此,在不发生医院感染聚集、(疑似)医院感染暴发的情况下,各NICU主观上最大程度地压缩医院感染控制相关支出[7-10]。大多数NICU隶属于儿科管理,区域上也包含在儿科病房里面,所在建筑老旧,设计上无法满足现在医院感染控制的要求。大多数医疗机构担心建筑重新设计、施工、设备采购等增加运行成本,不愿主动购置医院感染控制相关新设备。而且这些设备的采购费、设备折旧费、使用费、维修费、保养费等均由NICU自己部分或者全部承担。垂直层流装置、一次性表面消毒纸巾、一次性奶瓶、一次性湿化瓶等设备,在诊疗服务提供后,无法按照政府计费目录收费,或者价格太低。大多数NICU为了生存与发展,为了降低成本,均不愿意购置,或者即使购置也不使用。本研究表明,NICU硬件设施改造,在提高医院感染控制质量的同时,还能够提升运行基本监测指标。改造后出院例数上升,住院死亡率降低,出院患者平均住院日未发生变化。每住院人次费用增长,且自费部分比例增长。药费比例和医用材料收入比例降低。医院感染控制直接费用比例上升,但是利润率增高。建立的感染新生儿病室,不仅使NICU不需要再转诊传染病新生儿,同时提高了救治急危重症新生儿的能力,扩大了病人来源,提升了出院例数。每住院人次费用增加,而且费用结构发生了变化,自费部分比例加大。这有助于NICU运行效益的提高,因为急危重症新生儿的救治受到政府医疗保险政策的支持,收治医疗机构可以获得政府大额医疗保险补助,减少医疗保险违规罚款[11-13]。
通过本研究表明,NICU医院感染控制与运行效益并不矛盾和对立。相反,通过NICU硬件设施改造,提高了医院感染控制质量,提升了NICU的医疗服务能力。NICU作为整个医疗机构中非常重要的环节,其医疗服务能力的提高对相关学科(如妇科、产科、生殖医学、护理学、临床药学等)的发展均带来重要影响。最终带来的是医疗机构整体服务能力与运行效益的提高。另外,通过NICU硬件设施改造,提高了医院感染控制质量,避免了由医院感染直接或间接引起的医患纠纷,避免了由此造成的经济损失,其挽回的潜在运行效益,不应被忽视。

