荷兰全科医生执业现状及在整合医疗模式中的作用
贾梦, 王芳, 袁莎莎, 李熹, 田淼淼, 马天琳
荷兰是欧盟国家人口密度排名第二的国家,“欧洲健康消费者组织”发布的欧洲健康消费者指数显示,荷兰医疗卫生系统排名在2005-2018年期间始终位列前三[1],2017年更是以927(总分1 000分)的成绩创下历史最高分记录[2]。荷兰的医疗卫生支出在欧洲国家中位居前列,即使在2009年经济危机时也未像大多数国家一样卫生支出有所下降。2018年荷兰全年卫生费用占全国GDP的9.9%,人均卫生费用为5 288美元,位于OECD国家第8名[3]。自2009年以来,荷兰医疗支出控制在相对平稳状态,经济负担没有明显增长,一定程度上验证了荷兰医改新体系运行10年所取得的成果。近年来,荷兰的“整合医疗”服务发展迅速且走在发达国家前列,实行以疾病分类为基础的、由初级卫生保健医师集团负责协调和购买支付各方医疗服务的整合医疗策略,服务人群主要覆盖慢性病患者和老年人群。作为患者利用社区卫生服务的第一触发点,全科医生发挥“守门人”作用的同时承担着“协调医师”的关键角色,与各类初级卫生保健服务提供者(包括全科医生、理疗医师、药师、心理医生、牙医以及助产士)之间存在紧密的合作关系。荷兰以初级卫生保健为核心领域的“整合医疗”策略,对我国正在推行中的家庭医生签约制度以及医共体整合医疗策略都具有重要借鉴价值。
1 荷兰全科医生与社区卫生服务
荷兰的初级卫生保健系统相较于欧洲其他国家其优势显著,近期一项欧洲初级卫生保健质量与成本研究结果表明,荷兰居民全科医生首诊率非常高,全科医生能够提供比如疣切除术、宫内节育器放置术等常规的门诊手术,就服务范围而言仅次于芬兰居欧洲第二位[4]。荷兰初级卫生保健服务的提供者包括全科医生、理疗医生、药师、心理医生以及助产士。作为患者利用社区卫生服务的第一接触点,全科医生与各类初级卫生保健服务提供者之间存在紧密的合作关系。其中,初级卫生保健心理医生必须经全科医生转诊。此外,牙医、助产士服务是无需转诊的,其他几类服务也逐渐开放转诊要求:2006年和2008年理疗医师、专业按摩理疗师服务相继取消转诊要求,但仍有一半的患者自觉从全科医生处转诊。
2018年荷兰共有11 770名全科医生执业,其与专科医生比率约为1∶1.7[5]。全科诊所的规模可分为单人执业诊所、2人合伙诊所以及3~7人团队执业的联合诊所,全科医生在以上三种规模诊所分布的比例分别是34%、43%和23%[6]。在“守门人”制度的前提下,荷兰居民依然拥有自由选择全科医生的权利,可以随时选择更换注册的全科医生。标准规模的诊所其注册居民人数大约为2 168人[7]。同时,全科医生在两种情况下可以拒绝患者的注册:①患者住址超出全科医生诊所服务半径;②全科医生名下注册人数已满。2017年超过99%的居民距离全科医生诊所的车程在10分钟以内[8],居民预约就诊的等待时间在48小时以内。
2 全科医生的双重“守门人”角色
为保障全科医生作为初级卫生保健及整个卫生系统基石的重要性,2012年荷兰卫生、福利和体育部联合全科医生协会出台政策[9],旨在强化全科医生在社区卫生服务体系中的核心作用及守门人地位。荷兰全科医生实际上承担了双重“守门人”的角色,一是作为门诊医疗的守门人,另外则是作为急诊医疗的守门人。
首先是门诊医疗的守门作用,与英国的全科医生制度类似,荷兰居民也需要在全科医生处注册,同时享有自由选择以及随时更换全科医生的权利。社会保险要求参保人无论在任何情况下,必须通过全科医生转诊才能利用专科服务,否则保险公司将不予报销。但对于购买了自愿补偿性私人保险的患者来说,即使私人保险公司会对转诊凭证做出要求,但在实际支付补偿时却很少要求参保人提供转诊单以对转诊的真实性采取控制措施[10]。因此,荷兰也存在一定比例的患者不通过全科医生转诊而是直接利用专科医疗服务的。
此外,全科医生在急诊医疗方面的守门人作用主要由“全科医生值岗服务”(Out-of-hours GP Care)来实现。荷兰没有全国统一的医疗咨询服务热线,比如英国的NHS 111等,患者在遇到紧急医疗需求时需要打电话给值班医生。After-Hours Care是由荷兰各市级层面规划组织的全科医生值班服务,值班和工作地点称为“GP站点”(GP Post),荷兰全国共设有122个GP站点。几乎所有全科医生都要参加全科医生值岗服务,事实上,全科医生执业注册要求规定每年必须提供不少于50个小时的值岗服务,同时政府会按小时支付给医生值班费。这些站点一般设立在综合医院附近,工作时间为晚5点至次日上午8点,站点内有专职助理负责接电话和分诊,助理会在全科医生指导下给出建议,或是安排站内全科医生进行电话会诊、咨询、出诊等。全科医生负责对患者作出诊断,并判断患者是否需要到医院接受急诊服务,随后GP站点会将来访病人的信息反馈给其注册全科医生。
3 全科医生服务利用情况
据荷兰卫生服务研究所初级卫生保健注册数据[11]显示,2018年有78.0%的注册居民使用过至少1次全科医生服务,每位注册患者到全科医生处就诊平均4.5次/年,各年龄层次人群的就诊频率差异很大,85岁以上老年群体的就诊频率高达13.3次/年。荷兰卫生服务研究所将全科医生服务分为以下几种类别:门诊咨询、出诊、疫苗接种、电话咨询、邮件咨询以及特殊程序(转诊)。近3年来选择“长会诊”(20分钟以上)的患者明显增多,并且通过电话和邮件咨询服务的频次在逐年增长,见表1。除常规全科医生服务外,有16.6%的居民曾使用过至少1次GP站点服务,平均每1 000人利用该服务248次。2017年GP Post服务利用率出现了5年内的首次下滑,并且全科医生提供夜间服务的方式更倾向于门诊和电话咨询,出诊服务数量在逐年下降。
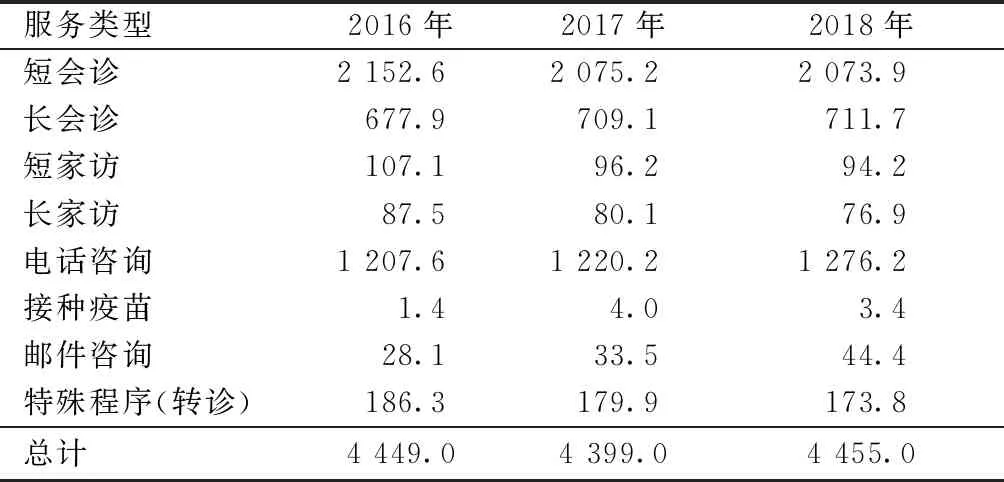
表1 2015-2017年全科医生接受患者来访各类服务频次(以每1 000人计) 次
注:数据来源于荷兰卫生服务研究所,2019
荷兰全科医生的转诊率不高,据荷兰卫生服务研究所估计,2018年1 000名注册患者中有310名转诊至专科服务,但不是所有转诊的专科服务都涉及二级医疗机构,事实上从GP提供服务的类别来看,93%的医疗服务维持在初级卫生保健体系内,仅有7%是经由GP转诊至医院的专科服务。转诊频率最高的专科服务是眼科,1 000名患者中有32人转至眼科服务,其次是骨科、耳鼻喉科和皮肤科。且75岁以上患者是主要的转诊人群,转诊率超过50%。见图1。
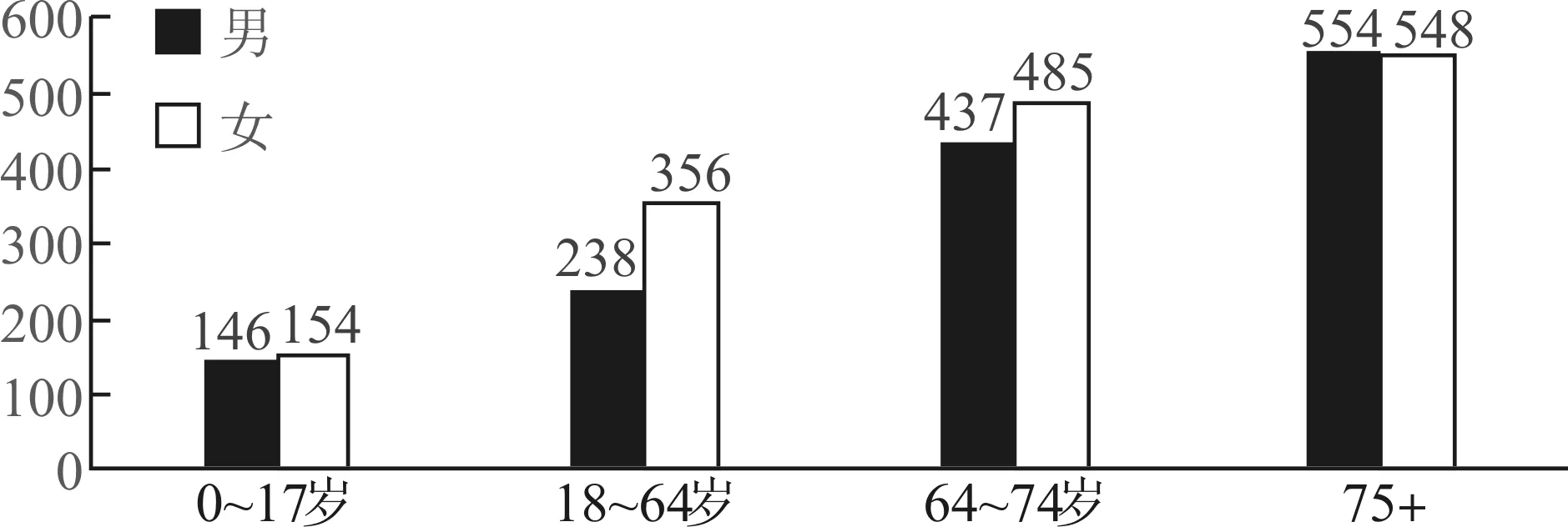
图1 2018年荷兰全科医生就诊的每1 000患者中转诊人次(按年龄组分)
4 全科医生在整合医疗模式中的核心作用
4.1 全科医生诊疗路径
以慢病普通门诊患者为例,一般就医路径为首先到注册的全科医生处预约就诊,全科医生作为“协调医师”,负责协调安排该患者需要接受的其他各类初级卫生保健服务,根据病情可能需要的服务来自社区护士、物理治疗师、职业治疗师和专科医师等。如病情需转诊至医院专科则由专科医生承担“协调医师”的角色。如果患有糖尿病、慢性阻塞性肺病或心血管疾病,全科医生将病人纳入全国统一的临床路径管理。当患者病情所涉及的治疗方案、保险支付等情形较为复杂患者本人无法管理时,诊所一般会为该患者指定一名初级卫生保健护士作为“治疗经理”,帮助引导患者并协助统筹其他医疗服务。同时由药师和全科医生对患者的用药情况进行定期检查。对于判定为需要转诊至二级医疗的患者,患者可以选择任何一家医院,可通过政府部门运营网站(www.kiesbeter.nl)提供的信息,对各大医院进行对比,但实际上患者一般遵循全科医生推荐或是选择距离最近的医院。预约医院门诊的最长等待时间不超过4周,门诊之后继续等待安排住院和手术预约。院内手术和基本康复期过后,患者回到家中,家庭护理服务由社区护士实施需求评估。患者的注册全科医生将收到医院提供的出院通知,并负责术后随访,患者可通过全科医生转诊或自行前往理疗师门诊接受康复理疗,一般6周之后医院将对患者进行一次术后随访服务。
4.2 全科医生在“整合医疗”中的角色与职能
目前,荷兰全国性整合医疗策略的实施是以疾病分类为基础,针对慢性病患者如糖尿病和慢性阻塞性肺病患者,制定的全国统一的“诊疗标准”方案,目前已经确定的诊疗标准路径有14种。荷兰的“整合医疗”策略是以初级卫生保健为核心领域,组织形式体现为由4~150人组成的初级卫生保健医师集团,成员包括全科医生和其他初级卫生保健服务提供者。初级卫生保健小组制定疾病管理项目并与保险公司签订合同,负责协调和购买支付各方医疗服务。截至2014年,荷兰约80%的全科医生都是此类医师集团的成员[12]。目前,糖尿病、慢性阻塞性肺病以及血管风险管理3个疾病分类已经纳入“捆绑支付”保险范畴。除此之外,针对老年人的“整合医疗”服务,从国家层面开展保障法律以及财政结构障碍上的突破,从2008-2016年间,已经有125种整合方案得到实施。以U-CARE项目为例,主要是以全科诊所为目标,利用软件服务对60岁及以上注册老年人虚弱症状的出现进行精准定位和监测,由执业护士为其提供医疗、社会及家庭护理的整合服务。
此外,全科医生“整合医疗”中的作用还体现在精神类疾病治疗领域。相较于欧洲其他国家而言,荷兰的医疗卫生系统更加重视护理保健和精神卫生保健。近10年来,荷兰人各类疾病死亡率均有所降低或不变,唯独精神类疾病的死亡率出现上升,并且已经超过心脏病和癌症,成为全国疾病负担最重的一组疾病分类。这一现状相较于其他发达国家及发展中国家显得较为特殊。对此荷兰的应对措施是在2014年发起的精神医疗健康改革,旨在加强精神疾病的医院外治疗,计划大幅度削减医院的精神疾病床位,同时将治疗重心转移至社区和家庭,由全科医生和精神专科执业护师负责疾病治疗和管理。轻度至中度的精神类疾病主要治疗都在全科医生诊所处进行。对于重度患者,全科医生将转诊至心理医生或心理治疗师,或转诊至精神疾病专科机构。从2012年以来,荷兰实施的全科医疗与精神卫生保健服务的整合策略如今已经颇见成效,主要体现在有越来越多的全科医生为其诊所配备了初级卫生保健心理医师,2014年全国有88%的全科诊所配备了精神卫生执业护师[13]。
5 全科医生薪酬制度
2015年荷兰政府针对全科医生引入了新的筹资支付体系,筹资来源由三部分组成。第一部分是初级卫生保健基础服务基金,约占筹资总额的75%。这部分基础费用由三部分组成:注册人头费、全科医生门诊补偿以及全科诊所精神卫生保健咨询服务补偿,人头费率及补偿标准均由荷兰社会保险支付机构决定。第二部分筹资来自多科系统治疗项目的捆绑支付,包括糖尿病、哮喘、慢性阻塞性肺病及心血管疾病风险管理,约占筹资总额的15%,服务价格由服务提供方与保险公司谈判决定。第三部分筹资是通过全科医生和保险公司之间自由谈判的附加合同,保险公司按服务项目收费或其他创新支付方式支付给全科医生,这部分筹资约占10%。
综上所述,荷兰与澳大利亚以及欧洲大部分国家具有相似的全科医生守门人制度设计特征,一是通过国家层面的政策制定与立法完善将全科医生的发展方向、定位、概念细化至卫生体系中;二是医保政策作为经济制约杠杆和激励机制的制度保障,社会保险要求参保人无论在任何情况下必须通过全科医生转诊才能利用专科服务,否则保险公司将不予报销;三是政府医疗投入对社区医疗机构和全科诊所建立有完善的补偿机制,社会保险制度下设立有初级卫生保健基础服务基金,向全科医生支付注册人头费和门诊补偿费用。全科医疗等基本卫生服务经费筹资与相应的健康保险制度紧密结合,各类健康保险形式拓宽了筹资渠道,保证了全科医疗服务的持续稳定发展。

