血液超滤治疗用于慢性心力衰竭急性失代偿期病人的临床疗效研究
陈 浩,苏 伟,龚少愚,徐 斌,魏慧渊,唐 虹,陶 然
心力衰竭是由心脏结构性或功能性疾病所导致心室充盈及射血能力受损而引起的一组综合征,主要表现为呼吸困难、疲乏和液体潴留[1]。体液过多是慢性心力衰竭急性失代偿期(acute decompensated heart failure,ADHF)的关键病理生理机制[2]。而血液超滤能够有效解决水钠潴留,缓解心力衰竭病人的呼吸困难及液体潴留症状,临床应用取得了良好的效果[3]。本研究对2017年3月—2019年3月南京中医药大学无锡附属医院心血管科收治的52例慢性心力衰竭急性失代偿期病人分别应用常规治疗及连续性静脉血液超滤治疗,探讨血液超滤治疗慢性心力衰竭急性失代偿期病人的临床效果,现报道如下。
1 资料与方法
1.1 临床资料 选取2017年3月—2019年3月南京中医药大学无锡附属医院心血管科病房住院治疗的52例慢性心力衰竭急性失代偿期病人。诊断标准参照2016年欧洲心脏病学会(ESC)急性与慢性心力衰竭诊断与治疗指南[4]。病例纳入标准:符合慢性心力衰竭急性失代偿期诊断标准,并接受常规治疗或血液超滤治疗。常规治疗组28例,给予心力衰竭常规治疗;血液超滤组24例,在心力衰竭常规治疗基础上采用连续性静脉血液超滤治疗。两组性别、年龄、基础疾病、合并疾病等方面比较,差异无统计学意义(P>0.05)。详见表1。
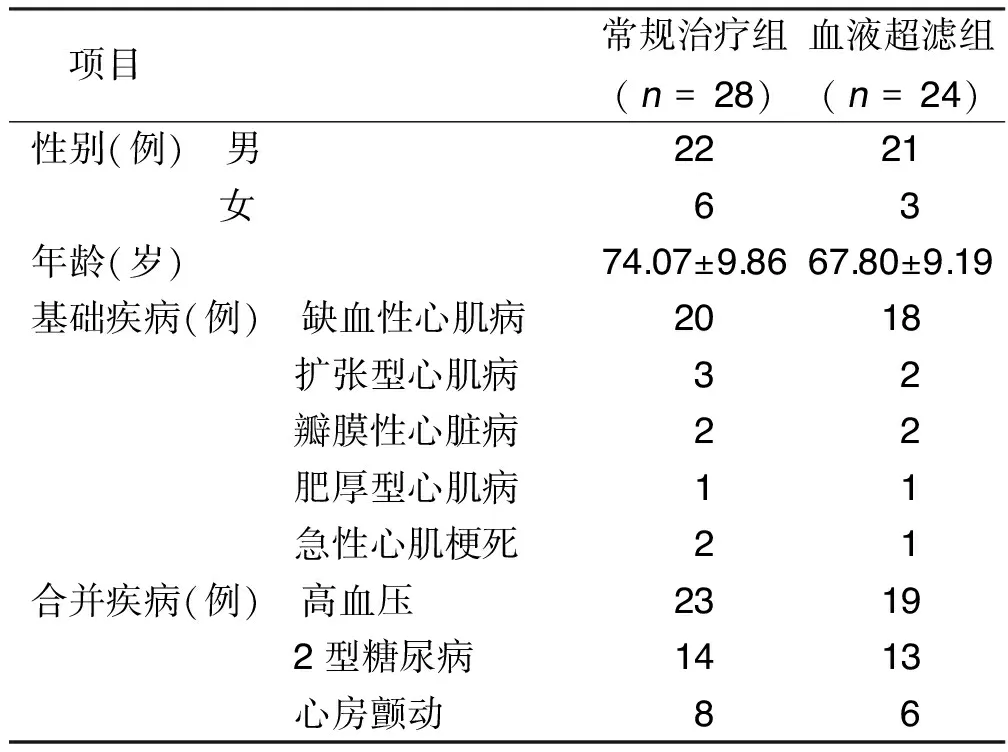
表1 两组基线资料比较
注:两组各项比较,P>0.05。
1.2 方法 两组均按心力衰竭诊疗指南要求给予心力衰竭的一般治疗,包括应用利尿剂、强心药、血管扩张剂、血管紧张素转换酶抑制剂(ACEI)或血管紧张素受体阻滞剂(ARB)、醛固酮受体拮抗剂等,必要时使用沙库巴曲缬沙坦(ARNI)、多巴胺、多巴酚丁胺、米力农、左西孟旦等药物。并控制原发病、消除诱因,心力衰竭病情稳定后根据病人情况给予β-受体阻滞剂。
血液超滤治疗病人行股静脉穿刺,放置8F双腔管建立体外循环通路,用肝素生理盐水充分预冲管路和
滤器后连接,超滤速度为200~300 mL/h,血泵速度为20~40 mL/min。超滤前30 min静脉给予低分子肝素100 U/kg,治疗6~8 h后追加半量。如病人有出血倾向或合并有肝肾功能不全,根据病情调整肝素用量。血液超滤治疗期间不使用利尿剂,治疗结束后根据病人病情使用利尿剂。体外血液超滤设备使用FQ-16心力衰竭超滤脱水装置(北京哈特凯尔医疗科技有限公司)。
1.3 观察指标 ①两组入院24 h内及治疗3 d后行超声心动图检查,包括左室舒张末期内径、左室收缩末期内径、左室射血分数。②治疗前与治疗后3 d比较两组体重、尿量、N末端B型利钠肽原(NT-proBNP)水平。
1.4 临床疗效判断标准 显效:呼吸困难完全缓解,肺部啰音完全吸收,水肿消退,纽约心脏病协会(NYHA)心功能分级改善至Ⅱ级或Ⅱ级以下;有效:呼吸困难基本缓解,肺部啰音基本吸收,水肿减轻但未完全消退,NYHA心功能分级改善至Ⅱ~Ⅲ级;无效:呼吸困难无缓解,肺部啰音无明显吸收,仍有明显水肿,可闻及奔马律,NYHA心功能分级无改善,或并发多脏器功能衰竭,不可逆转而死亡。
2 结 果
2.1 两组临床疗效比较 常规治疗组,显效19例,有效3例,无效6例(死亡2例),总有效率为78.6%。血液超滤组,显效24例,总有效率为100.0%。血液超滤组1例病人治疗后发生低血压,给予补液、升压治疗后血压恢复正常;1例病人滤器内凝血,更换滤器后继续治疗。血液超滤组疗效优于常规治疗组,差异有统计学意义(P<0.05)。
2.2 两组治疗前后超声心动图指标比较 常规治疗组治疗前后左室收缩末期内径、左室舒张末期内径、射血分数比较,差异均无统计学意义(P>0.05)。血液超滤组治疗后左室收缩末期内径、左室舒张末期内径较治疗前明显降低(P<0.05),射血分数较治疗前明显升高(P<0.05)。详见表2。
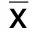
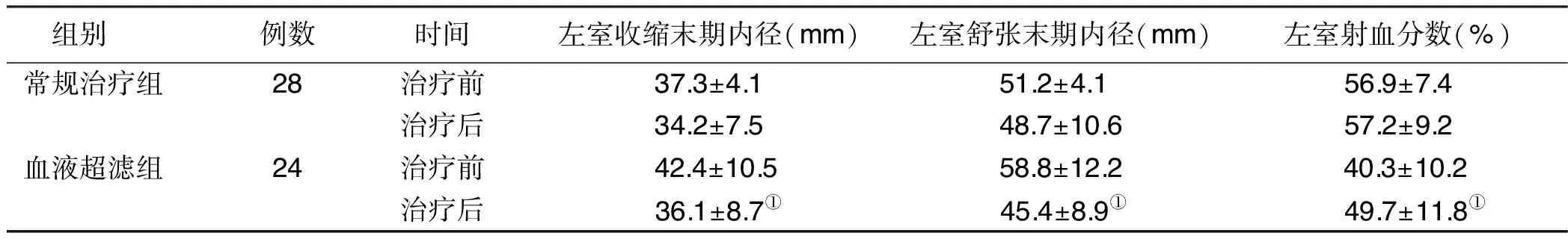
组别例数时间左室收缩末期内径(mm)左室舒张末期内径(mm)左室射血分数(%)常规治疗组28治疗前37.3±4.151.2±4.1 56.9±7.4治疗后34.2±7.548.7±10.657.2±9.2血液超滤组24治疗前42.4±10.558.8±12.240.3±10.2治疗后36.1±8.7①45.4±8.9①49.7±11.8①
与本组治疗前比较,①P<0.05。
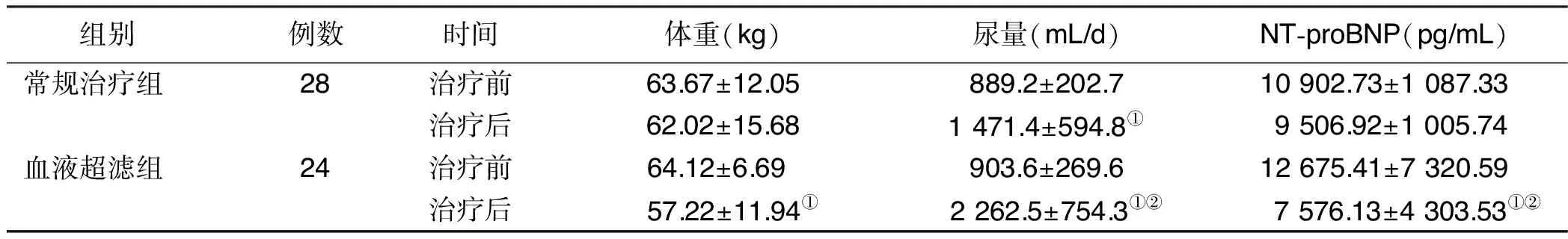
2.3 两组治疗前后体重、尿量与NT-proBNP水平比较 常规治疗组治疗前后体重比较差异无统计学意义(P>0.05);血液超滤组治疗后体重较治疗前下降,差异有统计学意义(P<0.05)。两组治疗后尿量均增加,且血液超滤组增加更明显(P<0.05)。血液超滤组治疗后NT-proBNP水平较治疗前降低,且较常规治疗组降低更明显,差异有统计学意义(P<0.05)。详见表3。
组别例数时间体重(kg)尿量(mL/d)NT-proBNP(pg/mL)常规治疗组28治疗前63.67±12.05889.2±202.710 902.73±1 087.33治疗后62.02±15.681 471.4±594.8①9 506.92±1 005.74血液超滤组24治疗前64.12±6.69 903.6±269.612 675.41±7 320.59 治疗后57.22±11.94①2 262.5±754.3①②7 576.13±4 303.53①②
与本组治疗前比较,①P<0.05;与常规治疗组同期比较,②P<0.05。
3 讨 论
心力衰竭所致容量负荷过重是慢性心力衰竭急性失代偿期病人住院的主要原因。目前,利尿剂是心力衰竭药物治疗的基石,但是,在慢性心力衰竭急性失代偿期病人中,经常会出现利尿剂抵抗、利尿疗效不佳、电解质紊乱、神经内分泌系统激活等不良作用,即使在规范化的利尿治疗中,仍有很多病人容量负荷未得到有效控制[5-6]。PROTECT研究中,20%病人在使用利尿剂治疗后4 d尿量增加不明显,体重无明显减轻,且利尿剂反应性与心力衰竭再住院率、病死率密切相关。很多病人逐渐进展为难治性心力衰竭,甚至急性心肾综合征。因此,需要更多的方法治疗心力衰竭,血液超滤就是其中之一[7-8]。
RAPID-CHF试验入选40例心力衰竭急性失代偿期病人,与利尿剂治疗比较,血液超滤治疗8 h、24 h后液体清除量与体重下降方面优于利尿剂治疗,而且超滤治疗安全,病人耐受性良好[9]。2018年中国心力衰竭诊断和治疗指南[10]对超滤治疗的推荐是有明显液体潴留(如肺水肿或严重外周水肿)同时伴利尿剂反应不佳或利尿剂抵抗的病人(证据级别:Ⅱa,B),难治性终末期心力衰竭病人如有明显水钠潴留可使用床旁超滤治疗。
NT-proBNP是心力衰竭诊断最常用的生物标志物, 大量研究证实NT-proBNP在心力衰竭的鉴别诊断、危险评级、预后判断和治疗监测上有重大临床意义。同时,NT-proBNP浓度对于慢性心力衰竭急性失代偿期病人的再入院率也有明显影响[11-12]。本研究中血液超滤组NT-proBNP水平较常规治疗组降低更明显,说明超滤治疗可能会改善病人的预后, 减少病人的住院次数, 提高病人的生活质量。刘德蕊等[12-13]比较床旁血液超滤与常规治疗的临床效果,发现血液超滤治疗可以更好地降低脑钠肽(BNP),改善心功能,且安全性较高。本研究使用的新型FQ-16心力衰竭超滤装置具有血流速度低、体外循环血量少、血室容量少、不需要置换液和透析液的特点和优点,不需要频繁监测电解质和血气分析,简化了操作流程,是纠正容量负荷过重的有效治疗工具[14]。本研究表明,与常规治疗相比,血液超滤治疗可有效缓解心力衰竭急性失代偿期病人临床症状,减轻体重,增加尿量,降低NT-proBNP水平,减轻容量负荷,改善心功能,表明血液超滤是治疗心力衰竭急性失代偿期病人的有效方法,尤其对容量负荷过重(如肺水肿或严重的组织水肿)、利尿剂抵抗或难治性终末期心力衰竭病人,早期使用可能临床获益更大。
由于本研究随访观察时间过短,疗效观察仅限于住院期间,超滤治疗对心力衰竭病人远期的有效率尚不明确。今后应进一步扩大样本量,对超滤治疗病人进行长期随访,以评价病人的再住院率及生活质量,尤其需要进一步观察远期生存率。

