悬吊运动训练对痉挛型脑瘫患儿运动和平衡功能的影响
骆 伟,王 坤,王玉龙
痉挛型脑瘫是临床上最多见的一种脑性瘫痪疾病,主要病理改变为椎体系损伤,主要临床表现特征为牵张反射亢进[1]。患儿因受原始反射残存及异常神经肌肉控制的影响,使得相关肌肉张力增加、肌力下降以及无法正常控制姿势,进一步可能引起运动功能障碍以及姿势障碍[2]。临床上主要采用Bobath疗法以及推拿等对痉挛型脑瘫患儿进行治疗,上述治疗方式虽可在一定程度上改善患儿的肢体运动、平衡及协调功能,然而在治疗过程中无法充分调节患儿的主动性、积极性,从而可能引起患儿依从性较差,最终影响预后[3]。而悬吊运动训练(SET)是一种新型的有效促进神经肌肉反馈重建的方式,主要强调主动训练观念,其主要是通过神经肌肉激活手段,对“失活”或“休眠”状态下的肌肉进行激活,进一步重建肌肉正常功能以及神经控制作用[4]。鉴于此,本研究通过探讨SET对痉挛型脑瘫患儿运动和平衡功能的影响,为临床痉挛型脑瘫患儿的早日康复提供一种更加安全有效的运动康复方案,现报道如下。
1 资料与方法
1.1 临床资料 将2016年4月—2018年3月我院收治的痉挛型脑瘫患儿120例作为研究对象,通过随机抽签法将其均分为试验组与对照组,每组60例。试验组,男39例,女21例;年龄2~6(4.32±1.02)岁;体重11~19(15.32±1.27)kg;身高55~107(91.75±10.25)cm;疾病分型:偏瘫24例,双瘫27例,四肢瘫9例;脑瘫粗大运动功能分级系统(gross motor function classificationsystem,GMFCS)分级:Ⅰ~Ⅲ级48例,Ⅳ~Ⅴ级12例。对照组,男38例,女22例;年龄2~6(4.30±1.03)岁;体重10~19(15.30±1.25)kg;身高56~108(91.80±10.24)cm;疾病分型:偏瘫25例,双瘫27例,四肢瘫8例。GMFCS分级:Ⅰ~Ⅲ级50例,Ⅳ~Ⅴ级10例。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。纳入标准:①所有研究对象均符合2015年《中国脑性瘫痪康复指南》[5]中所制定的痉挛型脑瘫相关诊断标准;②智力发育正常,可听从指令,且依从性较好;③年龄2~6岁。排除标准:①存在心、肝、肺脏器功能严重不全者;②合并癫痫、骨关节性疾病以及神经肌肉疾病者;③入院前半年内接受过肌肉松解、肉毒瘤注射以及矫形手术者;④存在视觉或听觉功能异常者。所有患儿父母已知情同意,本研究经医院伦理委员会批准。
1.2 方法 对照组接受常规康复训练,主要内容囊括以Bobath技术为主的本体感受器抑制、促进、刺激相关的神经发育学治疗,每次25 min,同时于垫子上进行牵拉训练,每次10 min,此外,予以极力训练,每次20 min,随后增加立体平衡训练、上下楼梯、体位变化以及粗大功能训练等,每次20 min。上述训练每日1次,5次/周,连续干预6个月。
试验组在常规康复训练的同时增加SET,训练前对患儿予以弱链测试,并按照测试结果制定针对性康复训练,主要囊括以下几点,①蹬踏训练:首先于悬吊带中放置训练所用踏板,并协助患儿将双脚置于踏板上,双手握住悬吊绳,以双脚朝上蹬的力量完成该动作;②分腿训练:协助患儿取侧卧位,吊带套入膝关节与踝关节,由治疗师固定下肢,随后缓缓升高悬吊点,并予以震颤干预;③平衡与重心训练:帮助病人双脚踏于悬吊板上,并保持宽度与肩部相同,指导患儿双手紧握悬吊绳,由治疗师不同方向移动悬吊板,在此过程中要求患儿身体和地面维持垂直;④蹲起训练:患儿双手紧握悬吊绳,同时将健侧下肢踝部置于悬吊带中,患侧下肢进行屈、伸膝运动;⑤骨盆旋转训练:要求患儿取仰卧位,左侧膝关节下方放置钢性悬吊带,右侧不悬吊,于腰部增加支持带,告知患儿抬臀、伸髋、伸膝,并旋转骨盆。SET以阶梯式训练为原则,每组训练重复6次,每日3组,5次/周,连续干预12个月。
1.3 观察指标 对比两组干预前后运动和平衡功能变化情况、表面肌电图表面肌电均方根值(RMS)水平以及改良Ashworth量表(MAS)评分。其中运动功能主要通过粗大运动功能评估表(GMFM-88)评分进行评估[6],且本研究主要是针对粗大运动敏感性较高的D区以及E区进行测评,其中D区囊括13个条目,E区囊括24个条目,每个条目评分0~3分,得分越高表示患儿运动功能越佳。平衡功能主要通过Berg量表进行评估[7],其主要内容囊括站起、坐下、无支持站立等14个项目,每个项目评分0~4分,得分越高说明患儿平衡功能越佳。表面肌电信号检测:主要是通过Infiniti10通道表面肌电图仪进行采集,并通过一次性圆形表面电极片(购自上海励图医疗器材有限公司),测量双侧脊肌和被动活动条件下内收肌、腓肠肌以及胫骨前肌的表面肌电信号,随后以BioGraph Infiniti软件分析图像信息,并以RMS作为评估指标。两组患儿的表面肌电信号检测主要是由我院同一名医生独立完成。
2 结 果
2.1 干预前后两组粗大运动D区、E区评分比较 干预后,试验组粗大运动D区、E区评分均升高,且试验组高于对照组(P<0.05)。详见表1。
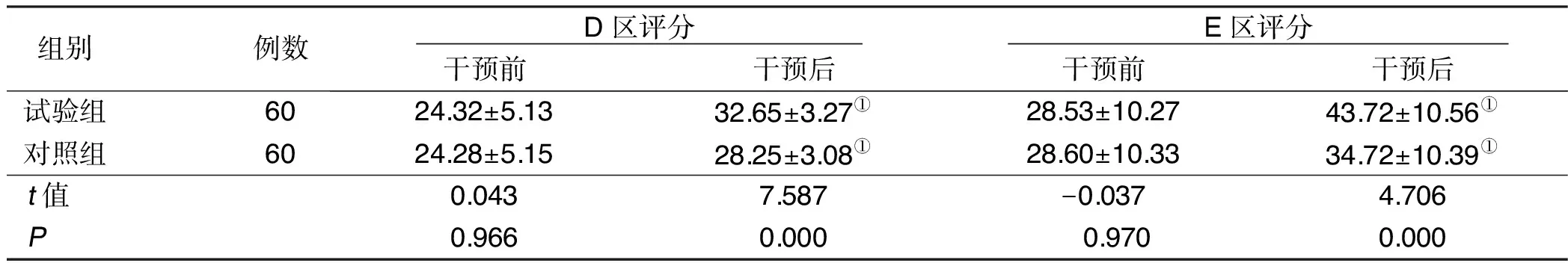
组别例数 D区评分 干预前干预后 E区评分 干预前干预后试验组6024.32±5.1332.65±3.27①28.53±10.2743.72±10.56①对照组6024.28±5.1528.25±3.08①28.60±10.3334.72±10.39①t值0.0437.587-0.0374.706P0.9660.000 0.9700.000
与本组干预前比较,①P<0.05。
2.2 干预前后两组Berg量表评分比较 干预后,试验组和对照组Berg量表评分较干预前均升高,且试验组Berg量表评分较对照组高(P<0.05)。详见表2。
2.3 干预前后两组表面肌电图RMS比较 干预后,两组内收肌、腓肠肌表面肌电图RMS较干预前均降低,且对照组低于试验组(P<0.05)。详见表3。
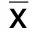
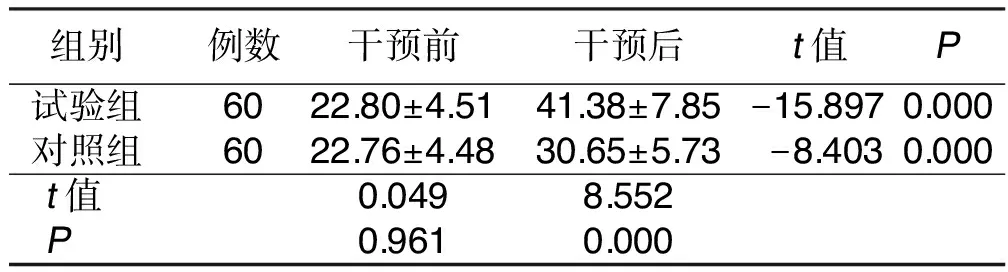
组别例数干预前干预后t值P试验组6022.80±4.5141.38±7.85-15.8970.000对照组6022.76±4.4830.65±5.73-8.4030.000t值0.0498.552P0.9610.000
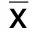
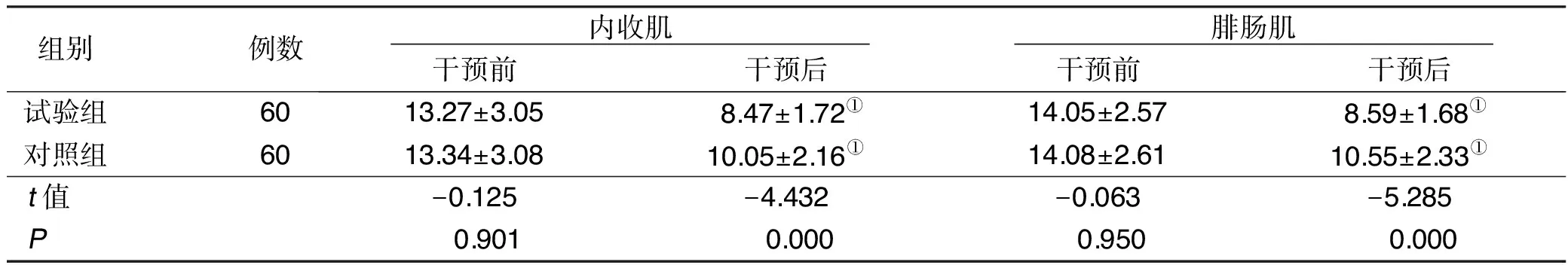
组别例数 内收肌 干预前干预后 腓肠肌 干预前干预后试验组6013.27±3.058.47±1.72①14.05±2.578.59±1.68①对照组6013.34±3.0810.05±2.16①14.08±2.6110.55±2.33①t值-0.125-4.432-0.063-5.285P 0.901 0.000 0.950 0.000
与本组干预前比较,①P<0.05。
2.4 干预前后两组MAS评分比较 干预后,两组MAS评分均较干预前低,且试验组低于对照组(P<0.05)。详见表4。
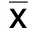
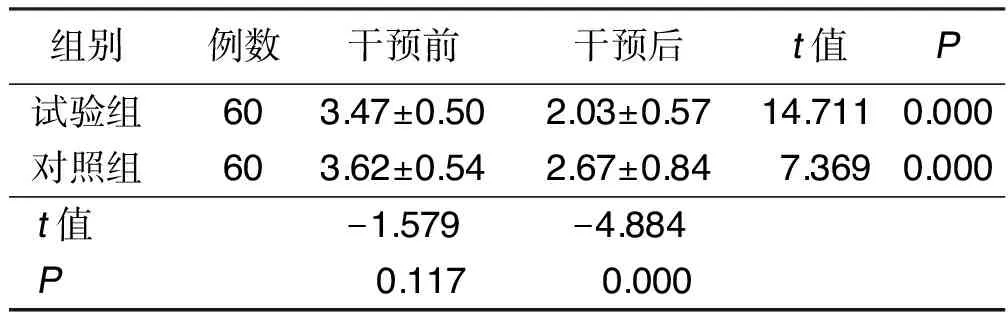
组别例数干预前干预后t值P试验组603.47±0.502.03±0.5714.7110.000对照组603.62±0.542.67±0.847.3690.000t值-1.579-4.884P 0.117 0.000
3 讨 论
痉挛型脑瘫患儿往往处于大脑未发育成熟的阶段,主要是指由多种原因共同作用引发非进行性损伤,从而导致的运动以及姿势紊乱的病变。患儿往往伴有不同程度的智力缺陷以及语言、视觉、听觉功能障碍[8-10]。常规的康复训练虽可有效改善患儿的肌肉痉挛情况,但该类康复训练方式种类较少,且起效较慢。SET主要是指集神经发育疗法、感觉统合训练以及引导式教育于一体的训练方式,其对病人的肌力增强、肌张力改善、平衡协调性的增强均可在主动运动过程中完成,相比其他治疗方式可更有效诱发随意、分离性活动,从而为病人正常功能模式以及神经控制模式的重建创造有利条件[11-12]。另有研究报道显示,SET重点在于运动感觉的训练,强调于病人不平稳状态下予以康复训练,从而可显著加强中央躯干肌肉以及髋部深层肌肉量,进一步改善运动平衡能力、控制能力以及稳定状态[13-14]。本研究结果显示,干预后试验组粗大运动D区、E区评分较对照组高,这与王军等[15-16]的研究报道相符,说明SET可改善痉挛型脑瘫患儿运动功能。SET可于不稳定状态下对患儿进行闭链运动,从而加强对躯干肌肉与多个肌群间的神经肌肉协调性的刺激,进一步有效提高脊柱和骨盆的稳定性,最终达到改善患儿运动功能的目的。干预后试验组和对照组Berg量表评分较干预前升高,且试验组高于对照组,表明SET可明显改善痉挛型脑瘫患儿的平衡功能。究其原因,SET可刺激到常规康复训练无法达到的深层稳定肌群,继而有利于增强深层肌群和表层肌群的协同收缩能力,从而有效改善机体稳定性[17]。同时,SET方法多样,具有较高的依从性,可在增强患儿感觉运动控制的同时,提高稳定性以及肌力力量,进一步促进康复治疗的进展,改善康复治疗效果。干预后试验组内收肌、腓肠肌表面肌电图RMS及MAS评分较对照组降低。提示SET可在一定程度上降低患儿患肢肌肉的肌张力。其中表面肌电图属于临床上广泛用于反映脑瘫患儿肌肉功能状态的量化指标,属于安全无创检查手段,而表面肌电图RMS可有效反映脑瘫患儿肌张力状态。说明SET可明显改善痉挛型脑瘫患儿的肌张力。另有研究报道证实,内收肌与腓肠肌肌张力的改善可显著增加下肢支撑面,从而有效增强稳定性,进一步促进剪刀步态的改善,促进患儿步行能力的提高[18]。因此,可认为SET改善痉挛型脑瘫患儿运动以及平衡功能的主要作用机制可能与改善肌张力有关。
综上所述,SET可提高痉挛型脑瘫患儿的运动功能以及平衡功能,且能有效降低患儿患肢肌肉的肌张力。

