多层螺旋CT对非结核分枝杆菌肺病与活动性肺结核对照研究
田佳枫,许邦,李奕,黄中绿,徐燕美
(广东省佛山市南海区疾病预防控制中心,广东 佛山 528000)
非结核杆菌(non-tubereulous mycobacteria,NTM)的临床定义:除结核分枝杆菌复合群(结核分枝杆菌、牛分枝杆菌、田鼠分枝杆菌、非洲分枝杆菌及麻风分枝杆菌)外的分枝杆菌菌属总称[1],目前其感染期间途径较多,以直接接触、医源性感染为主。既往伴有肺部基础疾病患者,随着临床对细菌分离技术的广泛应用,NTM总体检出率呈上升趋势。对临床感染NTM患者来说,早期症状表现以肺部病变为主,后逐渐扩展至其他脏器器官病变,包括淋巴结炎、皮肤软组织感染、肌骨系统病变等[2]。部分老年人群体自身免疫力偏低,此时病原菌扩散形式表现为血源性播散,对其后续正常机体健康及生存质量造成影响[3]。要求临床早期诊断及干预治疗,但往往疾病确诊期间,易与肺结核杆菌(tuberculosis bacillus,TB)混淆,两者在影像学表现上相似,易出现误诊,目前国内外对上述两类疾病相关鉴别诊断报道偏少[4]。本研究对NTM肺病、TB感染影像学征象进行分析,为后续临床医师鉴别诊断提供理论基础,现报道如下。
1 资料与方法
1.1 一般资料 选取我中心2014年1月—2018年12月期间结核病项目科确诊患者,活动性肺结核患者114例,非结核分枝杆菌肺病患者52例,诊断标准[5]:NTM肺病:胸部影像学检查,提示肺部存在空洞型阴影,病变包括多灶混合性病变、多发小结节病变。要求标本监测过程中无污染,并满足以下条件:经过3次痰抗酸杆菌涂片检查及痰分枝杆菌培养均阳性,而经分子生物学检查如痰Xpert MTB/RIF检测阴性,临床诊断疑似为NTM患者,及时将标本送至市级结核防疫机构进行NTM检测,后续进行反馈确诊。TB:对痰液、胸腔积液开展结核分枝杆菌培养及淋巴结、肺组织等活检提示为阳性,胸部CT检查存在典型TB影像特征,可诊断为TB。纳入标准:①本次研究经过我中心伦理委员会批准;②纳入对象知晓本次研究内容并自愿参与。排除标准:①中途退出本次研究者;②存在精神异常、抑郁症患者;③存在妊娠、哺乳妇女。活动性肺结核患者(TB组)中男90例,女24例,年龄32~67岁,平均(53.80±3.50)岁,非结核分枝杆菌肺病患者(NTM组)中男42例,女10例,年龄34~65岁,平均(52.60±3.40)岁,两组性别、年龄比较差异无统计学意义(P>0.05)。
1.2 方法 所有患者均于佛山市南海区各人民医院接受多层螺旋CT(型号为GE Lighetpeed Uitra 8排螺旋CT机、GE OptinmaCT540 16排螺旋CT机、GE Lighetpeed VCT 64排螺旋CT机)检查。利用佛山市南海区医院共同区域PACS数据库,通过输入患者姓名及其他相关资料,可查询患者以往做过的相关影像学检查资料。具体操作步骤如下:扫描条件:120 kV,200~250 mA,螺距为1.375,此时层厚、层间隔之间维持在5 mm,重建层厚、层间隔维持在1.25 mm,对扫描范围上,包括肺尖、肺底。此时将图像上传至配套设备后,经过处理工作站进行处理,图像数据上传至区域PACS数据库。研究开展中,由2位以上经过培训主治医师单独进行阅片,对伴有争议图片,可经过一致商议,并取得一致结论。记录患者胸部CT影像学表现。对其资料上,包括患者疾病累及至肺叶范围,CT图像表现是否伴有支气管扩张、空洞、钙化及其胸膜增厚等。对临床资料开展分析,判定患者是否伴有肺部基础疾病、咳嗽、咯血。结合胸片及CT对病变部位进行判定:Ⅰ区:病灶位于双肺上叶尖后段及下叶背段;Ⅱ区:中叶、舌段;Ⅲ区:双肺上叶前段及双肺下叶各基底段;弥漫分布:双肺弥漫性粟粒结节。

2 结果
2.1 影像学表现 TB患者双肺表现上,以斑片、结节及干酪样病变为主,内部伴有厚壁空洞、肺内慢性炎症(钙化、肺实质纤维样破坏、肺体积缩小以及胸膜增厚、胸腔积液)、淋巴结钙化(见图1)。NTM肺病患者,双肺表现为簇状聚集小叶中心性结节,结节微小,多表现为<5 mm,以小叶中心结节视野为主,后续以右肺中叶、左肺上叶舌段支气管扩张、胸膜下的薄壁空洞为表现,且少见支气管播散灶,逐渐向邻近组织直接扩散(见图2)。
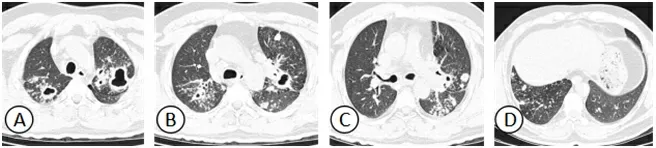
图1 TB患者的胸部CT图像注:该病例为40岁男性,A、B可见肺上叶尖段厚壁空洞;C、D可见结节影。

图2 NTM肺病患者的胸部CT图像注:该病例为64岁女性,E、F可见肺内薄壁空洞;G、H可见肺内多发支气管扩张。
2.2 两组患者基本情况及临床症状比较 NTM组合并肺部基础疾病、咳嗽、咯血发病率分别为78.85%、100.00%、40.38%,高于TB组42.11%、55.26%、21.05%,两组差异有统计学意义(P<0.001),见表1。

表1 两组患者基本情况及临床症状比较
注:表内计数资料数据用[n(%)]表示;“-”表示采用Fisher的精确检验结果(双侧)。
2.3 两组患者病变部位分布比较 Ⅰ区、Ⅱ区病变位置分布上,两组差异有统计学意义(P<0.05),Ⅲ区和弥漫分布上,两组差异无统计学意义(P>0.05),见表2。
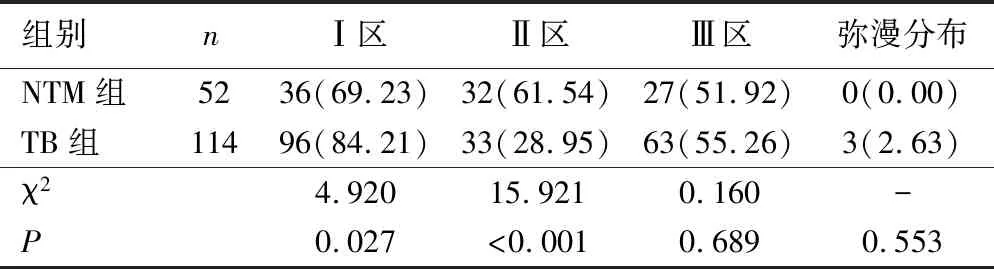
表2 两组患者病变部位分布比较
注:表内计数资料数据用[n(%)]表示;“-”表示采用Fisher的精确检验结果(双侧)。
2.4 两组患者胸部CT影像学特征比较 NTM肺病组好发部位、条索影、结节、斑片影、支气管扩张、粟粒与TB组比较差异有统计学意义(P<0.05),见表3。

表3 两组患者胸部CT影像学特征比较
注:表内计数资料数据用[n(%)]表示;“-”或“*”表示采用Fisher的精确检验结果(双侧)。
3 讨论
NTM肺病作为临床常见疾病之一,临床早期细菌分离技术偏低,相比较结核杆菌感染,部分地区对感染NTM患者诊断不及时,造成部分地区疾控中心及医院未上报NTM患者,致使近些年来NTM发病率逐年上升[6]。随着国内老龄化进程加快,我国逐渐步入老年型社会,老年患者自身抵抗能力水平趋于下降,此时机会性致病菌感染率上升,随着临床诊疗技术发展,对应NTM检出率随之上升[7]。我国作为肺结核疾病好发国家,对抗酸杆菌阳性患者来说,早期症状上以咳嗽、发热症状为主,对应治疗干预上均采取抗结核治疗,提高患者治愈率,并改善预后[8]。因此,临床如何有效对上述两类疾病作出分类,对患者作出正确诊断,可进一步提高患者生存率、治愈率。目前对肺部疾病诊断中,常规诊断方式CT难以准确对疾病做出判断。因此,要求医师对NTM肺部病变影像加以熟悉,用于与结核感染患者鉴别诊断,作为临床合理用药标准,降低误诊发生率[9]。
NTM相比较结核杆菌感染,在菌体成分、抗原表现上极其相似,且对应临床症状、病理改变极胸部影像表现上差异偏小。姚景江等[10]研究中证实,对纳入每组均为102例的NTM肺病和TB患者临床资料和影像特征对比进行分析,结果证实,上述两组患者临床表现发生率比较上差异无统计学意义。因此,如何有效辨别两者之间影像学差异,成为目前鉴别疾病的重点。本研究结果提示,相比较肺结核患者,NTM患者合并基础肺部疾病症状偏高,且咳嗽、咯血发生率相对上升,两组差异有统计学意义。分析原因得出:NTM毒力与结核分枝杆菌相比较偏低,作为一类机会致病菌,该病好发于原有呼吸道疾病患者或先天性、继发性免疫功能偏低患者,作为非结核分枝杆菌易感因素之一。本文研究病变位置上,Ⅰ区、Ⅱ区病变位置分布上,两组差异有统计学意义,Ⅲ区、弥漫分布病变分布上,两组差异无统计学意义,部分研究证实[11],NTM肺病好发病灶,以肺中叶、舌段为主。NTM肺病患者影像学表现上,呈现多形态混合性改变,后续伴有渗出、增殖、干酪化、纤维化、支气管扩张及空洞表现。细支气管周围微结节随着右肺中叶、左肺上叶舌段及支气管扩张、胸膜下的薄壁空洞,少见支气管播散灶,并逐渐向邻近肺部组织扩散,是NTM肺部疾病早期典型CT征象[12]。文中表3提到,对其多层螺旋CT影像表现上,两者存在一定差异性,NTM肺病组好发部位、条索影、结节、斑片影、支气管扩张、粟粒与TB组比较,两组差异有统计学意义。对TB患者来说,因菌株毒性较强,往往对肺部组织破坏力较强,且病灶内部活动性显著,以显著浸润、播散为主,对应影像学表现征象上广泛累积至多个肺叶,病灶形态表现上,以多样化为特点[13]。TB形成中,病程时间较长,肺部病灶不断进展期间后续局部病灶好转,转而可形成新的病灶,随着肺部病灶不断进展,所形成病灶范围逐渐扩大并形成空洞,不易闭合,对肺部损伤程度较大,以肺实变、肺毁损症状为主[14-16]。本研究结果提示,与NTM肺病组比较,其小叶中心结节以及腺泡结节、血行播散型结节偏高,其中特异性征象为肺内支气管播散灶,且小叶中心结节均为多数腺泡结节发展而来。NTM肺病影像表现上,以多发空洞、支气管扩张为主要表现,无论为空洞周围、对侧肺炎,均无明显支气管播散灶,进一步证实NTM肺病不易在肺内造成支气管播散,而肺结核所形成空洞、干酪性坏死,极易造成播散。空洞检出率比较上差异无统计学意义,NTM肺病组以多发、纠集在一起薄壁空洞多见,以圆形、边界清晰为表现,周围无明显浸润性病变,进一步证实空洞是在小空洞基础上,所引起张力性空洞、肺大泡。肺结核空洞多为纤维组织增生,形态不规则,此时在周围及其他肺野表现上,以支气管播散灶为特点。部分研究[17-18]指出,支气管扩张作为NTM感染易感因素,扩张支气管及细支气管周围浸润伴有淋巴细胞,呼吸性细支气管内伴有固体干酪样物质,表明支气管扩张为NTM感染所致,且扩张逐步进展形成新的支气管扩张,结果表明,当支气管扩张会提高人感染NTM,且是由NTM肺部感染所致。本次研究开展中,仍然存在一定不足,因临床引起NTM细菌种类偏多,高达数十种。本研究仅为NTM肺病患者进行分析,未对其分型,因此,试验结论上会存在一定偏差,仍需后续加大研究样本及研究深度,对其结论进一步证实。
综上所述,NTM肺病相比较TB,两者在临床及影像学表现上存在一定差异,目前对上述疾病确诊金标准为菌种鉴定,后续结合MSCT表现,能详细将病灶、病变程度清晰展示出来,为后续临床诊断提供依据,减少误诊发生率。

