急性脑出血患者应用早期康复护理对心理状况的研究
李春秀,唐流洋
(重庆市綦江区人民医院,重庆 401420)
急性脑出血是突然发生的非外伤性脑实质血管破裂、血液溢出,具有发病急、病情进展快、致残率及死亡率高等特点,调查显示[1]急性脑出血发病后若未及时抢救、干预,死亡率高达40%~60%,经急救治疗后虽可挽救患者生命,但后遗症较多可严重影响患者自我护理能力及预后效果,因此需在治疗同时开展早期康复护理。 资料显示[2]急性脑出血发病早期神经功能可逆行高,合理的康复治疗有促进损伤神经功能恢复,预防康复期关节变形、肌肉萎缩,且康复护理以人性化为护理理念,对不同病情患者实施针对性康复护理,达到改善其肢体功能、运动功能的目的。 该文选择100 例接收急性脑出血患者研究,对比常规治疗、早期康复治疗价值,报道如下。
1 资料与方法
1.1 一般资料
选取该院接收100 例急性脑出血患者研究,计算机均分为对照组、治疗组各50 例。 诊断标准[3]:《全国第四届脑血管病修订诊断标准》。纳排标准:(1)发病6 h 内入院者;CT 检查证实出血量在 10~60 mL 者。 (2)排除:严重呼吸衰竭者;治疗过程中再次脑出血者;合并其他严重疾病者;伴意识、听力、沟通障碍者。 治疗组27 例男、23 例女,年龄 42~75 岁,均值(58.51±13.62)岁;出血部位:21 例基底节区出血者、18 例脑室内出血者、5 例脑叶内出血者、3 例丘脑出血者、3 例其他部位出血者;NIHSS 评分 25~32 分,评分均值(28.51±3.41)分。 对照组 26 例男、24 例女,年龄 43~76 岁,年龄均值(58.94±13.91)岁;出血部位:20 例基底节区出血者、17 例脑室内出血者、6 例脑叶内出血者、4 例丘脑出血者、3 例其他部位出血者;NIHSS 评分 26~33分,评分均值(29.14±3.05)分,两组一般资料对比差异无统计学意义(P>0.05),可比。
1.2 方法
对照组给予常规治疗、护理:患者入院后急诊手术处理,护理人员密切监测其病情、生命体征变化,定时给药,待病情稳定后在家属或护理人员协助下进行简单床上、床下运动。
治疗组在对照组基础上给予早期康复护理:(1)心理疏导:患者入院后护理人员需保持热情、耐心态度适时与患者沟通,用通俗语言系统为其讲解急性脑出血发病原因、临床症状、治疗方法、护理内容、注意事项、康复训练重要性、康复周期等,使患者充分了解急性脑出血,缓解其因疾病产生恐惧、焦虑情绪。 针对患者提出治疗、康复相关疑问及时解答,构建良好医患关系,提高患者治疗及康复依从性,其次可参考真实案例为患者讲解成功康复患者康复过程,还可组织患者与康复期患者沟通,树立其治疗信心。 每日在正常工作时间外与患者沟通 2~3 次,15~20 min/次,两者保持0.5~75 m,耐心倾听患者主诉,鼓励或引导其表达内心想法或情感,并采用认知较正、心理暗示等方法缓解其因疾病、治疗、预后效果产生负性情绪。 叮嘱家属耐心、细致照顾患者,使其感受家庭温馨与支持,避免与患者交流经济情况、住院费用,避免刺激患者加重病情。 (2)康复指导:在发病后 2 d~1 周内待病情平稳,神经系统体征不再进展便可由专业康复人员进行康复治疗。 ①卧位训练:病情稳定后指导患者正确摆放健侧肢体,可惦仰卧位、健侧及患侧卧位,每1 h 更换一次体位。 ②翻身训练:指导患者双手握紧,同时转向身体一次,每1 h 翻身一次。 ③起坐训练:指导患者选择平卧位, 抬高床头30°, 在膝盖下关节处垫一软枕,保持此坐姿 20~30 min/次,3 次/d,根据患者耐受程度逐渐增加角度(30°~40~°60°~80°)、延长坐姿保持时间,直至患者可自行坐起。 ④肢体训练:指导患者摆放肢体功能位,依次对肩关节、肘关节、腕关节等进行按摩、活动,拍打并按摩四肢肌肉,15 min/次,3 次/d。 幅度由近到远,由小至大,每个关节活动2~3 次[4]。 ⑤站立及行走训练:3 周后引导患者双腿下床至床边,搀扶患者下床-移动-行走,2 次/d,30~40 min/次。⑥日常活动:4 周后指导患者自己穿衣、如厕等,在康复过程中基于其语言及认知训练,语言训练从简单发音-字-词语-句子过渡,认知从听觉、味觉、嗅觉、触觉等进行刺激,以提高其康复速度。
1.3 观察指标
(1)采用汉密顿抑郁量表(HAMD)评价两组患者治疗前后 3 d、2 周、4 周、6 周抑郁情况,评分与抑郁情况成正比。(2)参考NIHSS 量表评价两组治疗前后3 d、2 周、4 周、6 周神经功能缺损程度。
1.4 统计方法
2 结果
2.1 抑郁评分
两组治疗前HAMD 对比差异无统计学意义 (P>0.05);治疗后 HAMD 评分逐渐下降,3 d、2 周、4 周、6 周治疗组HAMD 评分低于对照组, 差异有统计学意义(P<0.05)。 见表 1。
表 1 抑郁评分[(),分]
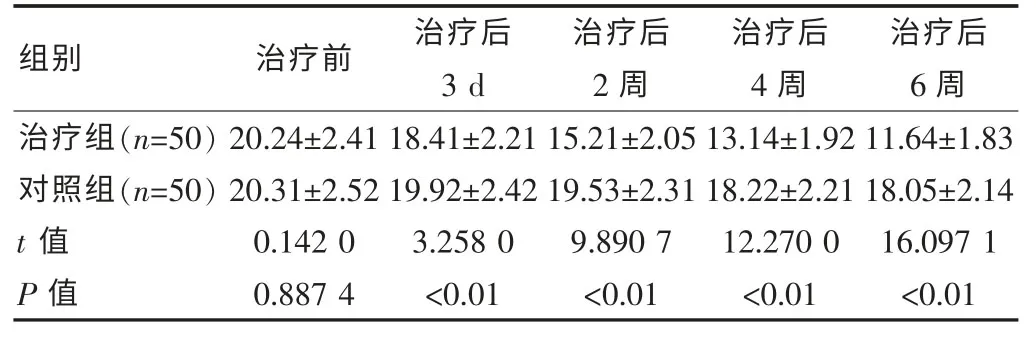
表 1 抑郁评分[(),分]
组别 治疗前 治疗后3 d治疗后2 周治疗后4 周治疗后6 周治疗组(n=50)对照组(n=50)t 值P 值20.24±2.41 20.31±2.52 0.142 0 0.887 4 18.41±2.21 19.92±2.42 3.258 0<0.01 15.21±2.05 19.53±2.31 9.890 7<0.01 13.14±1.92 18.22±2.21 12.270 0<0.01 11.64±1.83 18.05±2.14 16.097 1<0.01
2.2 神经功能缺损程度
两组NIHSS 评分逐渐下降, 治疗前、 治疗后3 d NIHSS 对比差异无统计学意义(P>0.05);治疗后 2 周、4 周、6 周治疗组NIHSS 评分低于对照组,差异有统计学意义(P<0.05)。 见表 2。
表 2 神经功能缺损程度[(),分]
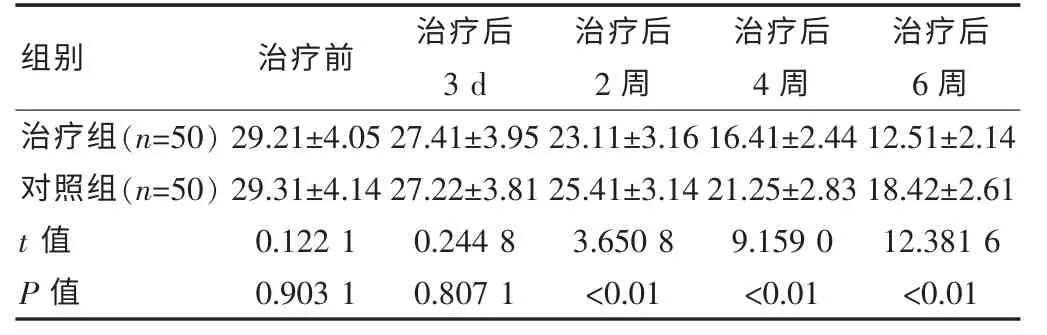
表 2 神经功能缺损程度[(),分]
组别 治疗前 治疗后3 d治疗后2 周治疗后4 周治疗后6 周治疗组(n=50)对照组(n=50)t 值P 值29.21±4.05 29.31±4.14 0.122 1 0.903 1 27.41±3.95 27.22±3.81 0.244 8 0.807 1 23.11±3.16 25.41±3.14 3.650 8<0.01 16.41±2.44 21.25±2.83 9.159 0<0.01 12.51±2.14 18.42±2.61 12.381 6<0.01
3 讨论
脑出血是各种原因导致的脑部血管破裂、血液溢出,每年发病率在200 万人次,若未及时入院治疗可增加致残率、 死亡率, 调查显示急性脑出血存活者70%伴有不同程度功能障碍。报告显示[5]脑卒中后3 月内神经功能恢复速度较3 月后快,急性脑出血发病后2~7 d 或生命体征平稳、 神经系统体征无明显变化便可实施康复治疗,通过肢体运动诱发皮质脊髓通路的重建,促进损伤神经功能恢复。 其次神经功能损伤后急性脑出血患者还伴有不同程度认知、语言功能障碍及情感行为变化,常见抑郁心理状态,若康复护理过程中未及时疏导负性情绪会降低患者依从性及康复效果。
该研究中治疗组经早期康复护理后3 d、2 周、4周、6 周HAMD 评分低于对照组, 提示早期康复护理对改善患者抑郁状态有积极作用,可显著降低患者康复过程中负性情绪,分析:患者入院后若不及时疏导患者负面情绪则会产生恶性循环可诱发心理疾病,因此患者入院后护理人员需耐心、热情、细致为患者及其家属讲解急性脑出血发病、治疗、预后等方面知识,逐渐提高其认知,并采用认知较正、心理暗示等方法缓解患者负性情绪,尽可能多与患者沟通确保可及时掌握其心理状态变化,并根据自身护理经验、专业技术为其提供心理疏导,提高其临床依从性,其次护理人员可定期按摩康复成功、 康复期患者与患者沟通,使其掌握康复护理优势、注意事项,进而提高其康复训练信心。 研究中治疗组经早期康复护理后2 周、4周、6 周NIHSS 评分低于对照组, 提示早期康复护理对改善患者神经功能缺损程度有积极作用, 分析:早期康复训练通过卧位、翻身、起坐训练、肢体、站立及行走、日常活动等方面训练,可促进损伤中枢系统神经元重组, 使部分受损神经元在适宜条件下再生,在其生命体征平稳后越早开展康复护理脑组织、神经可塑性越强,通过循序渐进训练促进其损伤神经功能恢复,其次肢体功能训练可改善血液循环状态,但为确保康复效果建议选择责任心强、专业技术高、护理态度高护理人员。
综上所述, 急性脑出血患者选用早期康复护理,既可降低治疗后 3 d、2 周、4 周、6 周抑郁程度,又可改善治疗后 2 周、4 周、6 周神经功能缺损程度, 促进损伤神经功能恢复,值得借鉴。

