育龄妇女不同HCY 水平及叶酸利用能力对胎儿出生缺陷的影响
张林静,陈惠丽,何 黎,黄 芩,韦 焘
(1) 海南省妇女儿童医学中心妇产科,海南海口 570206;2) 昆明医科大学教务处;3) 昆明医科大学图书馆,云南昆明 650500)
出生缺陷是指基因或染色体异常引起的胚胎或胎儿生长发育过程中出现的脊柱裂、无脑儿、唇腭裂、先心病等功能或结构异常性疾病,我国新生儿出生缺陷率高达5.6%,严重影响我国人口出生质量[1-2]。同型半胱氨酸(homocysteine,Hcy)是半胱氨酸及蛋氨酸代谢过程中间产物,其浓度与血管内皮损伤、不良妊娠结局及新生儿出生缺陷有密切关系[3]。叶酸可为Hcy 代谢提供甲基,可作为同型半胱氨酸血症治疗药物之一[4]。近年发现[5],叶酸代谢相关基因多态性与血清Hcy 浓度升高密切相关,不同基因型叶酸患者血清Hcy 水平存在明显差异。目前临床上发现在妊前3 个月补充叶酸能有效降低血清Hcy 水平,明显减少新生儿出生缺陷率,尤其是神经管畸形[6]。然而,关于叶酸利用能力与血清Hcy 的关系及其最佳补充量目前尚不明确,因此本研究将探讨2019年1月至2020年1月在本院妇产科建档的537例孕妇不同叶酸代谢关键酶基因型对血清Hcy 的影响及补充叶酸对预防新生儿缺陷的效果,现报告如下。
1 资料及方法
1.1 临床资料
选取2019年1月至2020年1月在钦州市第二人民医院妇产科建档的537例孕妇为研究对象,纳入标准:(1)年龄20~35 岁,单胎、活产孕妇;(2) 入组时为健康孕妇,无不良孕产史、无产科并发症;(3) 夫妻双方无家族遗传病史;(4) 孕妇依从性良好,能定期接受产检;(5) 新生儿缺陷参考中华医学会相关诊断;(6) 所有孕妇均知情同意,愿意配合研究。排除标准: (1)合并肝肾功能不全、严重消化系统疾病、冠心病、糖尿病、恶性肿瘤、甲状腺疾病或免疫系统疾病等;(2) 近期应用过影响维生素B12 和叶酸吸收的药物,如抑酸药质子泵、避孕药、H2 受体阻滞剂、阿司匹林等;(3) 有过妊娠神经管缺陷史;(4) 应用过利尿药、抗癫痫要、烟酸等药物。
1.2 方法
1.2.1 分组情况在首次产检时采集孕妇口腔黏膜上皮细胞,采用荧光定量 PCR 测定MTRRA66G、MTHFRC677T、A1298C 的基因多态性,根据各基因位点出现频率、功能、纯合、杂合情况,对叶酸利用能力进行风险分级,其中0 级为无风险,叶酸利用能力正常;1~2 级为低风险,叶酸利用能力略差;3~5 级为中风险,叶酸利用能力较差;6~8 级为高风险,叶酸利用能力很差,并根据叶酸利用能力分为A 组(未发现风险+低风险) 及B 组(中度风险+高度风险),A 组给予叶酸400 μg/d,B 给予叶酸800 μg/d,给药至孕3个月,孕中期及孕晚期根据Hcy 值调整叶酸用量。
1.2.2 PCR 测定叶酸代谢关键酶相关位点采用由上海生物工程公司设计的Primer Premier 5 PCR引物。收集孕妇血液样本,将样本置于4℃的离心机中以12 000 r/min 离心处理15 min,样品完成后分为三层,留取上清液并将上清液转移之一1.5 mL EP 管中,注意避免吸到下层沉淀。向上清液中加入等体积异丙醇,充分摇匀搅拌后冷冻静置10 min。将样本置于4℃的离心机中以12 000 r/min 离心处理15 min,弃去上清液,EP 管底白色沉淀物为DNA,采用75%的酒精反复洗涤沉淀物。将样品置于4℃的离心机中以12 000 r/min 离心处理10 min,弃去上清液,EP 管底白色沉淀物为RNA,室温下晾干5~10 min。待沉淀物晾干后,采用30~40 μL DEPC 水溶解沉淀物,采用超微量分光光度技测定DNA 含量。各取缓冲液及DNA 混合物2 μL,加入1.5%琼脂糖凝胶,电压调节至120 V,开始电泳,150 min 后停止,将凝胶曝光于紫外凝胶分析仪中,观察RNA 条带,判断RNA 降解程度,并采用美国ABI 公司7900HT 荧光实时定量PCR 仪 测 定 NMTRRA66G、MTHFRC677T、A1298C DNA 含量。采用连接酶检测反应(LDR)对基因进行分型,并应用Genemapper 软件对NMTRRA66G、MTHFRC677T、A1298C 进行基因分型。
1.2.3 血清Hcy 测定分别于服用叶酸前、孕早期、孕中期、孕晚期及产后42 d 在产妇产检时抽取其静脉血,采用酶联免疫法(ELISA) 测定患者血清中Hcy 水平,具体操作如下:采集孕妇静脉血3 mL,以3 000 r/s 离心处理10 min,收集上清液,并置于-80 ℃中保存待测。Hcy 试剂盒购于聚创医药科技有限公司,试剂参考值区间(0~20 μmol/L)。
1.3 统计学处理
应用SPSS 对数据进行分析,计数资料比较采用%表示,采用χ2检验,计量资料采用())表示,组间计量资料比较应用t值分析,并应用受试者特异曲线(ROC) 分析Hcy 对叶酸利用能力的预测价值,P<0.05 为差异有统计学意义。
2 结果
2.1 孕妇MTRRA66G、MTHFRC677T、A1298C基因分型结果
MTRR 的A66G 基因分型主要为AA、AG;MTHFR 的C677T 基因分型主要为CT、TT;MTHFR 的A1298C 基因分型主要为AA、AC,见表1。
2.2 孕妇MTRRA66G、MTHFRC677T、A1298C不同基因分型下血清Hcy 水平比较
A66G 中AA 分型Hcy 水平高于AG+GG;C677T 中TT 分型Hcy 水平高于CT+CC;A1298C中AA 分型Hcy 水平高于AG+GG,见表2。

表1 孕妇MTRRA66G、MTHFRC677T、A1298C 基因分型结果 [n(%)]Tab.1 MTRRA66G,MTHFRC677T,A1298C genotyping results of pregnant women [n(%)]
表2 孕妇MTRRA66G、MTHFRC677T、A1298C 不同基因分型下血清Hcy 水平比较()Tab.2 Comparison of serum Hcy levels under different genotypes of MTRRA66G,MTHFRC677T,and A1298C in pregnant women ()

表2 孕妇MTRRA66G、MTHFRC677T、A1298C 不同基因分型下血清Hcy 水平比较()Tab.2 Comparison of serum Hcy levels under different genotypes of MTRRA66G,MTHFRC677T,and A1298C in pregnant women ()
2.3 A 组、B 组不同时期血清Hcy 水平比较
并根据叶酸利用能力分为A 组(未发现风险+低风险) 402例及B 组(中度风险+高度风险)135例,B 组叶酸补充前血清Hcy 水平高于A 组,而叶酸补充后孕早期、孕中期、孕晚期及产后42天血清Hcy 水平与A 组比较差异不显著(P>0.05),见表3。
2.4 两组新生儿总出生缺陷率比较
两组新生儿总出生缺陷率比较差异不显著,差异无统计学意义(P>0.05),见表4。
2.5 叶酸补充前孕妇血清Hcy 水平对叶酸利用能力的ROC 曲线分析
经ROC 分析可知,血清中Hcy 表达水平>8.55 μmol/L,ROC 曲线下最大面积(AUC) 为0.796,灵敏性为82.22%、79.63%,见图1。
表3 A 组、B 组不同时期血清Hcy 水平比较[(),μmol/L]Tab.3 Comparison of serum Hcy levels in groups A and B at different periods [(),μmol/L]

表3 A 组、B 组不同时期血清Hcy 水平比较[(),μmol/L]Tab.3 Comparison of serum Hcy levels in groups A and B at different periods [(),μmol/L]

表4 两组新生儿总出生缺陷率比较[n(%)]Tab.4 Comparisons of the total birth defect rates of two groups of newborns [n(%)]
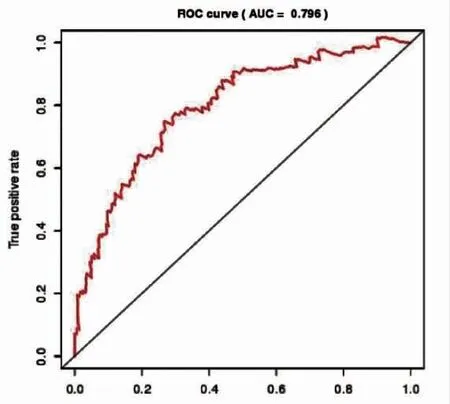
图1 叶酸补充前孕妇血清Hcy 水平对叶酸利用能力的ROC 曲线分析Fig.1 ROC curve analysis of the levels of serum Hcy and folic acid utilization in pregnant women before folic acid supplementation
3 讨论
相关研究指出[7],血清Hcy 水平升高是导致新生儿出生缺陷的重要因素之一。Hcy 具有较强的毒性,高浓度Hcy 会导致血管内皮细胞损伤,刺激血小板增殖并生成血栓,血栓会导致胎盘栓塞,从而阻断机体吸收营养物质及代谢物质排出,影响胎儿新陈代谢[8]。此外,血清高浓度Hcy 会导致机体过氧化物及自由基过度分泌,导致细胞及DNA 受损或凋亡[9]。另外,高浓度Hcy 会抑制S-腺苷蛋氨酸分泌,引起DNA 甲基化,影响染色体分裂,从而增加胎儿畸形及生长发育异常的发生风险[10]。
近年研究发现[11],孕妇血清Hcy 升高与机体叶酸利用度不足有关,而叶酸利用度受叶酸代谢相关基因关键酶调控,而MTRRA66G、MTHFRC677T、A1298C 为叶酸代谢相关基因关键酶,当这三者出现基因多态性时能明显减少机体内酶活性,导致大量Hcy 积聚在血清中,引起高Hcy血症。目前临床上主要通过补充叶酸治疗高Hcy血症,其中妊娠期孕前及孕后3 个月补充叶酸能明显降低新生儿出生缺陷率已得到了广泛认可[12]。然而,不同地区孕妇在服用叶酸后预防新生儿出生缺陷率方面存在较大的差异[13]。相关研究指出[14],MTRRA66G 纯合子突变可使酶活性下降35%,而MTHFRC677T、A1298C 杂合子突变会可导致酶活性下降至30%。本研究对537例孕妇MTRRA66G、MTHFRC677T、A1298C 等位点基因型进行分析,结果显示,MTRRA66G 基因型GG、MTHFRC677T 基因型TT、1298C 基因型CC 突变频率依次为5.77%、54.93%、13.04%具有明显的地域差异,与陈新等[15]认为我国北方地区叶酸代谢关键酶基因为TT 突变的研究结果一致。由此可推测,MTHFR 导致的区域分布差异会影响叶酸利用度,从而导致胎儿出生缺陷率存在差异。本研究结果显示,A66G 中AA 分型Hcy 水平高于AG+GG;C677T 中TT 分型Hcy 水平高于CT+CC;A1298C中AA 分型Hcy 水平高于AG+GG,进一步表明叶酸代谢关键酶不同的基因型可影响血清Hcy 表达,进而影响新生儿缺陷率。这结果也很好解析了我国北方地区神经管畸形发生率高于南方的现象。
本研究按照叶酸代谢关键酶相关基因测定结果分为A 组(未发现风险+低风险) 及B 组(中度风险+高度风险),结果显示,B 组叶酸补充前血清Hcy 水平高于A 组,而叶酸补充后孕早期、孕中期、孕晚期血清Hcy 水平与A 组比较差异不显著(P>0.05),且两组新生儿出生缺陷率无明显差异。有研究指出[16],给予高Hcy 血症育龄女性给予大量叶酸治疗后,尽管血清Hcy 水平得到有效的控制,但大量叶酸会导致妇女排卵次数增加,导致妇女出现多胎妊娠的风险,且大量摄取叶酸会引起脂类代谢紊乱,增加血糖浓度,引起心血管疾病。因此,本研究认为,叶酸的补充应根据个体叶酸代谢能力给予个体化用药指导,以降低大剂量叶酸引起的毒副作用。同时本研究应用ROC 曲线分析孕妇补充叶酸前血清Hcy 对叶酸利用度的预测价值,结果显示,血清中Hcy 表达水平>8.55 μmol/L,ROC 曲线下最大面积(AUC) 为0.796,灵敏性为82.22%、79.63%,这对基层医院采用Hcy 评估叶酸利用能力具有指导性意义。
综上所述,育龄妇女叶酸代谢关键酶基因多态性与血清Hcy 水平有密切关系,为不同基因孕妇提供个体化补充叶酸治疗可降低新生儿出生缺陷率。但本研究仍存在不足之处,如未对孕妇孕期叶酸变化及膳食对叶酸水平影响进行调查,因此对于反映叶酸正常代谢的多项指标日后仍需要进一步研究。

