股神经阻滞麻醉对膝关节置换术患者术后康复效果的影响
晁东辉
(济宁市鱼台县人民医院,山东济宁 272300)
膝关节损伤是一种临床上较为常见的骨科疾病,包含韧带受损、滑膜炎、髌骨脱位肌腱断裂及髌骨脱位肌腱断裂等多种类型, 多见于运动员或体力劳动者[1]。 膝关节损伤患者的临床表征主要为膝关节疼痛、肿胀及关节内积血等症状,对患者的正常生活及生活质量具有严重的不良影响[2-3]。 该次研究将着重讨论在膝关节置换术中应用股神经阻滞麻醉方案进行麻醉处理对患者术后康复效果的影响。 以2017 年6 月—2019 年6 月为研究段,现将结果报道如下。
1 资料与方法
1.1 一般资料
筛选出该院进行膝关节置换术治疗的膝关节损伤患者80 例,应用数字随机表对患者进行分组,即参照组与观察组,例数均为40 例。 参照组中男22 例,女18 例,年龄均数为(37.21±1.23)岁,患病时长均数为(5.98±0.34)个月;观察组中男21 例,女19 例,年龄均数为(36.11±1.34)岁,患病时长均数为(5.73±0.36)个月。
1.2 方法
参照组术前予以硬膜外麻醉,患者应保持俯卧体位,选取L3/4 棘突间隙作为穿刺位置,并进行常规消毒、铺巾。 将2%利多卡因刺入直至椎间韧带,回抽无血后予以局部浸润麻醉,随后垂直于皮肤缓慢置入穿刺针,直至黄韧带,连通携带空气炮的生理盐水注射,之后缓慢刺破黄韧带至硬膜外腔,置入硬膜外导管并进行固定[4]。 随后患者保持平卧体位,将2~3 mL 1.5%利多卡因缓慢注入,同时将小剂量0.5%罗哌卡因分次注入。 对患者的生命体征进行严密监测,每60 min 给予患者10 mL 罗哌卡因一次。
观察组予以股神经阻滞麻醉。 (1)将神经刺激器与神经刺激针相连接,通过超声探头明确股神经穿刺位置,随后置入穿刺针。 穿刺过程中应密切观察超声影像,以便及时变换进针方向。 当四头肌呈现明显的收缩征象后, 将电流降低至0.4 mA 并回抽神经刺激针,若无血且存在肌肉收缩,缓慢推注20 mL 0.5%罗哌卡因,随后将神经刺激针拔出。 (2)患者保持仰卧体位,患肢位于上方,将神经刺激器与神经刺激针相连接,通过超声探头明确坐骨神经纤维的位置,随后置入穿刺针,直至坐骨神经周围。 当腓肠肌呈现明显的收缩征象后, 将电流降低至0.4 mA 并回抽神经刺激针,若无血且存在肌肉收缩,缓慢推注20 mL 0.5%罗哌卡因。 两组术后均实施静脉自控镇痛处理,并于术后48 h 拔除引流管,开展膝关节功能训练。
1.3 观察指标
(1)观察、对比两组的疼痛评分。 疼痛评分标准为视觉模拟量表[5],评分区间为0~10 分,若患者无明显的疼痛感,则标记为0 分,若患者存在轻微的疼痛感,则标记为1~3 分,若患者表现为适度的疼痛感,则标记为4~6 分,若患者存在相对严重的疼痛感,则标记为7~9 分,若患者存在难以忍受的疼痛感,则标记为10 分。 疼痛的剧烈程度与分值呈正相关关系。
(2)观察、对比两组的临床相关指标水平。 临床指标:首次下床活动时间、膝关节功能恢复时间、在院诊治时长。 膝关节功能恢复情况的评级标准:优:膝关节功能完全恢复;良:膝关节功能基本上恢复至正常状态,但是伴有轻微疼痛感;中:膝关节活动存在一定的受限性;差:膝关节功能并无明显改善迹象[6]。
(3)观察、对比两组不良反应的发生情况。 不良反应:创口感染、尿潴留、深静脉血栓。
1.4 统计方法
采用SPSS 20.0 统计学软件, 符合正态分布的计量资料以(±s)表示,两组间比较采用t检验;计数资料以[n(%)]表示,两组间比较采用χ2检验。P<0.05 为差异有统计学意义。
2 结果
2.1 两组的疼痛评分对照
进行麻醉前, 参照组疼痛评分的对应数值为(4.94±0.89)分,观察组疼痛评分的对应数值为(4.87±0.83)分;进行麻醉后,参照组疼痛评分的对应数值为(2.65±1.26)分,观察组疼痛评分的对应数值为(1.45±0.67)分。 由此可见,进行麻醉前,两组的疼痛评分对照,差异无统计学意义(t=0.834,P=0.103)。 进行麻醉后,两组的疼痛评分均明显下降,且观察组的下降幅度更大。
2.2 两组的临床相关指标水平对照
相较于参照组, 观察组的首次下床活动时间、膝关节功能康复时间及在院诊治时长均呈现明显的缩短趋势,差异有统计学意义(P<0.05)。 如表1 所示。
表1 两组的临床相关指标水平对照[(±s),d]
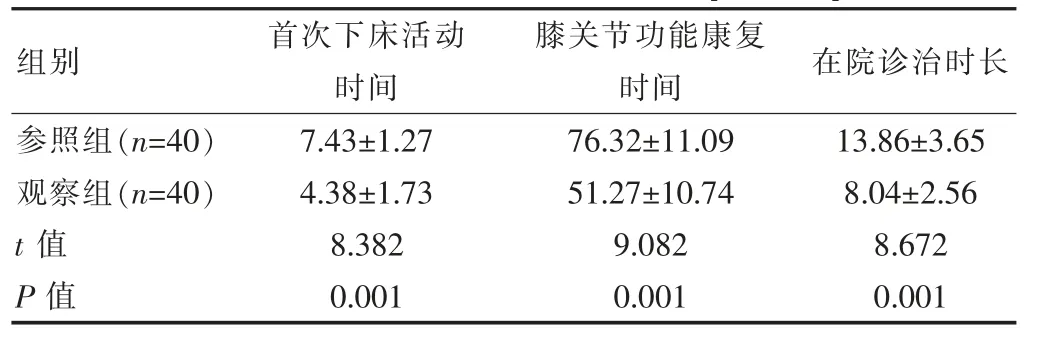
表1 两组的临床相关指标水平对照[(±s),d]
组别首次下床活动时间膝关节功能康复时间 在院诊治时长参照组(n=40)观察组(n=40)t 值P 值7.43±1.27 4.38±1.73 8.382 0.001 76.32±11.09 51.27±10.74 9.082 0.001 13.86±3.65 8.04±2.56 8.672 0.001
2.3 不良反应的发生情况分析
参照组中创口感染、尿潴留、深静脉血栓等不良反应对应的例数分别为4 例、3 例、3 例, 对应的占比分别为10.00%、7.50%、7.50%, 即不良反应的发生率为25.00%;观察组中创口感染、尿潴留、深静脉血栓等不良反应对应的例数分别为1 例、1 例、0 例, 对应的占比分别为2.50%、2.50%、0.00%,即不良反应的发生率为5.00%。 由此可见,相较于参照组,观察组的不良反应发生率明显缩减20.00%,差异有统计学意义(χ2=8.476,P=0.001,P<0.05)。
3 讨论
临床上通常将膝关节置换术等手术疗法作为膝关节损伤疾病的主要治疗方案,在手术治疗过程中将对患者膝关节的病变组织实施清除处理,以便缓解患者的临床症状, 最大限度地恢复患者的膝关节功能,进而提升患者的日常活动能力及生活质量[7]。 但膝关节的构造及位置相对特殊,致使患者术后极易产生剧烈的疼痛感,并引发相应的应激反应,严重影响机体的正常生理功能。 因此,有效的麻醉镇痛对膝关节置换术后患者的康复效果具有重要意义。 由于膝关节周围的神经、血运相对丰富,而膝关节置换术极易对周围神经或组织造成严重的创伤,致使受损部位的炎症细胞不断合成、分泌炎症因子,激活损伤信号受体并增强中枢神经系统的敏感性,进而产生疼痛[8]。 相较于硬膜外镇痛方案,股神经阻滞麻醉方案有助于减轻机体的应激反应,抑制创伤部位炎症细胞因子的分泌进程,降低中枢神经的兴奋性,从而降低患者的术后疼痛感,改善患者的膝关节功能,加快患者膝关节功能的恢复进程。 该次研究发现,进行麻醉后,两组的疼痛评分均明显下降,且观察组的下降幅度更大;相较于参照组,观察组的首次下床活动时间、膝关节功能康复时间及在院诊治时长均呈现明显的缩短趋势,观察组的不良反应发生率明显缩减20.00%。 这一结果提示,在膝关节置换术中应用股神经阻滞麻醉方案进行麻醉处理,麻醉效果较为理想,有助于改善患者的膝关节功能,加快患者膝关节功能的恢复进程,减缓患者的术后疼痛感,改善患者预后,而且不会增大严重不良反应的发生率,安全性较高。
综上所述,在膝关节置换术中应用股神经阻滞麻醉方案进行麻醉处理,麻醉效果甚佳,有助于降低患者的术后疼痛感,缩短在院治疗时间,加快患者膝关节功能的恢复进程,且安全系数较高。

