新诊断2型糖尿病患者骨密度与骨代谢指标相关性研究
谢冰秀 王灶明 张康婧
广东省阳春市人民医院神经内分泌科,广东阳春 529600
随着人们饮食结构的调整和生活方式的改变,现阶段我国2 型糖尿病人数逐渐上升,糖尿病不仅会造成患者体内蛋白质、糖以及脂肪等产物代谢异常,同时容易引发骨代谢的紊乱导致骨质骨质疏松,尤其2 型糖尿病患者出现骨质疏松的几率远远高于正常人[1]。临床对于2 型糖尿病患者骨密度变化一直存在分歧,大部分学者认为伴随患者年龄增大疾病持续时间延长,体内代谢异常加剧,骨质疏松发病率随之升高。骨组织机构破坏、骨量减少是骨质疏松的主要特征,增加骨组织的脆弱性,从而有更高几率出现骨折风险,骨质疏松的发生和各类遗传因素具有密切联系[2-3]。现阶段临床将骨密度测定作为诊断骨质疏松的金标准,但存在覆盖范围不足的情况,只能对局部骨质进行测定,因此在诊断中与骨代谢指标相结合作出评估具有重要意义。本研究将对新诊断2 型糖尿病患者中骨密度与骨代谢指标存在的相关联系展开研究,现报道如下。
表1 两组患者一般资料比较

表1 两组患者一般资料比较
项目 对照组(n=50) 实验组(n=70) t P BMI(kg/m2) 23.41±2.49 23.88±2.54 1.008 0.316 HbAlC(%) 5.64±0.41 10.15±2.89 10.944 0.000 TSH(pmol/L) 2.92±1.74 2.46±1.74 1.428 0.156 FT3(pmol/L) 4.13±0.41 4.37±0.61 2.418 0.017 FT4(pmol/L) 16.92±1.94 17.11±2.47 0.453 0.651肌酐(μmol/L) 63.25±15.06 59.26±19.94 1.192 0.236 ALT(U/L) 23.84±8.63 20.92±10.36 1.629 0.106 AST(U/L) 24.26±10.69 28.48±14.68 1.730 0.086 P(mmol/L) 1.24±0.27 1.25±0.19 0.238 0.812 CA(mmol/L) 2.39±0.19 2.35±0.25 0.952 0.343
表2 两组患者骨代谢指标比较
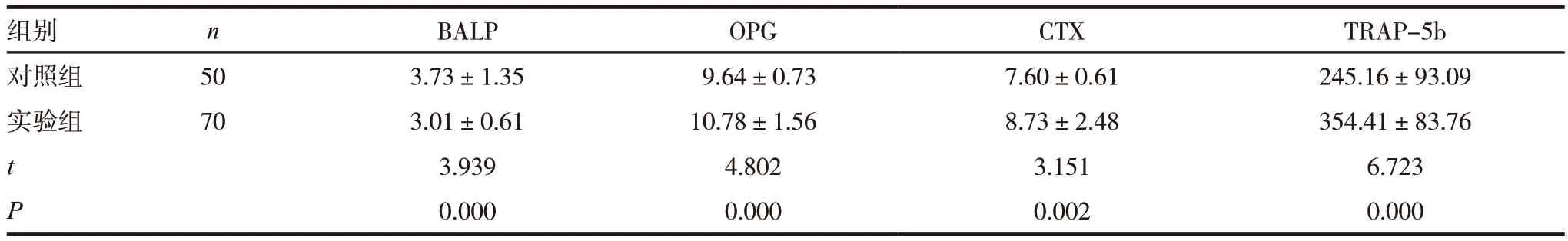
表2 两组患者骨代谢指标比较
组别 n BALP OPG CTX TRAP-5b对照组 50 3.73±1.35 9.64±0.73 7.60±0.61 245.16±93.09实验组 70 3.01±0.61 10.78±1.56 8.73±2.48 354.41±83.76 t 3.939 4.802 3.151 6.723 P 0.000 0.000 0.002 0.000
1 资料与方法
1.1 一般资料
以2018 年1 月~2019 年6 月 在 我 院 接 受体检的120 例患者作为研究对象,将50 例身体健康者作为对照组,其中男33 例,女17 例,年龄42 ~74 岁,平均(52.1±2.4)岁。将70 例新诊断2型糖尿病患者作为实验组,本组患者均符合空腹血糖≥7.0mmol/L、餐后2h 血糖≥11.1mmol/L、OCGT中2h 血浆葡萄糖≥11.1mmol/L 等标准,同时排除1 型糖尿病、并有肾脏疾病、恶性肿瘤、继发性骨质疏松、服用影响骨代谢药物史等情况,其中男41 例,女29 例,年龄41 ≥72 岁,平均(51.7±2.5)岁。本研究内容所有患者均完全知情并签署协议书,在年龄、体质指数等一般资料比较,差异无统计学意义(P >0.05),具有可比性。
1.2 方法
两组患者同时进行体格检查,计算得出体质指数(BMI)。检查前10h 禁食禁水,保持空腹状态,第2 天早晨由专业护士对每位患者抽取静脉血液,然后检测相关生化指标。通过色谱法测定患者糖化血红蛋白(HbAlC)水平,通过电化学发光法测定患者FT3、FT4促甲状腺激素(TSH)水平,通过全自动生化分析仪测定患者血脂水平和肝肾功能状态,以上测定过程均有院内专业人士操作完成。使用试剂盒进行度代谢指标检测,方法选用ELISA。两组患者进行骨密度(BMD)检测,利用X 射线骨密度仪在患者股骨颈、腰椎L2至L4部位以及全髋三个部位进行测定。
1.3 统计学分析
2 结果
2.1 两组患者一般资料比较
实验组HbAlC 指标高于对照组,差异有统计学意义(P <0.05),见表1。
2.2 两组患者骨密度比较
实验组患者股骨颈部位骨密度为(0.93±0.11)g/cm2,腰椎骨密度为(1.05±0.20)g/cm2,全髋骨密度为(0.82±0.11)g/cm2;对照组股骨颈部位骨密度为(1.10±0.18)g/cm2,腰椎骨密度为(1.25±0.27)g/cm2,全髋骨密度为(0.94±0.15)g/cm2,差异有统计学意义(P <0.05)。
2.3 两组患者骨代谢指标比较
实验组BALP 指标低于对照组,OPG、CTX以及TRAP-5b 高于对照组,差异有统计学意义(P <0.05),见表2。
2.4 实验组骨密度减少危险因素分析
实验组患者骨密度减少与HbAlC、TRAP-5b、OPG、CTX 以及年龄呈负相关(P <0.05),而与BMI、BALP 呈正相关(P <0.05),同时与Ca、P、TSH 无相关(P >0.05),见表3。
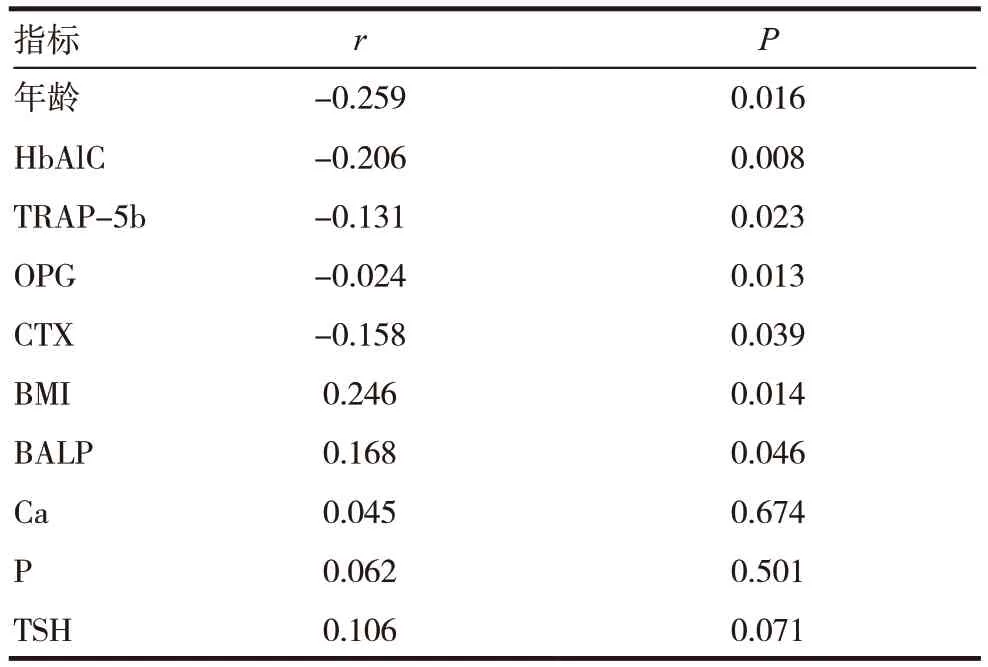
表3 实验组患者骨密度减少危险因素分析
3 讨论
临床将人体在多种因素作用下出现的骨量减少或骨密度下降现象称为骨质疏松,发病后骨组织微结构损坏,骨质脆弱,全身骨折风险增大[4-7]。其中糖尿病是引发骨质疏松的常见因素,2 型糖尿病患者骨折几率相较于正常人明显提高,可能与糖尿病患者存在神经并发症、骨质量紊乱有关[8-9]。在糖尿病患者中骨密度并不能有效反映骨质状态和骨折风险,骨重建变化情况可通过骨代谢相关指标反映,对比骨密度指标敏感性更高[10]。本研究中实验组患者经骨密度检测后在腰椎及全髋部位骨密度下降,和对照组差异较大,对糖尿病患者的骨健康状态值得关注。本研究中将BALP、OPG、TRAP-5b 以及CTX 四项指标进行骨代谢指标观察,BALP 属于ALP 的同工酶,人体内BALP 水平变化和成骨细胞活跃程度呈线性关系,其作为骨成形标志物具有较高的精确度[11-13]。本研究中实验组BALP 水平低于对照组,说明在患者中已存在骨成形抑制。OPG 属于分泌型糖蛋白,能够有效抑制破骨细胞的成熟、分化,诱导其凋亡从而抑制骨吸收[14-16]。在本研究中实验组OPG 水平高于对照组,表明糖尿病患者在骨密度未发生变化时其骨生成反映物已经出现改变,在糖尿病早期阶段骨生成已经下降。TRAP-5b和CTX 可作为反映人体骨吸收和破骨细胞活跃程度的标志物,TRAP-5b 的血清浓度可帮助医生了解在各种状态下患者骨代谢情况,CTC 合成部位主要在骨组织内,能够有效反映破骨细胞的吸收活跃程度[17-19]。通过相关因素分析结果显示,新诊断2 型糖尿病患者骨密度减少的原因主要与HbAlC 有关,说明糖尿病患者不稳定血糖水平是导致出现骨质疏松的关键。同时BMI 与骨密度减少呈正相关,说明患者保持正常的体重指标可有效避免骨质疏松情况。
综上所述,新诊断2 型糖尿病患者骨密度相较于健康人群明显减少,通过骨代谢指标能够有效反映患者骨代谢紊乱情况,而体重过低、年龄增长、血糖过高是导致骨质疏松的主要因素,根据骨代谢指标展开针对性治疗对于糖尿病患者骨质健康具有积极作用。

