临床药师参与癌痛规范化治疗的实践效果评价
胡吕萍,廖志军,徐 彬,杨忠英
疼痛在2002年国际疼痛大会上被列为第5大生命指征。近年来,随着癌症发病率的增长,癌症患者的生存质量也成为社会各界普遍关心的问题,中晚期癌症患者疼痛发生率高达70%~90%[1]。故疼痛作为癌症患者最常见的临床症状严重降低了患者的生存质量。多数患者缺乏对癌痛治疗的认识,对阿片类止痛药的恐惧,直接影响到临床上癌痛治疗的有效管理;用药宣教在消除患者相关障碍和癌痛管理优化中起到重要作用,由于临床医生和护理人员工作繁重,人手短缺,未能对所有患者做到充分的用药教育。2012年原卫生部开展的《癌痛规范化示范病房》活动中,指出临床药师应负责为癌痛患者提供专业化的用药指导,明确了临床药师在癌痛管理中的职责[2]。本研究通过结合临床药师参与癌痛治疗,探讨临床药师在癌痛治疗过程中的作用。
1 资料与方法
1.1一般资料 选取2019年3月1—31日在新华医院崇明分院肿瘤科治疗的癌症伴疼痛患者100例。①纳入标准:年龄18~75岁,病理学诊断为恶性肿瘤并有癌症或相关疼痛;无严重肝肾功能不全;能正常语言交流,卡氏行为状态(KPS)评分≥60分;预计生存期>1个月,本次住院>3 d;自愿使用麻醉药品;均签署知情同意书。②排除标准:不符合入组条件或其他不适合纳入研究的患者。根据临床药师是否参与癌痛治疗分为研究组和对照组,每组50例。2组的年龄、性别、生存质量(QOL)评分、疼痛性质、原发肿瘤部位等一般资料比较差异均无统计学意义(P>0.05),具有可比性。见表1。

表1 2组癌症伴疼痛患者的一般资料比较
注:对照组临床药师不参与癌痛治疗,研究组临床药师参与癌痛治疗;QOL评分为生存质量评分
1.2治疗方法 临床药师不参与对照组的癌痛治疗。临床药师协助医生为研究组进行癌痛评估,制定癌痛相关的用药治疗方案、疼痛滴定,不良反应处理,并为医师提供药学服务,为患者提供用药教育。研究组按照《NCCN成人癌痛治疗指南》(中国2010版)标准化的滴定流程进行癌痛滴定[3],采用羟考酮缓释片为基础,爆发痛应用吗啡即释片处理,密切关注患者癌痛缓解及爆发痛情况,调整剂量按标准化滴定流程进行调整。
1.3观察指标 记录2组的药物治疗情况、疼痛数字评价量表(NRS)评分、KPS评分以及Morisky服药依从性量表(MMAS-8)评分[4]。分别观察患者在治疗24、48及72 h后的NRS评分(1~3分为轻度疼痛、4~6分为中度疼痛、7~10分为重度疼痛)。治疗72 h后对患者的疼痛缓解程度进行评价,疼痛缓解程度=(治疗前NRS评分-治疗后NRS评分)/治疗前NRS评分×100%;100%为完全缓解,75%~99%为明显缓解,50%~74%为中度缓解,25%~49%为轻度缓解,<24%为疼痛未缓解;完全缓解、明显缓解、中度缓解均为疼痛治疗有效[5]。KPS评分为国际抗癌联盟用于评价癌症患者生存质量,改善评价标准:观察和记录患者治疗前和治疗1周后KPS的评分变化,KPS评分从80~90分上升到100分、60~70分上升到80~90分或100分表明有改善[6]。观察2组治疗期间不良反应发生情况。

2 结果
2.1治疗前后NRS评分比较 治疗前,2组NRS评分比较差异无统计学意义(P>0.05)。治疗24、48、72 h后,2组NRS评分明显低于治疗前,研究组明显低于对照组(P<0.01或P<0.05)。见表2。

表2 2组癌症伴疼痛患者治疗前后NRS评分比较分)
注:对照组临床药师不参与癌痛治疗,研究组临床药师参与癌痛治疗;NRS为数字评价量表;与治疗前比较,aP<0.05;与对照组比较,cP<0.05,bP<0.01
2.2治疗72 h后疼痛缓解有效率比较 2组经过癌痛治疗72 h后,研究组完全缓解16例,完全缓解率为32.0%,对照组为18.0%。研究组有4例NRS评分≥3分,疼痛并未得到有效控制,而对照组有9例未得到有效控制。研究组疼痛缓解有效率与对照组比较差异无统计学意义(P>0.05)。但研究组完全缓解和明显缓解的总缓解率显著高于对照组,差异有统计学意义(P<0.01)。见表3。

表3 2组癌症伴疼痛患者治疗72 h后疼痛缓解有效率比较[例(%)]
注:对照组临床药师不参与癌痛治疗,研究组临床药师参与癌痛治疗
2.3治疗1周后KPS评分比较 统计2组经过治疗1周后的KPS评分(住院不足1周患者按出院时的KPS评分进行比较)。治疗1周后,研究组KPS评分为100分者14例,对照组4例;研究组的KPS评分改善例数为16例(32.0%),对照组为5例(10.0%);研究组的KPS评分改善程度明显优于对照组(P<0.01)。见表4。研究组治疗前和治疗1周后KPS评分分别为(85.60±7.87)分和(89.80±8.20)分,对照组分别为(84.40±8.12)分和(83.80±9.23)分。KPS评分数据为非连续数据且不服从正态分布,采用秩和检验显示,2组治疗前KPS评分比较差异无统计学意义(P>0.05)。研究组治疗1周后的KPS评分高于对照组(P<0.01)。
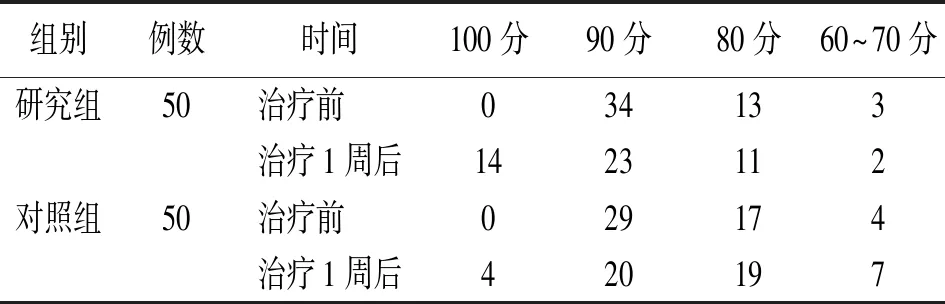
表4 2组癌症伴疼痛患者治疗1周后的KPS评分变化情况(例)
注:对照组临床药师不参与癌痛治疗,研究组临床药师参与癌痛治疗;KPS为卡氏行为状态
2.4MMAS-8评分比较 由于临床药师未参与对照组的治疗及药学服务,故对照组的用药依从性只在入院时给予MMAS-8评分,而研究组在入院时及入院1周后均给予MMAS-8评分。对照组入院时的MMAS-8评分为(5.37±0.93)分,研究组为(5.64±0.89)分;2组入院时的MMAS-8评分比较差异无统计学意义(P>0.05)。研究组入院1周后的MMAS-8评分为(6.91±1.21)分,研究组入院1周后的MMAS-8评分明显高于入院时(P<0.05)。
2.5不良反应发生情况 在治疗过程中,研究组发生便秘5例,发生率为10.0%,其中4例患者经治疗后好转,1例患者经干预后改善,但仍有便秘;对照组发生便秘9例,发生率为18.0%;2组便秘发生率比较差异无统计学意义(P>0.05)。此次研究期间2组并未观察到其他阿片类药物相关的明显不良反应。由于此次研究样本量少的局限性,后期研究将扩大样本量,以了解药师疼痛管理对不良反应发生率的影响。
3 讨论
流行病学研究显示,我国全人群(0~74岁)癌症累积发病率达到21.11%,2017年2月,国家癌症中心发布的最新中国癌症报告,新发癌症病例每年达429万,全国每天约1万人确诊癌症[7]。癌症的高发病率,国家及社会各界不仅关注癌症患者的生存年限,更关注癌症晚期患者的生存质量。2010年癌痛规范化示范病房活动开展以来,临床药师在癌痛治疗团队中的作用慢慢显现出来。临床药师在参与癌痛治疗中最重要、最基本的职责是提供专业化的用药建议,协助医生制定个体化的镇痛方案,全程化参与到癌痛管理工作,利用在药物治疗学、药理学方面的优势,为患者及临床医护人员提供药学支持,促进药物合理应用,保障患者用药安全,提升患者用药依从性,提高癌痛管理水平,改善患者生存质量。
癌痛规范化治疗活动推行以来,经过几年的努力,临床药师逐渐在治疗团队中被需要和被认可。此次研究结果显示,在临床药师参与的癌痛规范化治疗中,研究组经过24 h治疗后NRS评分显著低于对照组;对比治疗前的评分,研究组经过24 h治疗后平均NRS评分能控制到3分以下,癌痛治疗目标是疼痛强度<3分,经过第1天的滴定多数癌痛控制尚可;治疗72 h后,2组NRS评分存在显著差异,疼痛缓解有效率比较无差异,但研究组的完全缓解和明显缓解的总缓解率显著高于对照组,表明疼痛缓解程度研究组更加显著。治疗1周后,研究组KPS评分改善程度优于对照组。通过临床药师的宣教教育并发放癌痛宣教手册《阿片类止痛药用药指引》和《肿瘤患者用药要点及技巧》等,研究组入院1周后的MMAS-8评分显著提高,与入院时相比,用药依从性明显增强。应用阿片类药物治疗过程中,主要出现的不良反应有便秘、恶心及呕吐、头晕、嗜睡、排尿困难等,其中以阿片类镇痛药相关性便秘(QIC)最为常见。在临床药师参与癌痛治疗过程中,根据欧洲姑息治疗学会指南推荐及《NCCN成人癌痛治疗指南》,并根据患者阿片类药物滴定情况常规应用缓泻药及健康生活方式指导,常规预防QIC。对于发生顽固性便秘的患者,应用Kumar等[8]提出的QIC治疗流程,参考《中国慢性便秘诊治指南(2013年,武汉)》中便秘三级诊疗流程图对患者给予个体化治疗[9]。本研究结果显示,常规预防及健康生活方式指导能显著减低QIC发生率,个体化QIC的治疗率显著增高,对改善患者生活质量以及提高阿片类用药依从性有积极影响。
目前,临床医生未能进行标准化的癌痛处理主要存在以下几个因素:①临床医生工作繁忙,患者的标准化滴定需要密切观察患者癌痛变化情况,多数患者疼痛管理意识不强,轻中度疼痛甚至重度疼痛及爆发痛不向医生汇报,到第2天医生查房时才告知医生,医生并未监测到患者疼痛的真实情况;②对于慢性癌痛患者应该遵循以口服药物为主的治疗原则,仍有部分医生选择芬太尼贴剂进行治疗;③药物剂量的换算及调整没有按要求进行;④爆发痛处理的剂量未按要求使用,要求前24 h应用吗啡总量的10%~20%处理爆发痛;⑤多数医生仅选择阿片类药物进行镇痛,对三阶梯治疗中辅助药物的应用重视不足,导致阿片类药物盲目加量而疼痛未能有效控制;⑥多数医生未对易发生QIC的高危患者进行常规评估预防,而是出现QIC后才进行治疗,导致发生率高且易出现顽固性便秘等[10]。
疾病的治疗强调个体化,临床药师通过观察癌痛患者的具体情况(包括年龄、性别、肝肾功能、并发疾病、用药情况、饮食情况、用药依从性及药物相互作用等),观察其对药物选择、滴定剂量、剂量换算、给药方式的反应;结合临床查房、病例讨论、用药咨询、用药宣教、会诊等方式与临床治疗团队共同参与癌痛规范化治疗,加强患者及医疗团队中其他成员的癌痛规范化治疗意识[11]。相关研究指出,肿瘤专科临床药师可以给予癌痛治疗团队中其他成员药理学、药物治疗学、药物代谢动力学、相互作用及药物不良反应方面的广泛建议,可以减轻治疗团队中其他成员所面对的临床压力[12]。
肿瘤专科临床药师通过参与癌痛规范化治疗,在癌痛规范化示范病房的建设中发挥积极作用,也取得一定成效。尽管我国临床药师工作起步晚,工作模式处于摸索阶段,但通过临床药师积极参与癌痛规范化治疗等方式,可加速临床药学学科的建设,为其他专业临床药师的发展提供参考。

