子宫、卵巢超声联合血清性激素水平评估女童性早熟的价值观察
胡胜娟
(鄂州市中心医院 儿科,湖北 鄂州436000)
女童性早熟指8岁前出现第二性征,临床以特发性中枢性性早熟(Idiopathic central precocious puberty,ICPP)、单纯乳房早发育(Premature Thelarche,PT)最为常见,前者属于真性性早熟,需接受治疗,后者属于部分性性早熟,有自限性,一般不需要人为干预[1,2]。促性腺激素释放激素(gonadotropin-releasing hormone,GnRH)激发试验是诊断性早熟金标准,但该检查需反复多次采血,而试验前注射药物也可造成一定不良反应,且该检查时间长、费用高[3]。超声检查子宫、卵巢形态和体积可直观反映女童性发育情况[4],性激素是促进性器官发育基础,检测其血清浓度能了解患儿内分泌水平[5]。本研究对女童性早熟患儿行子宫、卵巢超声检查及血清性激素水平检测,旨在分析两种检查方式对女童性早熟的诊断价值。
1 资料与方法
1.1 一般资料
研究选取2018年1月-2018年12月本院儿童内分泌科接诊的150例性早熟女童,纳入标准:年龄5-8岁,患儿均存在乳房增大体征、乳腺发育,且经GnRH激发试验明确ICPP诊断或PT诊断[6],患儿配合超声、采血等检查,家属对各检查项目、研究知情;排除标准:伴脑积水、脑膜炎、脑肿瘤等中枢神经系统疾病,存在性腺肿瘤、黄体瘤、卵泡囊肿等器质性病变,合并甲状腺功能低下、多骨纤维发育不良等内分泌疾病,患免疫性疾病、重要脏器功能障碍、感染性疾病等,检查配合度差。根据GnRH激发试验阳性或阴性结果,150例性早熟女童分为ICPP组89例与PT组61例,ICPP组年龄5-8岁,平均(7.04±1.12)岁,体重指数15.1-21.4(17.84±1.76)kg/m2,PT组年龄5-8岁,平均(6.86±1.31)岁,体重指数15.3-21.2(17.74±1.63)kg/m2。本研究获得本院伦理委员会批准。
1.2 方法
1.2.1GnRH激发试验 于清晨(8:00-9:00)、空腹状态下,按2.5 μg/kg剂量经静脉注射戈那瑞林(马鞍山丰原制药有限公司,国药准字H10960063),总量不超过100 μg,分别于注射前0 min、注射后30 min、60 min、90 min采集静脉血,采用化学发光法检测血清黄体生成素(luteinizing hormone,LH)、卵泡雌激素(follicle stimulating hormone,FSH)水平,获取激素脉冲式分泌峰值,其中LH激发峰值>3.3IU/L、LH峰值/FSH峰值>0.6为GnRH激发试验阳性。
1.2.2超声检查 采用Philips iU22超声诊断仪,探头(C5-1凸阵探头)频率1-5 MHz,检查前嘱患儿饮水,保持膀胱充盈;检查时,患儿处仰卧位,探头置于小腹耻骨联合上,行二维灰阶超声,局部放大2-3倍;子宫横切面检查时,在宫角平面略下测量子宫横径,子宫纵切面检查时,将子宫底部、宫腔、子宫内口于同一切面上显示,分别测量子宫底外缘到宫颈内口长度(子宫长径)、垂直长径的最大径线(前后径),子宫体积=横径×长径×前后径×0.52;于卵巢长轴最大切面测量卵巢长径、前后径,然后探头旋转90°横切,测量最大横径,卵巢体积=横径×长径×前后径×0.52,见明显卵泡时,测量其中最大卵泡直径,无明显卵泡时,记为0。
1.2.3血清性激素检测 采集患儿8:00-11:00 am空腹静脉血3 ml左右,静置30 min后离心,提取血清后分装于3个试管,与对应试剂混匀后,采用化学发光法检测血清LH、FSH及雌二醇(estradiol,E2)水平,计算LH/FSH基础值;以上试剂盒出自上海酶联生物科技有限公司。
1.3 统计学处理
2 结果
2.1 ICPP组与PT组一般资料比较
见表1。ICPP组与PT组年龄、体重指数比较差异无统计学意义(P>0.05),但ICPP组GnRH激发试验LH峰值显著高于PT组(P<0.05)。
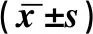
表1 ICPP组与PT组一般资料比较
2.2 ICPP组与PT组子宫、卵巢超声参数比较
见表2。ICPP组子宫长径、子宫体积、卵巢长径、卵巢体积及最大卵泡直径均显著大于PT组(P<0.05)。
2.3 ICPP组与PT组血清性激素指标比较
见表3,表4。ICPP组血清LH、FSH、E2水平以及LH/FSH基础值平均值均显著高于PT组(P<0.05)。
2.4 影响ICPP诊断的多因素logistic回归分析
见表4。将ICPP与PT超声、性激素指标中具有统计学意义的指标纳入多因素logistic回归分析,结果显示,子宫长径、子宫体积、卵巢体积、最大卵泡直径、基础LH、基础LH/FSH值是影响ICPP诊断的独立危险因素(P<0.05)。
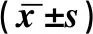
表2 ICPP组与PT组子宫、卵巢超声参数比较
2.5 子宫、卵巢超声参数及性激素水平的ROC曲线
见图1,表5。将诊断ICPP的独立危险因素进行ROC曲线分析,发现患儿子宫长径、子宫体积、卵巢体积、最大卵泡直径、基础LH、基础LH/FSH值诊断ICPP的ROC曲线下面积分别为0.765、0.954、0.848、0.970、0.905、0.990。
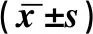
表3 ICPP组与PT组血清性激素指标比较

表4 影响ICPP诊断的多因素logistic回归分析

图1 子宫、卵巢超声参数及性激素水平的ROC曲线
3 讨论
ICPP指下丘脑-垂体-性线轴提前发动所致的性腺提早发育及内分泌紊乱,占儿童性早熟80%-90%,该病使得儿童生理、心理发育不平衡,影响其成年后身高,给患儿生活带来诸多负面影响,需早期诊断并及时干预[7,8]。GnRH激发试验是诊断ICPP金标准,其生理基础在于青春期前对外源性GnRH反应以FSH升高为主,而对于青春期及真性性早熟则以LH升高为主,但该检查有创、耗时长、费用高[9,10],寻找操作简单、重复性好、价格便宜、诊断效能高的检查方式是临床关注重点。
女童性发育受下丘脑-垂体-卵巢(hypothalamic-pituitary-ovary,HPO)轴调控,正常儿童时期,下丘脑分泌的GnRH极少,垂体卵巢轴功能水平极低,而ICPP女童HPO提早发动,下丘脑通过脉冲形式分泌、释放GnRH,使得垂体前叶分泌的促性腺激素LH、FSH水平上升,LH、FSH通过协同作用,刺激卵巢分泌性激素、促进卵泡成熟及性器官发育,导致女童提早出现第二性征[11,12],基于以上发病机制,测量女童生殖器官、检测基础性激素水平可反映其性发育情况。本研究对比ICPP患儿与PT患儿子宫、卵巢超声参数结果显示,ICPP组子宫长径、子宫体积、卵巢长径、卵巢体积及最大卵泡直径均显著大于PT组,提示ICPP患儿子宫、卵巢、卵泡发育程度要明显高于PT组,与唐大川等[13]报道一致。比较ICPP患儿与PT患儿血清基础性激素水平发现,ICPP组血清LH、FSH、E2水平以及LH/FSH基础值平均值均显著高于PT组,说明ICPP患儿性激素异常分泌情况较PT患儿严重。经多因素logistic回归分析,子宫长径、子宫体积、卵巢体积、最大卵泡直径、基础LH、基础LH/FSH值是影响ICPP诊断的独立危险因素。对上述影响诊断因素进一步行ROC曲线发现,患儿子宫长径、子宫体积、卵巢体积、最大卵泡直径、基础LH、基础LH/FSH值诊断ICPP的ROC曲线下面积分别为0.765、0.954、0.848、0.970、0.905、0.990,进一步证实了子宫卵巢超声及血清性激素检查对ICPP有较好的诊断价值,以子宫体积、最大卵泡直径、基础LH、基础LH/FSH值诊断价值相对更高。马沉沉[14]研究结果显示,基础LH、基础LH/FSH、子宫长径、子宫体积、卵巢体积诊断IPCC的ROC曲线下面积分别为0.90、0.85、0.71、0.89、0.76,以基础LH、子宫体积诊断价值更高,与本研究结果相似,但存在一定出入,这可能受研究样本、检测条件等限制。值得说明的是,在临床实际检查中,因患儿对憋尿感知不同,膀胱充盈程度可能存在充盈过度或充盈不足的情况,对超声检查结果可造成一定影响,而性激素呈脉冲式分泌,采血不一定能采集到性激素水平峰值,也存在一定误差,因此在诊断时,可结合两种检查来减少诊断偏差,必要时重复检查来提高诊断准确性。

表5 子宫、卵巢超声参数及性激素水平诊断ICPP的诊断效能分析
综上所述,子宫、卵巢超声及血清性激素水平对女童ICPP均有较好的诊断价值,临床可将两种检查方式联合应用,以提高女童ICPP早期诊断准确性。

