糖皮质激素在新型冠状病毒肺炎重型患者治疗中的临床研究
李新刚 徐艳利 王 琳 周 洋 杨 莉 谭大伟 陈志海 宋 蕊*
(1.首都医科大学附属北京地坛医院感染性疾病诊疗中心, 北京 100015; 2.首都医科大学附属北京地坛医院内分泌科, 北京 100015)
2019年12月,湖北武汉出现了新型冠状病毒肺炎(以下简称新冠肺炎,COVID-19)病例[1];2020年1月12日该新型冠状病毒被世界卫生组织(World Health Organization,WHO)命名为“2019新型冠状病毒(2019 nCoV)”[2]。截至2020年4月14日,中国境内累计确诊83 697例,死亡3 351例,病死率约4%,国外累计确诊1 855 432例,死亡117 007例,病死率6%,比其他冠状病毒感染报告的低,包括严重急性呼吸综合征(病死率约为11%)和中东呼吸综合征(病死率约为30%)[3]。糖皮质激素在新型冠状病毒肺炎中的使用存在一定争议,WHO 制定的2019新型冠状病毒肺炎指南[4]建议除非特殊原因,否则请勿在临床试验之外常规给予全身性皮质类固醇激素治疗病毒性肺炎或急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)。首都医科大学附属北京地坛医院感染性疾病诊疗中心1月20日开始收治新型冠状病毒肺炎患者以来,截至2月20日累计收治重型13例,根据国家卫生健康委员会颁布的《新型冠状病毒肺炎诊疗方案(试行第六版)》[5]及《新型冠状病毒肺炎重型、危重型病例诊疗方案(试行第二版)》[6]制定了详细的治疗方案,并在3例重型患者中尝试应用了糖皮质激素治疗,现报道如下。
1 资料与方法
1.1 病例来源
2020年1月20日至2020年2月20日在首都医科大学附属北京地坛医院感染性疾病诊疗中心住院应用糖皮质激素(glucocorticoid,GC)治疗的新冠肺炎重型患者3例(GC组),同时选取同期住院的应用常规治疗的3例新冠肺炎重型患者(对照组),新冠肺炎重型病例的诊断符合国家卫生健康委员会颁布的《新型冠状病毒肺炎诊疗方案(试行第六版)》[5]诊断标准,6例重型患者均由普通型进展而来。
1.2 治疗方法
两组患者均接受了吸氧、抗病毒(洛匹那韦/利托那韦片)及抗生素治疗等常规治疗,GC组同时接受了糖皮质激素治疗,糖皮质激素的使用方案参照国家卫生健康委颁布的《新型冠状病毒肺炎诊疗方案(试行第六版)》[5]及《新型冠状病毒肺炎重型、危重型病例诊疗方案(试行第二版)》[6],具体方案如下:甲泼尼龙琥珀酸钠40 mg qd×3 d,继而甲泼尼龙琥珀酸钠20 mg qd×3 d。糖皮质激素使用时机选在重型病程的第1天。
1.3 临床资料及治疗前后指标
收集两组新冠肺炎患者进展到重型时的基线人口统计学、实验室指标及临床特征。观察两组患者在重型治疗前及治疗后第4、7、14天的体温、C反应蛋白(C-reactive protein,CRP)、氧合指数(oxygenation index,OI)的变化情况及两组典型病例第1、7、14天的肺部影像学资料。
1.4 统计学方法

2 结果
2.1 两组患者的基线人口统计学及临床特征
两组患者均为男性,在年龄、体温、发病到诊断重型时的天数等方面差异均无统计学意义,详见表1。
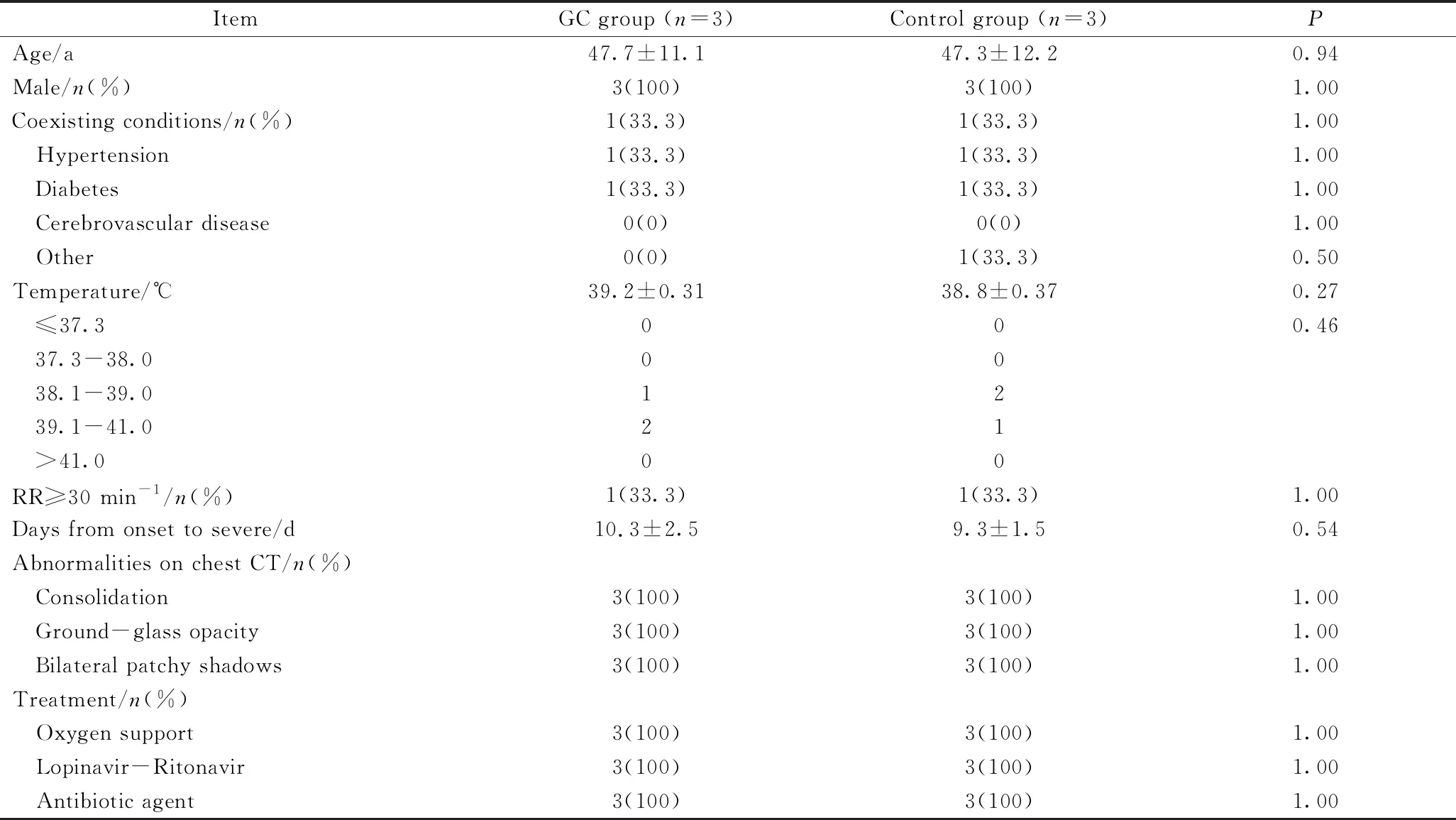
表1 患者基线人口统计学和临床特征
GC: glucocorticoid;RR: respiratory rate;CT: computed tomography.
2.2 两组患者治疗前的实验室检查
两组重型患者治疗前的白细胞总数、淋巴细胞计数及百分比、C反应蛋白等差异均无统计学意义。详见表2 。
表2 两组患者试验室检查结果
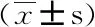

ItemGC group(n=3)Control group (n=3)PWBC/(×109·L-1)6.57±3.616.39±3.380.94NE/(×109·lL-1)5.62±3.665.31±3.290.89NE/%82.43±8.7679.27±9.890.63LY/(×109·L-1)0.79±0.310.96±0.380.49LY/%14.59±7.6417.94±7.760.52PLT/(×109·L-1)154.13±45.59189.54±59.970.37CRP/(mg·L-1)101.90±51.9072.47±42.880.35Cr/(μmol·L)80.47±18.0569.40±14.310.78ALT/(U·L-1)69.43±75.5958.87±48.970.27GLU/(mmol·L-1)7.20±2.917.75±2.880.29CK/(U·L-1)401.23±430.55212.26±182.040.82
GC: glucocorticoid;WBC: white blood cell;NE: neutrophil;LY: lymphocyle;PLT: platelet;CRP: C-reactive protein;Cr: creatinine;ALT: alanine aminotransferase;GLU: glucose;CK: creatine kinase.
2.3 两组新冠肺炎重型患者的治疗效果
与对照组相比,GC治疗组患者体温及氧合指数恢复正常(大于300 mmHg,1 mmHg=0.133 kPa)、肺部影像学及临床症状好转的时间均提前,两组差异有统计学意义(P<0.05)。且GC治疗组新冠病毒核酸转阴及住院时间无落后,两组住院天数差异无统计学意义。详见表3。
表3 两组患者的治疗效果比较


Item GC group (n=3)Control group(n=3)PTime from severe to normal/d T2.7±1.26.3±0.60.007 CRP5.3±1.513.0±5.30.073 OI(>300 mmHg△)4.6±2.110.6±3.10.048Oxygen supporta/d12.1±0.821.7±5.70.044Time to clinical improvementa/d 2.3±0.57.3±0.60.001Absorption of lung CTa/d4.3±1.57.6±1.20.039Negative for SARS-CoV2 RNAb/d18.0±2.016.6±4.10.630Hospital staya/d30.0±11.327.7±0.60.730
Δ1 mmHg=0.133 kPa;a: The days of oxygen support,clinical improvement,absorption of lung CT and hospital stay were from diagnosis of severe.b: The days of nucleic acid turning negative were from onset.T: temperature;CRP: C-reactive protein;OI: oxygenation index;GC: glucocorticoid;CT: computed tomography.
2.4 两组患者治疗前后体温、C反应蛋白、氧合指数的变化
在重型病程中的第4天、第7天,两组患者的体温、C反应蛋白及氧合指数差异均有统计学意义,GC治疗组的体温、C反应蛋白及氧合指数恢复均早于对照组。

图1 两组患者体温、C-反应蛋白、氧合指数变化
2.5 两组典型病例肺部影像学变化
GC组病例在糖皮质激素治疗后第7天双肺病变明显吸收,第14天病变基本完全吸收。常规治疗组病例在重型病程第7天肺部病变加重,第14天有所吸收。详见图2。

图2 两组患者肺部影像学的变化
3 讨论
随着COVID-19疫情的全球蔓延,糖皮质激素在危重症患者的使用再次引起了关注。根据我国《新型冠状病毒肺炎诊疗方案(试行第六版)》[5],糖皮质激素主要用于重型及危重型患者的治疗过程中。本研究中应用糖皮质激素治疗的3例病例均为由普通型进展为重型者,笔者在患者进展到重型的24 h内使用了糖皮质激素,治疗后患者体温迅速恢复正常,临床症状缓解,炎性反应指标及氧合指数恢复,肺部病变未再进一步加重,这与李威等[7]报道糖皮质激素治疗COVID-19的24 h有效窗口期是相一致的。普通型向重型及危重型进展过程中,病情变化需要临床医师细心观察,通过COVID-19患者的发热情况、胸部CT表现、缺氧程度、年龄、基础疾病以及实验室指标等判定[8]。当然,剂量和疗程也很重要,根据我国《新型冠状病毒肺炎诊疗方案(试行第六版)》推荐,短期内(3~5 d)使用糖皮质激素,建议剂量不超过相当于甲泼尼龙1~2 mg·kg-1·d-1,可有效避免不良反应的发生,提示我们在诊治COVID-19重型患者时应早期小剂量短疗程使用糖皮质激素。糖皮质激素可抑制机体的免疫功能,延缓病毒的清除,但本文报道的3例患者的新冠病毒核酸转阴并未落后于常规治疗组的重型患者。
目前糖皮质激素在病毒性肺炎的应用仍存在一定争议[9]。一项Cochrane系统综述提示,糖皮质激素可以降低重症社区获得性肺炎患者的病死率[10]。但Baillie等[11]在《柳叶刀》上发表评论,指出目前的临床证据并不支持使用皮质类固醇治疗新冠病毒造成的肺部损伤。糖皮质激素应用于病毒性肺炎理论的根据在于通过降低炎性反应细胞因子减轻组织的损伤作用[12],减轻肺的渗出、损伤和后期的肺纤维化,从而用于治疗ARDS[13-14]。有研究者[15]发现,新冠肺炎重症患者炎性反应因子,如白细胞介素-6(interleukin-6,IL-6)、肿瘤坏死因子-α(tumor necrosis factor-α, TNF-α)等显著增高。王福生等[16]通过遗体微创取样对1例新冠肺炎患者遗体进行了病理解剖,组织学检查显示双侧弥漫性肺泡损伤,伴随细胞纤维黏液样渗出物,同时显示有肺水肿和肺透明膜形成,提示ARDS。但理论和实践有距离,提示在糖皮质激素的使用上,可能存在着时机和剂量的困惑。在1篇关于糖皮质激素不良反应的回顾性研究中提示,糖皮质激素的治疗效果会受到剂量和时间的影响[17]。
从已发表的病例研究来看,陈实等[18]回顾性研究109例COVID-19患者中58例(53.2%)使用小剂量糖皮质激素者均有效控制了肺部病变加重,促进了临床症状的改善,这和笔者报道病例的临床病程相一致。宋元林等[19]报道201例COVID-19患者中接受甲泼尼龙治疗ARDS的患者可降低死亡风险,提示甲泼尼龙可能对发生ARDS的患者有益。周伟等[20]指出根据现有的研究和临床经验,尽管总体生存率没有显著改善,但低剂量糖皮质激素治疗存在潜在益处。
本研究有一定的局限性,病例数不足仅为6例,可能导致研究结果偏差,笔者会继续总结观察糖皮质激素在新冠肺炎中的应用,同时期待更多关于新冠肺炎糖皮质激素应用的研究报道,笔者相信,未来有必要进行精心设计的随机对照试验获得循证医学证据。

