中低位直肠癌行肠低位双吻合微创手术临床疗效、相关时间指标及生活质量分析
吴国裔
(贵港市港北区人民医院 外一科,广西 贵港 537100)
结直肠癌为全球范围内发生率较高的一类恶性肿瘤,近年来人们生活方式与饮食结构不断改变和调整,导致直肠癌患者数量逐年增长,调查表明[1]在大肠癌总数中其占比约为70%。依据直肠癌发病位置不同有低位、中位及高位之分,以中低位更常见,即距离齿状线在10 cm以内,占比约为65%。目前临床治疗直肠癌的方法主要为手术、介入、放化疗、中医药及基因靶向治疗等,但手术仍为主流方案。受医学技术限制,为确保手术效果以往开展中低位直肠癌手术时无法将肛门保留下来,导致患者术后生存质量严重降低。近年来腹腔镜技术与全直肠系膜切除术(TME)不断成熟,特别是使用闭合器与吻合器,再加之患者保肛意愿愈发强烈,故而低位直肠癌双吻合保肛手术得以广泛使用,且研究证实[2]其肿瘤根治效果与开腹手术相当。现选取近5年我院收治的50例中低位直肠癌患者,比较开腹与肠低位双吻合微创术的临床疗效。
1 资料与方法
1.1 一般资料
本次纳入对象为我院2014年6月~2019年6月收治的50例中低位直肠癌患者50例,所有患者均经内镜病理检查证实为直肠癌且肿瘤直径不超过10 cm,无腹部手术史,TNM分期为Ⅰ~Ⅲ期;排除近3个月心脑血管病发作、出血性疾病史、淋巴结与远传转移及心肝肺肾功能不全者;术前肛门异常者;放化疗史;肿瘤侵犯的肠管周径>50%。所有患者均知晓本研究并签署知情同意书,我院伦理委员会批准实施本研究。数字随机法分成两组,各25例。对照组中男性15例,女性10例,年龄为28~75岁,平均年龄为(45.7±6.8)岁;组织学分型:9例腺癌,8例粘液癌,8例未分化癌。观察组中男性14例,女性11例,年龄为26~78岁,平均年龄为(46.8±7.5)岁;组织学分型:8例腺癌,10例粘液癌,7例未分化癌。两组患者基础资料比较无统计学差异(P>0.05),具有可比性。
1.2 手术方法
两组术前1 d开展肠道准备工作,抗生素于术前预防性使用。麻醉方式为气管插管全麻,体位为头低脚高截石位。观察组采取肠低位双吻合微创术,作10 mm切口于脐部右侧,构建12~14 mmHg压力气腹,在脐部作观察孔,再分别作3个操作孔于右锁骨中线平脐处及左右麦氏点位置。将直线切割闭合器(可弯曲)置入右下腹麦氏点,并在肿瘤下方2~3 cm处切断封闭直肠,纵向延长左下腹切口约为5 cm,放置塑料保护套后移出标本。将一次性管型吻合器抵钉座放入结肠处,固定采用荷包缝合方式,将左下腹切口缝合关闭后将远端闭合器上端尖部切开使中心杆与抵钉座相连,此时端-角吻合便完成。对照组采取开腹手术,闭合器闭合远端直肠后将直肠远段按照常规水平切割,而后将圆形吻合器从肛门送入直肠远端中,并将远端闭合线上端尖部切开使中心杆与抵钉座相连,此时端-角吻合便完成。
1.3 观察指标
统计两组术中出血量及相关时间指标,并随访3个月,应用SF-36量表评估两组术前术后生活质量,该量表包含8个维度,如躯体角色、躯体功能、情绪角色、心理卫生、肌肉疼痛、总体健康状况、活力及社会功能,每个维度评分为100分,分数越高提示越好。
1.4 统计学方法
对本组获取的数据开展统计学处理,应用SPSS 21.0软件,计量资料表示方法为(±s)和均数(±),t检验开展组间对比,若P<0.05提示比较有统计学差异。
2 结 果
2.1 两组相关时间指标比较
见表1。
表1 两组相关时间指标比较(±s)
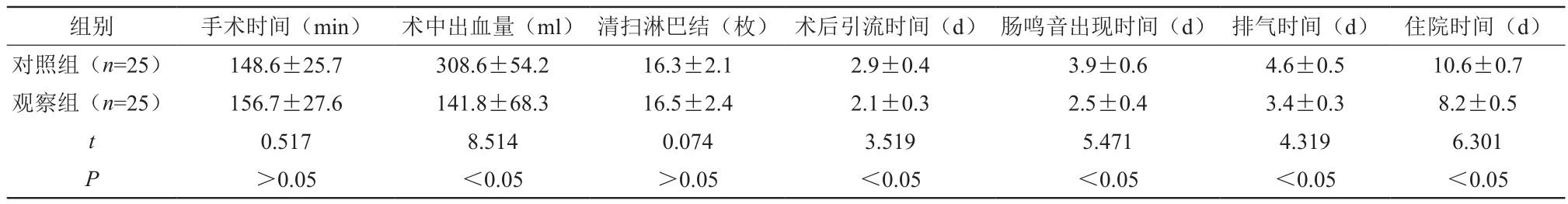
表1 两组相关时间指标比较(±s)
组别 手术时间(min) 术中出血量(ml) 清扫淋巴结(枚) 术后引流时间(d) 肠鸣音出现时间(d) 排气时间(d) 住院时间(d)对照组(n=25) 148.6±25.7 308.6±54.2 16.3±2.1 2.9±0.4 3.9±0.6 4.6±0.5 10.6±0.7观察组(n=25) 156.7±27.6 141.8±68.3 16.5±2.4 2.1±0.3 2.5±0.4 3.4±0.3 8.2±0.5 t 0.517 8.514 0.074 3.519 5.471 4.319 6.301 P>0.05 <0.05 >0.05 <0.05 <0.05 <0.05 <0.05
2.2 两组术前术后SF-36评分比较
见表2。
表2 两组术前术后SF-36评分比较(±s)
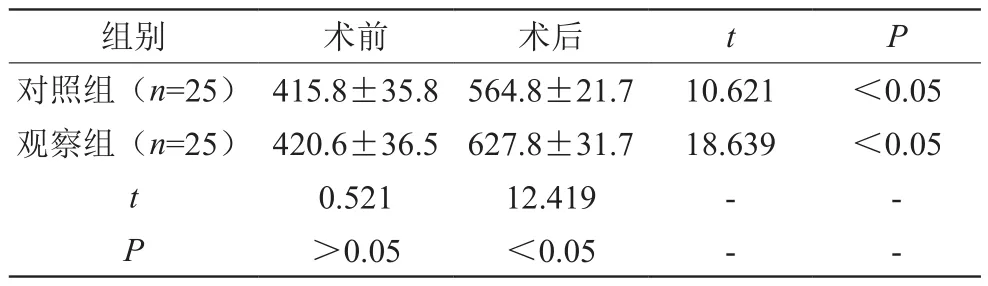
表2 两组术前术后SF-36评分比较(±s)
组别 术前 术后 t P对照组(n=25) 415.8±35.8 564.8±21.7 10.621 <0.05观察组(n=25) 420.6±36.5 627.8±31.7 18.639 <0.05 t 0.521 12.419 - -P>0.05 <0.05 - -
3 讨 论
直肠细胞出现恶变,癌组织持续增生与生长后导致癌肿最终形成,发为直肠癌。当前尚未明确直肠癌主要发生机制,多认为关联于环境、遗传、社会及饮食等因素,可以明确的是直肠息肉癌变属于高危过程,本病亦可因食物纤维摄取不足或动物脂肪和蛋白质摄取过多导致[3]。资料称[4]我国结直肠癌发生率在恶性肿瘤中位列第五,因此需积极探讨治疗方案。
中低位直肠癌为直肠癌主要类型,即肿瘤在距齿状线10 cm内及腹膜折返下发生,传统观点认为肿瘤若与肛门距离在6 cm内需将肛门切除,作人工肛门术,但肛门切除后会明显降低患者生活质量,因此当前低位直肠癌手术主要目标为将淋巴结转移清除且保留肛门括约肌与肛提肌,主要原则为将病灶彻底切除,并尽量将保肛率提升[5-6]。直肠低位吻合术近年来将中低位直肠癌患者保肛率明显提升,故而广受临床青睐。但常规开腹术受到吻合口张力、血运障碍等因素影响[7],术后易发生吻合口漏,同样增加患者痛苦,影响其生活质量。近年来微创技术逐渐完善更新,临床开始采取腹腔镜下肠低位双吻合术,主要优势在于微创、可快速恢复等。
吻合器最早在胃肠吻合手术中使用,其应用历史已经超过百年。在保肛手术中应用双吻合器的优势在于可将远端直肠一次性闭合,防止开放荷包缝合时出现污染现象;确保吻合肠腔两端有一致口径,将吻合难度降低;将荷包缝合时两端肠壁褶皱及重叠现象减少,继而减少吻合口漏发生率;深部吻合难度高,使用残端与断端吻合器可将吻合成功率与安全性提升[8-10]。而双吻合器与腹腔镜联用则更体现微创与安全的优势。本组结果表明两组手术时间与清扫淋巴结数量比较无统计学差异(P>0.05);观察组术后引流、肠鸣音出现、排气及住院时间均明显短于对照组,比较有统计学差异(P<0.05),与报道相近[11],说明腹腔镜下肠低位双吻合术治疗中低位直肠癌效果与开腹手术相当但术后恢复速度更快;两组术前SF-36评分比较无统计学差异(P>0.05),术后观察组明显高于对照组及同组术前,比较有统计学差异(P<0.05),说明微创术可有效改善患者生活质量。
综上所述,肠低位双吻合微创手术治疗中低位直肠癌临床效果优良,术后恢复速度快,还可改善患者生活质量,值得推广。

