武汉市金银潭医院305例不同发病时期新型冠状病毒肺炎患者临床特征分析*
黄汉平,许磊,张丽,周霞,王剑文,邹鹏,余洋,罗珊珊,范陈戈,王菊莉,王融融,陶燕,周锋
(1.武汉市金银潭医院结核科,武汉 430023;2.上海市浦东新区公利医院急诊科,上海 200135;3.上海市朱家角人民医院,上海 201713;4.复旦大学附属中山医院青浦分院,上海 201700;5.上海市浦东新区肺科医院护理部,上海 201209)
新型冠状病毒肺炎(Coronavirus disease 2019,COVID-19)是由冠状病毒感染所引起,其传染性较此前同为冠状病毒所引起的严重急性呼吸综合征(SARS)和中东呼吸综合征(MERS)更强[1],虽然目前此病的病死率较SARS和MERS低,但住院患者病死率较高,达到3.28%[2]。临床救治是疫情控制的重要环节,因此,患者临床特征及规律研究对COVID-19患者救治具有重要意义。笔者在本研究对武汉市金银潭医院2019年12月29日—2020年2月27日间收治305例COVID-19患者资料进行分析,研究其临床特征和流行病学特征的时间规律,为新型冠状病毒的控制和患者救治提供参考。
1 资料与方法
1.1一般资料 回顾性分析2019年12月29日—2020年2月27日在武汉市金银潭医院收治入院COVID-19患者305例,男167例,女138例。平均年龄为(54.48±14.41)岁(范围21~93岁)。诊断标准:均满足《新型冠状病毒肺炎诊疗方案》[3],入选标准:符合COVID-19的流行病学史、临床表现、影像学特征、实验室检查、实时荧光反转录-聚合酶链反应(RT-PCR)核酸检测阳性等[3];排除标准:排除其他感染、肿瘤、自身免疫性疾病等其他疾病以及儿童和孕妇[3]。
1.2分组 依据COVID-19潜伏期1~14 d[3],按患者发病时间 (即出现相关发热、咳嗽、乏力等临床症状表现的时间)[4]将研究对象分四个阶段,第一阶段:2019年12月31日前发病,共72例,其中男41例,女31例,平均年龄(47.58±12.48)岁,设为A组;第二阶段:2020年1月1—14日,共72例,其中男38例,女34例,平均年龄(52.33±11.88)岁,设为B组;第三阶段:2020年1月15—28日,共84例,其中男45例,女39例,平均年龄(56.55±14.34)岁,设为C组;第四阶段:2020年1月29日—2月11日,共77例,其中男43例,女34例,平均年龄(60.66±15.38)岁,设为D组。四组患者的既往疾病史,如高血压、糖尿病、冠心病、脑梗死、恶性肿瘤、慢性阻塞性肺疾病(COPD)和既往手术史等均基线相等,差异无统计学意义。该研究经武汉市金银潭医院伦理委员会审核通过(伦理批件号:KY-2020-45.01),所有患者均签署知情同意书。
1.3分析指标 本研究分析指标包括患者性别、年龄、发病到住院间隔时长、住院天数、临床症状、影像学特征、既往病史(包括心血管疾病、糖尿病、肾炎、各类手术史等)、接触史(患者接触史,包括家庭接触、医务人员接触和其他接触史)、入院后治疗情况和疾病转归。
1.3.1询问记录COVID-19患者发病时临床表现 发热、咳嗽、胸闷/气促、消化道症状(恶心、呕吐、腹泻)、发热天数[3]。
1.3.2COVID-19患者影像学表现 本研究肺炎影像为患者入院时肺部CT平扫的影像学表现,按照放射科医生视觉评估肺受累百分比[5-6],肺炎累及肺部影像学范围分为10%~25%,>25%~50%,>50%~75%和>75%四类。
1.3.3疾病过程的转归 有完全恢复健康,不完全恢复健康、死亡3种情况[7],故本研究患者转归情况分为出院肺功能恢复正常状态、出院但肺功能未恢复正常状态、死亡三分类,依此观察患者病情转归,研究COVID-19患者病情变化特点。
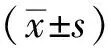
2 结果
2.1四组患者基本特征 四组患者男性比例均高于女性,组间性别构成比差异无统计学意义;从A组到D组,患者平均年龄呈增长趋势,差异有统计学意义(F=12.62,P<0.000 1)。各组既往病史比较差异无统计学意义(P>0.05)。从接触史可见,A组患者大部分具有其他接触史,B、C、D三组具有家庭接触史患者增加。大部分患者无明确接触史,组间家庭接触史构成比差异有统计学意义(χ2=12.051,P=0.007)。见表1。
2.2四组患者临床表现 四组患者最常见的临床表现是发热、咳嗽,C、D两组出现胸闷/气促患者增加,差异有统计学意义(χ2=11.936,P=0.007 6);C、D两组患者消化道症状发生率较A、B两组高,差异有统计学意义(χ2=9.5211,P=0.023 1)。组间发热、咳嗽、胸闷/气促、消化道症状发生率差异有统计学意义。各组发热天数的中位数差异有统计学意义(H=43.88,P<0.000 1)。具体见表2。
2.3四组患者主要药物治疗情况 四组患者使用糖皮质激素、丙种球蛋白、抗真菌治疗和抗病毒治疗的比例不同,组间差异有统计学意义。B、C组糖皮质激素使用率较高 (χ2=23.78,P<0.000 18);C组丙种球蛋白使用率较高(χ2=33.07,P<0.000 1);B、C两组抗真菌治疗比例较A、D两组高(χ2=21.52,P<0.000 1);B、C两组抗病毒治疗比例较A、D两组低(χ2=60.634,P<0.000 1)。见表3。
2.4四组患者住院与转归情况 四组患者从发病到住院间隔中位天数不同,但差异无统计学意义;A组患者住院时间中位数为10.5 d,B、C、D三组患者住院时间的中位数均为14.0 d,组间中位住院时间差异有统计学意义(χ2=21.383,P<0.000 1)。B、C组患者出院肺功能恢复正常状态患者构成比低于A、D组(χ2=53.96,P<0.000 1),差异有统计学意义;出院但肺功能未恢复正常状态或死亡的患者构成比高于A、D组(χ2=40.45,P<0.000 1,χ2=9.80,P=0.020),差异有统计学意义。见表4。

表1 四组患者基本情况比较

表2 四组患者临床表现
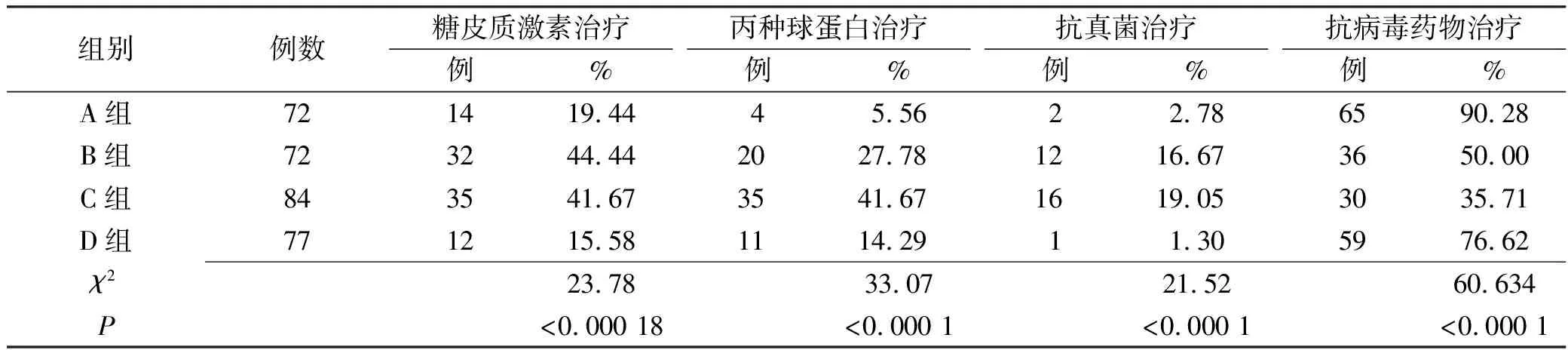
表3 四组患者主要药物治疗情况
2.5四组患者影像学表现 肺炎累及肺部影像学范围>25%~50%和>50%~75%中,四组患者整体比较差异无统计学意义(P>0.05)。肺炎累及肺部影像学范围10%~25%,可以看出在D组患者更明显,差异有统计学意义(χ2=36.00,P<0.000 1)。在肺炎累及肺部影像学范围>75%患者中,B较明显。四组整体比较差异有统计学意义(χ2=38.43,P<0.000 1)。见表5。
3 讨论
COVID-19由一种前所未有的新型冠状病毒引起,虽然目前对COVID-19的流行病学特征和临床特征进行大量研究,但对疾病本身的认识还不充分。本研究通过分析四个不同发病时期COVID-19患者的临床特征,探讨患者年龄、接触史、临床表现、主要治疗方案和临床转归在时间维度上的规律,以期对COVID-19更深入了解。
本研究四个不同发病时间段纳入患者男性均多于女性,随着时间推移,患者平均年龄呈上升趋势,A组平均年龄为47.5岁,D组平均年龄为60.7岁。在疫情早期以中年患者为主,后期患者年龄逐渐增加,提示随着前期患者未能及时就诊、家庭隔离等,使活动范围相对较小的老年人感染率增加。此结论也可从患者接触史中进一步论证,早期患者(A组)65.28%具有“其他接触史”,有“家庭接触史”患者仅占1.39%。随着家庭隔离等措施的逐步实施,加之发热门诊和医院床位紧张,2020年1月1日后三个时期患者“家庭接触史”明显增加,“其他接触史”明显下降,且半数以上患者无明确接触史。提示家庭隔离增加家庭接触传染的风险,患者不能及时就诊、没有严格集中隔离增加社区传染的风险。
本研究中患者临床表现,四个时段患者出现发热、咳嗽的比例较高,其中B,C组>90%患者有发热症状,>75%患者出现咳嗽,发热持续时间明显长于A组和D组。C组患者出现胸闷/气促的比例为42.86%,A组和B组患者出现这类严重临床表现的患者比例明显低于C组。患者消化道症状在C、D组较A、B组升高。与国内其他省市COVID-19患者比较,武汉市金银潭医院患者临床症状更明显,病情更严重,如重庆223例患者中发热53.3%,咳嗽12.1%,呼吸困难6.7%[8];湖南省42.59%患者出现干咳,5.66%患者出现腹泻[9];山东省537例患者中发热87.9%,咳嗽35.9%,胸闷症状6.0%,腹泻3.9%[10]。从发病时间维度看,2020年1月发病患者的临床表现较2019年12月31日前和2020年2月发病患者更重。在影像学表现方面也体现这个特点,具体表现在患者肺部受累百分比最严重的4+(累及>75%),在B组发病时期患者中最为显著,这可能由于2020年1月武汉COVID-19患者例数快速增长,医疗资源有限,发热门诊和床位无法满足患者需求,因此患者存在延迟就诊的情况。自2020年1月下旬起,国家针对COVID-19疫情迅速做出重要战略决策部署,开始在武汉市新建火神山医院和雷神山医院两所COVID-19收治定点医院,大约能收纳COVID-19患者3000例;同时多家医院也改造为重症和危重症定点收治医院。自2020年1月24日上海第一批援鄂医疗队进入武汉疫区参加抗疫工作开始,全国各省市除西藏外,均派驻援鄂医疗队前往武汉市和湖北省内其他地级市参加抗疫医疗工作。针对轻症患者,武汉市又将多所体育馆、展览馆等改建为方舱医院[11]。正是由于医疗资源的重新配给和病床数极大地增加,所以自2020年1月下旬开始,COVID-19患者开始能够得到及时的救治,及时阻断疾病向重症进一步发展的可能。本研究也发现,2020年1月下旬患者发病到住院间隔时间中位时间是11.5 d,在入院前患者病情进一步发展,但未得到相应治疗,入院时病情较重。因此,COVID-19患者的及时诊断与治疗对于阻止患者发展为重症至关重要。这也印证了我们国家在本次抗疫过程中所实行一系列正确的医疗资源重大调整政策是本次整个抗疫能取得胜利的关键,也为其他国家如何正确处理新型冠状病毒疫情提供可贵的参考和借鉴。
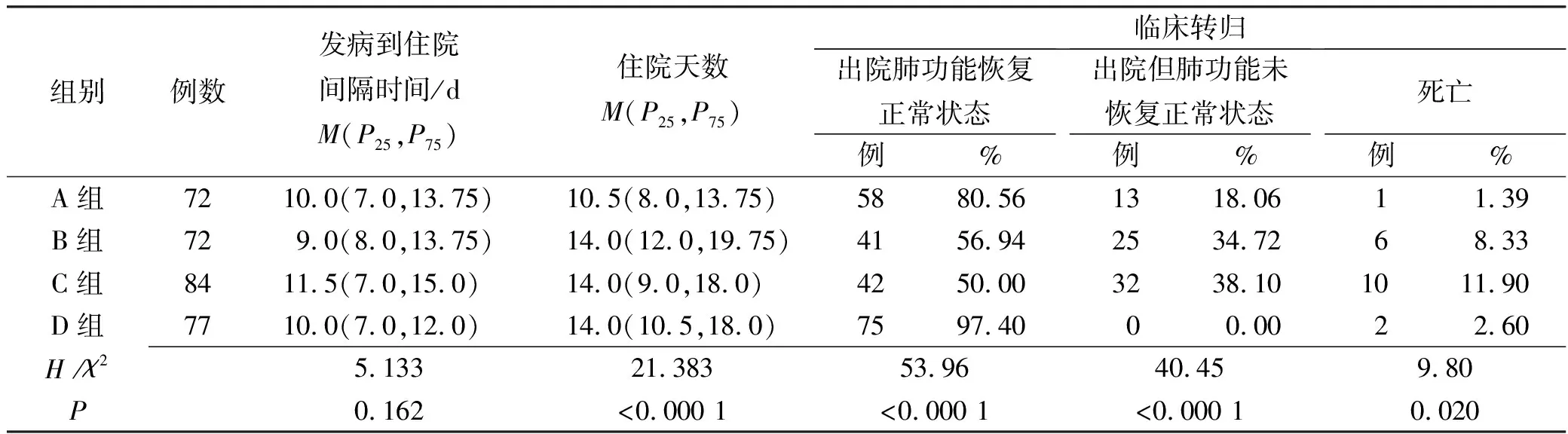
表4 四组患者住院和临床转归情况

表5 四组患者影像学表现
从患者主要治疗情况看,B、C组患者采用糖皮质激素、丙种球蛋白和抗真菌治疗比例高于A和D组。早期发病(A组)患者住院时间中位数为10.5 d,短于1月份之后发病的患者。B、C组患者出院肺功能恢复正常状态患者构成比低于A、D组,出院但肺功能未恢复正常状态或死亡的患者构成比高于A、D组。综上所述,患者的治疗和临床转归亦存在一定的时间规律。1月份发病患者,收治后使用糖皮质激素治疗比例较高,临床转归较2019年12月31日前发病和2020年1月30日后发病患者差。可能与患者病情的严重程度和治疗方案有关。1月份发病患者病情较另外两时期严重,其治疗难度更大,因此临床转归较差。另外,对于糖皮质激素在COVID-19治疗中的应用一直存在争议,RUSSELL等[12]认为临床证据暂不支持用糖皮质激素治疗新型冠状病毒导致的肺损伤;赵建平等[13]对糖皮质激素的应用条件、用量和用法提出严格的建议,尤其是在已知继发细菌或真菌感染后应慎用。本研究B、C组患者使用糖皮质激素比例较高,并且抗真菌治疗比例明显高于A、D组。因此,在本研究中,糖皮质激素治疗COVID-19未见明显临床收益。由于本研究未深入开展糖皮质激素与COVID-19患者前瞻性研究,因此无法验证其治疗应用与临床转归的关系。另外,在抗病毒药物的治疗中,B、C两组抗病毒治疗比例较A、D两组低。本研究发现,B、C两组发病时间段是COVID-19患者病情较重的时期,重症或危重症患者大部分合并有较为严重的细菌感染,甚至合并脓毒血症,重型/危重型患者治疗方案复杂,抗菌药物的联合应用、糖皮质激素的治疗、丙种球蛋白、人血白蛋白等多种药物的应用[14],这都无形中降低抗病毒药物的应用比例,故此B、C两组抗病毒治疗比例较A、D组低。
从患者影像学表现来看,在COVID-19患者肺部受累百分比较轻的累及10%~25%中,D组表现最显著,从本次武汉市COVID-19的暴发、流行、就诊、诊疗的整个过程来看,随着城市封闭措施的有力实施,医护的大量投入,“应收尽收、应治尽治”政策的保障,方舱医院、定点医院的不断开设建立、重症监护室人员、设备的不断投入[15-17],随着时间的推移,在后阶段发病的患者,病情相对较轻,COVID-19患者肺部受累情况也比较轻微,所以肺部影像学表现仅累及10%~25%的肺部影像学范围,在后阶段时间段发病的患者中比较集中。
本次COVID-19疫情的整个发展与转归可分为5个阶段[18],在2019年12月31日之前呈散发状态,是病情的发生、发现阶段,第2阶段从2020年1月1日起,为病情的暴发阶段,至2020年1月14日泰国通报诊断1例来自武汉市[19]为时间节点标志;第3阶段是疫情蔓延阶段,从2020年1月14日开始,到2020年1月23日湖北启动突发公共卫生事件二级应急响应为时间节点标志[20],在本研究中,在此阶段发病的患者,无论从临床症状和影像学表现来看,该时间维度的患者病情更重,影像学表现受累百分比更广;第4阶段是疫情逐步控制阶段:从2020年1月23日开始,采取武汉封闭管理,2020年1月24日起全国各地的医护人员开始大批增援武汉,采取 “应收尽收、应治尽治”治疗策略,方舱医院、定点医院的不断开设建立、重症监护室人员、设备的不断投入,肺炎疫情逐渐出现拐点,疫情逐步得到控制。在本研究中,在后阶段时间节点发病的患者,无论从临床症状,到影像学表现,到治疗用药方案,都逐渐向轻症过渡,呈现COVID-19疫情逐步得到控制,病情逐渐减轻的特点。第5阶段是疫情收尾阶段,直到完全无疑似及确诊患者出现。
综上所述,随着国家政策干预、感染防护措施加强、医疗救治力量加强、医疗诊治方案完善,COVID-19疫情表现呈现在时间维度上由发展到峰值,然后逐渐好转下降的规律特点。本研究期待为今后类似大规模传染流行病的暴发控制提供参考,在更适合的时间维度,采取及时有效的干预防控、治疗手段,能够更有效控制病情的发展和传播,减少不必要的感染和死亡,减低社会防控成本,取得更好的社会防控收益和效果。
志谢:感谢四川大学华西医院李舍予教授和华中科技大学同济医学院公共卫生学院吕亚兰博士对本文的指导和帮助。

