脑小血管病患者中影像学标记物及整体负担与轻度帕金森样体征的关系
王莎莎 魏 森 许予明
郑州大学第一附属医院,河南 郑州 450052
轻度帕金森样体征(mild Parkinsonian signs,MPS)在老年人中较常见,发生率为15%~40%,且随着年龄的增长患病率显著增加,通常表现为运动迟缓、强直、震颤、姿势步态障碍及平衡功能障碍,其存在与老年人的认知障碍、残疾、早期病死率密切相关[1-5]。MPS的发病机制尚不完全清楚,在一定程度上依赖衰老,神经退行性改变、血管病理学的作用加重MPS的进展[6]。
脑小血管病(cerebral small-vessel disease,CSVD)是临床中较为常见的一类与年龄相关的由颅内小血管病变所致的一组临床、影像综合征,并能够导致认知功能下降、步态和平衡障碍、抑郁情绪、排尿功能异常等临床症状,其诊断主要依靠影像学检查,包括新发皮质下小梗死、腔隙、白质高信号、血管周围间隙、脑微出血、脑萎缩[7-8]。既往研究表明白质高信号、腔隙、脑微出血与MPS相关,那么识别与CSVD相关的MPS并管理血管危险因素可能预防MPS进展的重要策略[9-13]。
目前,在中国人群中仍缺乏对CSVD各个单独的影像标记物、影像标记物总负担与MPS关系的研究。本研究进一步探讨了脑小血管并患者中MPS与各CSVD特征和总负担的关系,为MPS的预防和治疗提供理论依据,减少社会和患者及其家庭负担。
1 资料与方法
1.1研究对象研究2018-03—2019-08就诊于郑州大学第一附属医院的小动脉硬化性的CSVD患者,由2名神经内科医师根据临床症状及影像学表现进行诊断。研究期间共发现442例小动脉硬化性脑小血管病患者,根据纳排标准总共纳入了98例具有完整基线资料的患者,年龄(62.54±9.80)岁,男57例(58.2%)。其中卒中病史37例(37.8%),高血压史70例(71.4%),糖尿病史24例(24.5%),血脂异常14例(14.3%),其他基线特征见表1。
纳入标准:(1)年龄≥40岁;(2)可获取磁共振影像学资料。排除标准:(1)诊断为帕金森病或帕金森病综合征患者;(2)痴呆、精神疾病患者;(3)既往或近期大面积脑卒中及颅内出血、关节病变、亚急性联合变性等疾病引起的言语感觉、运动功能障碍及显著的视力和听力损害患者;(4)近期使用乙酰胆碱酯酶抑制剂、左旋多巴或多巴受体激动剂药物患者;(5)脑外伤手术史、脑肿瘤、炎症、中毒、代谢性及其他神经系统疾病;(6)不能获取基线资料或影像质量欠佳的患者。这项研究得到了郑州大学第一附属医院伦理委员会的批准。
1.2研究方法临床资料:收集数据:年龄、性别和血管危险因素(卒中史、高血压、糖尿病、血脂异常、冠状动脉疾病、吸烟和饮酒史)以及血糖、血脂、糖化血红蛋白、同型半胱氨酸等血液学指标。
结构MRI扫描:所有入选对象均进行3.0T MRI 扫描,包括T1加权成像(T1-weighted imaging,T1WI)、T2加权成像(T2-weighted imaging,T2WI)、液体衰减反转恢复成像(fluid attenuated inversion recovery,FLAIR)、轴向弥散加权成像(diffusion weighted imaging,DWI)序列、表观弥散系数(apparent diffusion coefficient,ADC)序列,磁敏感加权成像(susceptibility weighted imaging,SWI)序列,所有序列的扫描层厚为5 mm。
轻度帕金森样体征(mild parkinsonian signs,MPS)评估:由2位神经病学医师采用统一帕金森病评定量表(unified parkinson’s disease rating scale Ⅲ,UPDRS Ⅲ)根据运动迟缓、震颤、僵硬、步态/平衡功能4个类型得分评定MPS。如果患者存在≥2个类型的得分为1或1个类型的得分≥2认为存在MPS[14-15]。
CSVD的影像学表现及其评分:由2位神经病学影像学专家对影像资料进行盲评,所有脑小血管病(CSVD)的影像学表现均根据2013年国际血管改变神经影像标准报告小组(STRIVE)制定的诊断标准进行诊断及分类[8]。CSVD在影像学方面主要表现为近期皮质下小梗死(recent small subcortical infarct)、推测的血管源性腔隙(1acune of presumed vascular origin)、推测的血管源性脑白质高信号(white matter hyperintensity of presumed vascular origin,WMH)、血管周围间隙(perivascular space,PVS)、脑微出血(cerebral microbleed,CMB)和脑萎缩(brain atrophy)[7-8]。采用有和无的方法评估推测的血管源性腔隙、CMB、脑萎缩的负担;采用Fazekas量表对深部WMH(Deep WMH,DWMH)和脑室旁WMH(Periventricular WMH,PWMH)进行评分,其中将DWMH≥2分或PWMH=3归为重度WMH;采用五分类法分别对基底节区扩大的血管周围间隙(basal ganglia enlarged perivascular space,BG-EPVS)和半卵圆中心扩大的血管周围间隙(centrum semiovale enlarged perivascular space,CSO-EPVS)评估严重程度,其中将2~4级归于中重度EPVS[8,16-22]。CSVD整体负担模型是一种更为全面评估CSVD对脑组织损伤程度的简单方法,其影像标记物标记物若符合下列任意一项标准则计为1分:DWMH(Fazekas量表≥2分)和(或)PWMH(Fazekas量表3分)、腔隙(≥1个)、深部CMB(≥1个)、BG-EPVS(>10个)[23-24]。
1.3统计学分析应用IBM SPSS 22.0 统计学软件进行分析。计量资料以均数±标准差或中位数(四分位数)表示,采用两独立样本t检验或秩和检验进行组间比较;计数资料以率(%)表示,采用χ2检验进行组间比较。统计学显著性水平定为双侧检验,P<0.05为差异具有统计学意义。
2 结果
45例(48.9%)患者存在MPS。单因素分析显示,MPS组患者高血压史(P=0.083)、糖尿病史(P=0.061)的比例较高,但差异无统计学意义;高龄(P=0.001)、卒中病史(P=0.036)、影像学表现存在腔隙(P=0.008)、重度PWMH(P=0.019)、重度DWMH(P<0.001)、中重度BG-EPVS(P=0.012)、CMB(P=0.007)、脑萎缩(P=0.002)、CSVD总体负担较重(P<0.001)的患者更容易出现MPS,2组之间差异有统计学意义(表1)。在多因素Logistic 回归分析中单独对比了CSVD各影像学特征与CSVD整体负担的关系,结果发现调整年龄、性别、高血压史、糖尿病史、卒中史后腔隙(OR=3.426,P=0.012)、重度PWMH(OR=2.946,P=0.039)、重度DWMH(OR=7.058,P<0.001)、中重度BG-EPVS(OR=3.297,P=0.015)、CMB(OR=2.987,P=0.014)、CSVD总体负担(OR=2.062,P<0.001)仍与MPS显著相关(表2)。
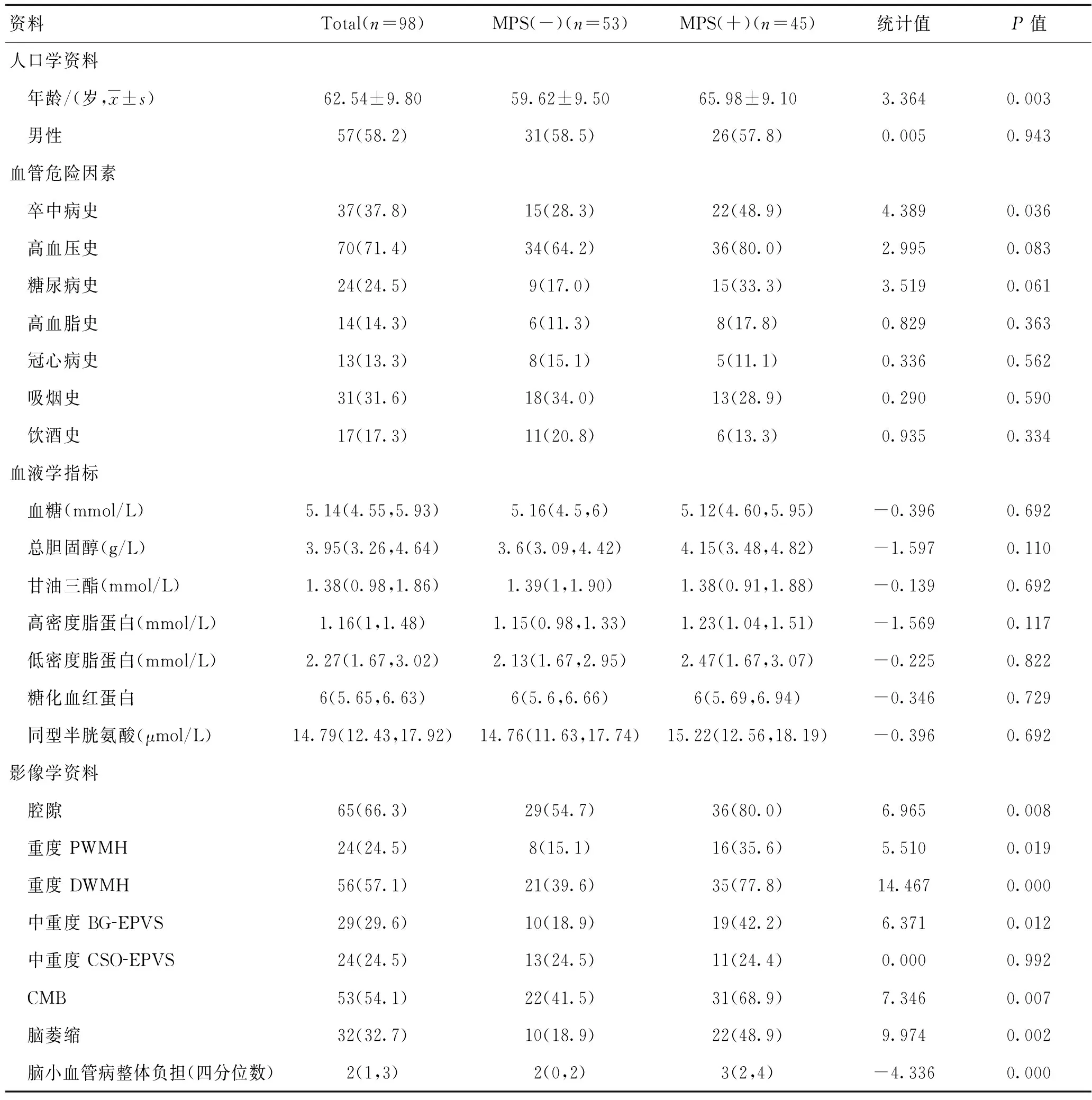
表1 基线资料分析 [n(%)]
注:MPS:轻度帕金森样体征;PWMH:脑室旁白质高信号;DWMH:深部白质高信号;BG-EPVS:基底节区扩大的血管周围间隙;CSO-EPVS:半卵圆中心扩大的血管周围间隙;CMB:脑微出血;重度WMH:DWMH≥2分或PWMH=3;中重度 EPVS:采用五分类法评估EPVS的严重程度,其中将2~4级定义为中重度EPVS
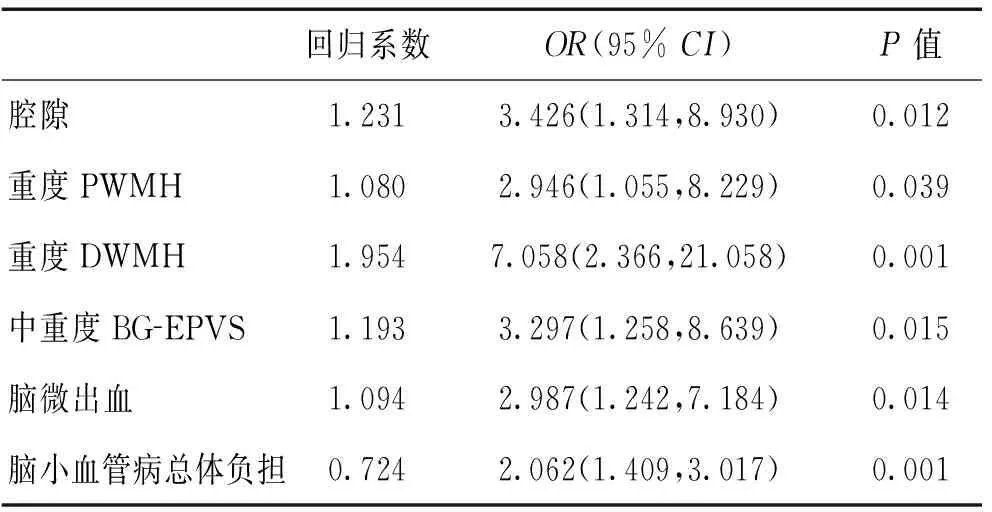
表2 脑小血管病患者MPS与CSVD各影像标志物及其整体负担的多因素Logistic回归分析
注:调整年龄、性别、卒中病史、高血压史、糖尿病史后进行多因素Logistic回归分析。MPS:轻度帕金森样体征;PWMH:脑室旁白质高信号;DWMH:深部白质高信号;BG-EPVS:基底节区扩大的血管周围间隙;CSO-EPVS:半卵圆中心扩大的血管周围间隙;重度WMH:DWMH≥2分或PWMH=3;中重度 EPVS:采用五分类法评估EPVS的严重程度,其中将2~4级定义为中重度EPVS。
3 讨论
本文发现在脑小血管病患者中MPS的发生率为48.9%。腔隙、重度PWMH、重度DWMH、中重度BG-EPVS、CMB、CSVD总体负担独立于年龄、性别、卒中病史等血管危险因素可预测MPS的存在。
MPS在老年人中较常见,发生率为15%~40%[3]。本文研究发现MPS的发生率较高,考虑与纳入人群不同有关。本研究纳入人群为CSVD患者,与社区老年人群相比可能具有较多的血管危险因素以及较重的CSVD负担。既往研究发现年龄、卒中病史、高血压史、糖尿病史等血管危险因素以及腔隙、WMH、脑微出血、脑萎缩与MPS的发生有关,并探讨腔隙、微出血的位置与MPS的关系,其中基底节区的腔隙与深部微出血与MPS显著相关[6,9-13,15,25-28]。我们研究发现年龄、重度PWMH、重度DWMH、CMB是MPS的独立危险因素,未发现卒中病史、高血压史等血管因素以及脑萎缩与MPS相关,可能与CSVD患者的血管危险因素普遍较重、未考虑到其持续时间和严重程度以及患者用药史、未评估脑萎缩的严重程度有关。本研究未讨论不同位置的腔隙以及CMB与MPS的关系,是因为纳入人群的影像学表现中腔隙大部分位于基底节区、只有4例单独的脑叶微出血,统计量不足以分析其作用。
既往尚无研究探讨EPVS与MPS的关系,我们的研究发现BG-EPVS可以独立预测MPS的存在,CSO-EPVS与MPS的发生无关。不同位置的EPVS发生机制可能存在差异,CSO-EPVS与脑叶微出血、β淀粉样蛋白沉积相关,往往提示淀粉样脑血管病;BG-EPVS与深部CMB、腔隙、WMH、动脉粥样硬化因素相关,常见于高血压相关性脑小血管病,这与既往研究不同位置CMB与MPS的关系一致,提示MPS的发生机制可能与血管危险因素相关的血管病理损害有关[29-30]。CSVD整体负担是基于CSVD单个影像学标记物的基础上提出的,能全面地反映脑损伤的严重程度[23-24]。研究发现CSVD的总体负担是MPS的独立危险因素,这与我们的研究结果一致[12]。但此研究CSVD总体负担的评估中未纳入EPVS,不能很好的反映脑功能损害,本研究评估了不同位置EPVS的严重程度并将其纳入CSVD总体负担的评估,更全面的反映脑损害的严重程度。我们的研究进一步支持了血管病理损伤对MPS的影响,可能的机制与基底神经节区或皮质下白质病变的累积有关,破坏了额顶叶皮层、基底节、纹状体之间的神经连接通路[10-12,31]。
我们研究的优点是由2位有经验的神经内科医师进行评估是否存在MPS,并取得较高的一致性;基线影像资料均采用3TMRI扫描,根据2013年国际血管改变神经影像标准报告小组(STRIVE)制定的诊断标准,由2位神经病学影像专家对影像资料进行盲评;另外,我们进行了认知功能及神经心理学评估,这些功能障碍可影响MPS的评定。然而,我们的研究也有局限性,本研究为横断面研究,选择偏倚较大,亦不能作出因果结论;样本量较少,虽然我们评估认知与情绪功能,但主观性仍较大,很多全身性疾病可影响UPDRSⅢ的分数;我们的研究为单中心研究,代表性小。下一步我们可以扩大样本量,前瞻性探索不同位置的病变、病变的严重程度、病变的形态学演变对MPS、MPS不同类型的影响以及其临床和预后价值,指导治疗。
研究结果表明CSVD的影像学特征,包括腔隙、WMH、CMB、EPVS、CSVD整体负担,可能是MPS的影像标记物。我们可以通过控制血管危险因素预防CSVD的进展,从而减少MPS的发生与进展。

